10/2015. (II. 23.) EMMI rendelet
egyes gyógyszerészeti és orvostechnikai tárgyú miniszteri rendeletek módosításáról
Az egészségügyről szóló 1997. évi CLIV. törvény 247. § (5) bekezdés c) pont ca) alpontjában kapott felhatalmazás alapján, a Kormány tagjainak feladat- és hatásköréről szóló 152/2014. (VI. 6.) Korm. rendelet 48. § 3. pontjában meghatározott feladatkörömben eljárva - a Kormány tagjainak feladat- és hatásköréről szóló 152/2014. (VI. 6.) Korm. rendelet 90. § 1. pontjában meghatározott feladatkörében eljáró nemzetgazdasági miniszterrel egyetértésben -,
a 2. alcím és a 2-8. melléklet tekintetében a kötelező egészségbiztosítás ellátásairól szóló 1997. évi LXXXIII. törvény 83. § (3) bekezdés c) pontjában kapott felhatalmazás alapján, a Kormány tagjainak feladat- és hatásköréről szóló 152/2014. (VI. 6.) Korm. rendelet 48. § 2. pontjában meghatározott feladatkörömben eljárva - a Kormány tagjainak feladat- és hatásköréről szóló 152/2014. (VI. 6.) Korm. rendelet 90. § 2. pontjában meghatározott feladatkörében eljáró nemzetgazdasági miniszterrel egyetértésben -,
a 3. alcím, valamint a 9. és 10. melléklet tekintetében a kötelező egészségbiztosítás ellátásairól szóló 1997. évi LXXXIII. törvény 83. § (6) bekezdés a) pontjában kapott felhatalmazás alapján, a Kormány tagjainak feladat- és hatásköréről szóló 152/2014. (VI. 6.) Korm. rendelet 48. § 2. pontjában meghatározott feladatkörömben eljárva
a következőket rendelem el:
1. A népjóléti ágazatba tartozó egyes államigazgatási eljárásokért és igazgatási jellegű szolgáltatásokért fizetendő díjakról szóló 50/1996. (XII. 27.) NM rendelet módosítása
1. § A népjóléti ágazatba tartozó egyes államigazgatási eljárásokért és igazgatási jellegű szolgáltatásokért fizetendő díjakról szóló 50/1996. (XII. 27.) NM rendelet 1. számú melléklete az 1. melléklet szerint módosul.
2. A törzskönyvezett gyógyszerek és a különleges táplálkozási igényt kielégítő tápszerek társadalombiztosítási támogatásba való befogadásának szempontjairól és a befogadás vagy a támogatás megváltoztatásáról szóló 32/2004. (IV. 26.) ESZCSM rendelet módosítása
2. § (1) A törzskönyvezett gyógyszerek és a különleges táplálkozási igényt kielégítő tápszerek társadalombiztosítási támogatásba való befogadásának szempontjairól és a befogadás vagy a támogatás megváltoztatásáról szóló 32/2004. (IV. 26.) ESZCSM rendelet (a továbbiakban: R1.) 20. § (3) bekezdés a) pontja helyébe a következő rendelkezés lép:
[Az (1) bekezdés szerinti kérelemhez másolatban csatolni kell:]
"a) az adott gyógyszer forgalomba hozatali engedélyét, tápszer esetében az OGYÉI igazolását a tápszer bejelentéséről,"
(2) Az R1. 20. § (3) bekezdés c) pontja helyébe a következő rendelkezés lép:
[Az (1) bekezdés szerinti kérelemhez másolatban csatolni kell:]
"c) a cégjegyzésre jogosult képviselő aláírási címpéldányát az (5) bekezdésben foglaltak kivételével,"
(3) Az R1. 20. § (4) bekezdése helyébe a következő rendelkezés lép:
"(4) Ha az ügyfél a (3) bekezdés a) pontja szerinti dokumentumot nem csatolja, az OEP a kérelem elbírálása érdekében adatszolgáltatás iránti kérelemmel fordul az adatokról nyilvántartást vezető hatósághoz."
(4) Az R1. 20. §-a a következő (5) bekezdéssel egészül ki:
"(5) Ha az ügyfél cégjegyzékben nyilvántartott cég, akkor a cégkivonatát, és ha a cég a képviselőjének a közjegyzői aláírás-hitelesítéssel ellátott címpéldányát vagy az ügyvéd által ellenjegyzett aláírás-mintáját a cégbírósághoz benyújtotta és ezt a tényt a cégjegyzék tartalmazza, az OEP az iratot elektronikus úton, közvetlen lekérdezéssel szerzi meg."
3. § Az R1. 22. § (1) bekezdés a) pontja a következő ae) alponttal egészül ki:
(Egyszerűsített eljárásrend alkalmazandó, amikor a kérelem
már támogatott hatóanyagot tartalmazó gyógyszerrel egyenértékű készítmény:)
"ae) új csomagolására,"
(érkezett.)
4. § Az R1. 25. §-a a következő (14) bekezdéssel egészül ki:
"(14) A 2. számú melléklet EÜ100 24. pontja alapján 2015. április 1-jét megelőzően felírt, dienogest hatóanyagú gyógyszerek vényei kiemelt, indikációhoz kötött támogatással érvényességi idejükig válthatóak ki és számolhatóak el."
5. § (1) Az R1. 1. számú melléklete a 2. melléklet szerint módosul.
(2) Az R1. 1. számú melléklete a 3. melléklet szerint módosul.
(3) Az R1. 2. számú melléklete a 4. melléklet szerint módosul.
(4) Az R1. 3. számú melléklete az 5. melléklet szerint módosul.
(5) Az R1. 3. számú melléklete a 6. melléklet szerint módosul.
(6) Az R1. 4. számú melléklete a 7. melléklet szerint módosul.
(7) Az R1. 7/a. számú melléklete helyébe a 8. melléklet lép.
6. § Az R1.
a) 2. § f) pontjában az "a Gyógyszerészeti és Egészségügyi Minőség- és Szervezetfejlesztési Intézet (a továbbiakban: GYEMSZI)" szövegrész helyébe az "az Országos Gyógyszerészeti és Élelmezés-egészségügyi Intézet (a továbbiakban: OGYÉI)" szöveg,
b) 2. § o) és r) pontjában, 5/C. § (3) bekezdésében és (5) bekezdés c) pontjában, 19. § (2) bekezdésében, 19/A. §-ában az "a GYEMSZI" szövegrész helyébe az "az OGYÉI" szöveg,
c) 5/D. § (2) bekezdésében az "A GYEMSZI" szövegrész helyébe az "Az OGYÉI" szöveg,
d) 20. § (1) bekezdés c) és d) pontjában az "Országos Élelmezés- és Táplálkozástudományi Intézetnél" szövegrész helyébe az "OGYÉI-nél" szöveg,
e) 5. számú melléklet 1.1. pontjában a "(GYEMSZI)" szövegrész helyébe az "(OGYÉI)" szöveg,
f) 7/b. számú mellékletében az "OÉTI-hez" szövegrész helyébe az "OGYÉI-hez" szöveg
lép.
7. § Hatályát veszti az R1. 20. § (3) bekezdés b) pontja.
3. A finanszírozási eljárásrendekről szóló 31/2010. (V. 13.) EüM rendelet módosítása
8. § (1) A finanszírozási eljárásrendekről szóló 31/2010. (V. 13.) EüM rendelet (a továbbiakban: R2.) 1. melléklete helyébe a 9. melléklet lép.
(2) Az R2. 17. melléklete helyébe a 10. melléklet lép.
4. Záró rendelkezések
9. § (1) Ez a rendelet - a (2) és (3) bekezdésben foglalt kivétellel - 2015. március 1-jén lép hatályba.
(2) Az 1. § és az 1. melléklet az e rendelet kihirdetését követő 31. napon lép hatályba.
(3) A 4. §, az 5. § (2) és (5) bekezdése, valamint a 3. és a 6. melléklet 2015. április 1-jén lép hatályba.
Balog Zoltán s. k.,
emberi erőforrások minisztere
1. melléklet a 10/2015. (II. 23.) EMMI rendelethez
A népjóléti ágazatba tartozó egyes államigazgatási eljárásokért és igazgatási jellegű szolgáltatásokért fizetendő díjakról szóló 50/1996. (XII. 27.) NM rendelet 1. számú mellékletében foglalt táblázat II. pont II.7. alpontja helyébe a következő rendelkezés lép:
| (II. | Az orvostechnikai eszközök nyilvántartásba vételével és megfelelőségértékelési eljárásaival, azokkal kapcsolatos szakvélemények kialakításával kapcsolatos igazgatási szolgáltatások) | |
| " | ||
| II.7. | Igazolás kiállítása hazai gyártású orvostechnikai eszköz EU-n kívül történő forgalmazásához angol nyelven, nyilvántartásba vételi igazolásonként vagy megfelelőségi tanúsítványonként, az igazolásban maximum 60 termék (maximum 60 sorban) feltüntetésével | 35 000 Ft |
| " | ||
2. melléklet a 10/2015. (II. 23.) EMMI rendelethez
1. Az R1. 1. számú mellékletében foglalt táblázat A07AA megjelölésű sora helyébe a következő rendelkezés lép:
| (ATC | ATC MEGNEVEZÉS | TÁMOGATÁSI KATEGÓRIÁK | ||||||
| NORMATÍV | EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KI- EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KÜLÖN- KERET) | |||||
| 0% | 25% | 55% | 80% | |||||
| ÉR- TÉK NÉL- KÜL | ÁTLA- GON ALULI | ÁTLA- GOS | ÁTLA- GON FELÜLI | |||||
| " | ||||||||
| A07AA | antibiotikumok | X | X | X | ||||
| " | ||||||||
2. Az R1. 1. számú mellékletében foglalt táblázat a C08DB megjelölésű sort követően a következő sorral egészül ki:
| (ATC | ATC MEGNEVEZÉS | TÁMOGATÁSI KATEGÓRIÁK | ||||||
| NORMATÍV | EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KI- EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KÜLÖN- KERET) | |||||
| 0% | 25% | 55% | 80% | |||||
| ÉR- TÉK NÉL- KÜL | ÁTLA- GON ALULI | ÁTLA- GOS | ÁTLA- GON FELÜLI | |||||
| " | ||||||||
| C08GA | kalciumcsatorna- blokkolók és vizelethajtók | X | X | |||||
| " | ||||||||
3. Az R1. 1. számú mellékletében foglalt táblázat a C09BB megjelölésű sort követően a következő sorral egészül ki:
| (ATC | ATC MEGNEVEZÉS | TÁMOGATÁSI KATEGÓRIÁK | ||||||
| NORMATÍV | EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KI- EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KÜLÖN- KERET) | |||||
| 0% | 25% | 55% | 80% | |||||
| ÉR- TÉK NÉL- KÜL | ÁTLA- GON ALULI | ÁTLA- GOS | ÁTLA- GON FELÜLI | |||||
| " | ||||||||
| C09BX | ACE-gátlók, egyéb kombinációk | X | X | |||||
| " | ||||||||
4. Az R1. 1. számú mellékletében foglalt táblázat J05AX megjelölésű sora helyébe a következő rendelkezés lép:
| (ATC | ATC MEGNEVEZÉS | TÁMOGATÁSI KATEGÓRIÁK | ||||||
| NORMATÍV | EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KI- EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KÜLÖN- KERET) | |||||
| 0% | 25% | 55% | 80% | |||||
| ÉR- TÉK NÉL- KÜL | ÁTLA- GON ALULI | ÁTLA- GOS | ÁTLA- GON FELÜLI | |||||
| " | ||||||||
| J05AX | egyéb vírusellenes készítmények | X | X | X | X | |||
| " | ||||||||
5. Az R1. 1. számú mellékletében foglalt táblázat az L04AC megjelölésű sort követően a következő sorral egészül ki:
| (ATC | ATC MEGNEVEZÉS | TÁMOGATÁSI KATEGÓRIÁK | ||||||
| NORMATÍV | EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KI- EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KÜLÖN- KERET) | |||||
| 0% | 25% | 55% | 80% | |||||
| ÉR- TÉK NÉL- KÜL | ÁTLA- GON ALULI | ÁTLA- GOS | ÁTLA- GON FELÜLI | |||||
| " | ||||||||
| L04AD | calcineurin gátlók | X | X | X | ||||
| " | ||||||||
6. Az R1. 1. számú mellékletében foglalt táblázat az R03AK megjelölésű sort követően a következő sorral egészül ki:
| (ATC | ATC MEGNEVEZÉS | TÁMOGATÁSI KATEGÓRIÁK | ||||||
| NORMATÍV | EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KI- EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KÜLÖN- KERET) | |||||
| 0% | 25% | 55% | 80% | |||||
| ÉR- TÉK NÉL- KÜL | ÁTLA- GON ALULI | ÁTLA- GOS | ÁTLA- GON FELÜLI | |||||
| " | ||||||||
| R03AL | adrenerg szerek kombinációi anticholinerg szerekkel | X | X | X | ||||
| " | ||||||||
7. Az R1. 1. számú mellékletében foglalt táblázat az R07AA megjelölésű sort követően a következő sorral egészül ki:
| (ATC | ATC MEGNEVEZÉS | TÁMOGATÁSI KATEGÓRIÁK | ||||||
| NORMATÍV | EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KI- EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KÜLÖN- KERET) | |||||
| 0% | 25% | 55% | 80% | |||||
| ÉR- TÉK NÉL- KÜL | ÁTLA- GON ALULI | ÁTLA- GOS | ÁTLA- GON FELÜLI | |||||
| " | ||||||||
| R07AX | Légzőrendszerre ható egyéb készítmények | X | X | |||||
| " | ||||||||
8. Az R1. 1. számú mellékletében foglalt táblázat az S01AD megjelölésű sort követően a következő sorral egészül ki:
| (ATC | ATC MEGNEVEZÉS | TÁMOGATÁSI KATEGÓRIÁK | ||||||
| NORMATÍV | EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KI- EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KÜLÖN- KERET) | |||||
| 0% | 25% | 55% | 80% | |||||
| ÉR- TÉK NÉL- KÜL | ÁTLA- GON ALULI | ÁTLA- GOS | ÁTLA- GON FELÜLI | |||||
| " | ||||||||
| S01AE | fluoroquinolonok | X | X | |||||
| " | ||||||||
9. Az R1. 1. számú mellékletében foglalt táblázat a V04CJ megjelölésű sort követően a következő sorral egészül ki:
| (ATC | ATC MEGNEVEZÉS | TÁMOGATÁSI KATEGÓRIÁK | ||||||
| NORMATÍV | EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KI- EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KÜLÖN- KERET) | |||||
| 0% | 25% | 55% | 80% | |||||
| ÉR- TÉK NÉL- KÜL | ÁTLA- GON ALULI | ÁTLA- GOS | ÁTLA- GON FELÜLI | |||||
| " | ||||||||
| V06C | csecsemőtápszerek | X | X | X | ||||
| " | ||||||||
3. melléklet a 10/2015. (II. 23.) EMMI rendelethez
Az R1. 1. számú mellékletében foglalt táblázat G03DB megjelölésű sora helyébe a következő rendelkezés lép:
| (ATC | ATC MEGNEVEZÉS | TÁMOGATÁSI KATEGÓRIÁK | ||||||
| NORMATÍV | EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KI- EMELT INDI- KÁCIÓ- HOZ KÖ- TÖTT | KÜLÖN- KERET) | |||||
| 0% | 25% | 55% | 80% | |||||
| ÉR- TÉK NÉL- KÜL | ÁTLA- GON ALULI | ÁTLA- GOS | ÁTLA- GON FELÜLI | |||||
| " | ||||||||
| G03DB | pregnadien származékok | X | X | X | ||||
| " | ||||||||
4. melléklet a 10/2015. (II. 23.) EMMI rendelethez
1. Az R1. 2. számú melléklet EÜ100 8/t. pontjában foglalt "Kijelölt intézmények:" című táblázat a "Budapest", "Magyar Honvédség Honvédkórház" sort megelőzően a következő sorral egészül ki:
| (Város | Intézmény neve) |
| " | |
| Budapest | Bajcsy-Zsilinszky Kórház és Rendelőintézet |
| " | |
2. Az R1. 2. számú melléklet EÜ100 36/a. pontjában foglalt "Kijelölt intézmények:" című táblázat a "Debrecen", "Debreceni Egyetem Orvos- és Egészségtudományi Centrum, II. sz. Belgyógyászati Klinika, Gyermekklinika" sort követően a következő sorral egészül ki:
| (Város | Intézmény neve) |
| " | |
| Dunaújváros | Szent Pantaleon Kórház-Rendelőintézet |
| " | |
3. Az R1. 2. számú melléklet EÜ100 36/b. pontjában foglalt "Kijelölt intézmények:" című táblázat a "Miskolc", "Miskolci Semmelweis Kórház és Egyetemi Oktatókórház" sort követően a következő sorral egészül ki:
| (Város | Intézmény neve) |
| " | |
| Nyíregyháza | Szabolcs-Szatmár-Bereg Megyei Kórházak és Egyetemi Oktatókórház |
| " | |
4. Az R1. 2. számú melléklet EÜ100 37/a. pontjában foglalt "Kijelölt intézmények:" című táblázat a "Budapest", "Magyar Honvédség Honvédkórház" sort megelőzően a következő sorral egészül ki:
| (Város | Intézmény neve) |
| " | |
| Budapest | Bajcsy-Zsilinszky Kórház és Rendelőintézet |
| " | |
5. Az R1. 2. számú melléklet EÜ100 37/b. és EÜ100 37/c. pontjában foglalt "Kijelölt intézmények:" című táblázat a "Budapest", "Országos Onkológiai Intézet" sort megelőzően a következő sorral egészül ki:
| (Város | Intézmény neve) |
| " | |
| Budapest | Bajcsy-Zsilinszky Kórház és Rendelőintézet |
| " | |
6. Az R1. 2. számú melléklet EÜ100 37/b. és EÜ100 37/c. pontjában foglalt "Kijelölt intézmények:" című táblázat a "Kaposvár", "Somogy Megyei Kaposi Mór Oktató Kórház" sort követően a következő sorral egészül ki:
| (Város | Intézmény neve) |
| " | |
| Miskolc | Borsod-Abaúj-Zemplén Megyei Kórház és Egyetemi Oktató Kórház |
| " | |
7. Az R1. 2. számú melléklet EÜ100 38/b. pontjában foglalt "Kijelölt intézmények:" című táblázat helyébe a következő rendelkezés lép:
"Kijelölt intézmények:
| Város | Intézmény neve |
| Budapest | Egyesített Szent István és Szent László Kórház-Rendelőintézet |
| Budapest | Semmelweis Egyetem I. sz. Belgyógyászati Klinika |
| Budapest | Semmelweis Egyetem II. sz. Belgyógyászati Klinika |
| Budapest | Semmelweis Egyetem III.sz. Belgyógyászati Klinika |
| Budapest | Semmelweis Egyetem I. sz. Gyermekgyógyászati Klinika |
| Budapest | Semmelweis Egyetem II. sz. Gyermekgyógyászati Klinika |
| Debrecen | Debreceni Egyetem Orvos- és Egészségtudományi Centrum, II. Belgyógyászati Klinika |
| Debrecen | Debreceni Egyetem Orvos- és Egészségtudományi Centrum, Gyermekklinika |
| Kaposvár | Somogy Megyei Kaposi Mór Oktató Kórház |
| Miskolc | Miskolci Semmelweis Kórház és Egyetemi Oktatókórház |
| Nyíregyháza | Szabolcs-Szatmár-Bereg Megyei Kórházak és Egyetemi Oktatókórház |
| Pécs | Pécsi Tudományegyetem Klinikai Központ, Gyermekgyógyászati Klinika |
| Pécs | Pécsi Tudományegyetem Klinikai Központ I. sz. Belgyógyászati Klinika |
| Szeged | Szegedi Tudományegyetem Szent-Györgyi Albert Klinikai Központ, Belgyógyászati Klinika Haematológiai Osztály |
| Szeged | Szegedi Tudományegyetem Szent-Györgyi Albert Klinikai Központ, Gyermekgyógyászati Klinika |
| Tatabánya | Szent Borbála Kórház, Belgyógyászat Onko-Hematológia részlege |
"
8. Az R1. 2. számú melléklet EÜ100 41. pont "TÁMOGATOTT INDIKÁCIÓK:" része helyébe a következő rendelkezés lép:
"TÁMOGATOTT INDIKÁCIÓK:
- Intermedier vagy előrehaladott, barcelonai klasszifikáció szerinti (Barcelona Clinic Cancer Staging Classification - BCLC) B, C stádiumú, szövettanilag igazolt hepatocellularis carcinoma kezelése, jó májfunkció (Child Pugh szerinti A stádiumú) és megfelelő általános állapot (ECOG 0-2) esetén, amennyiben az előzetes lokoregionális terápia nem hoz megfelelő eredményt, vagy a beteg lokoregionális terápiára nem alkalmas, az onkoteam dokumentált döntése alapján, a WHO-kritériumok szerinti progresszióig"
9. Az R1. 2. számú melléklet EÜ100 41. pontjában foglalt "Kijelölt intézmények" című táblázat helyébe a következő rendelkezés lép:
"Kijelölt intézmények:
| Város | Intézmény neve |
| Budapest | Bajcsy-Zsilinszky Kórház és Rendelőintézet |
| Budapest | Uzsoki Utcai Kórház |
| Budapest | Egyesített Szent István és Szent László Kórház-Rendelőintézet |
| Budapest | Országos Onkológiai Intézet |
| Budapest | Semmelweis Egyetem I. sz. Belgyógyászati Klinika |
| Budapest | Semmelweis Egyetem II. sz. Belgyógyászati Klinika |
| Budapest | Magyar Honvédség Honvédkórház |
| Debrecen | Debreceni Egyetem Orvos- és Egészségtudományi Centrum Onkológiai Tanszék |
| Győr | Petz Aladár Megyei Oktató Kórház |
| Kaposvár | Somogy Megyei Kaposi Mór Oktató Kórház |
| Kecskemét | Bács-Kiskun Megyei Kórház a Szegedi Tudományegyetem Általános Orvostudományi Kar Oktató Kórháza |
| Miskolc | Borsod-Abaúj-Zemplén Megyei Kórház és Egyetemi Oktató Kórház |
| Pécs | Pécsi Tudományegyetem Klinikai Központ, Onkoterápiás Klinika |
| Szeged | Szegedi Tudományegyetem Szent-Györgyi Albert Klinikai Központ Onkoterápiás Klinika |
| Szombathely | Vas Megyei Markusovszky Kórház Egyetemi Oktatókórház Nonprofit Zrt. |
| Veszprém | Csolnoky Ferenc Kórház |
| Zalaegerszeg | Zala Megyei Kórház |
"
10. Az R1. 2. számú melléklet EÜ100 43. pontjában foglalt "Kijelölt intézmények:" című táblázat a "Budapest", "Magyar Honvédség Honvédkórház" sort megelőzően a következő sorral egészül ki:
| (Város | Intézmény neve) |
| " | |
| Budapest | Bajcsy-Zsilinszky Kórház és Rendelőintézet |
| " | |
11. Az R1. 2. számú melléklet EÜ100 51. pontjában foglalt "Kijelölt intézmények:" című táblázat a "Budapest", "Országos Onkológiai Intézet" sort megelőzően a következő sorral egészül ki:
| (Város | Intézmény neve) |
| " | |
| Budapest | Bajcsy-Zsilinszky Kórház és Rendelőintézet |
| " | |
12. Az R1. 2. számú melléklet EÜ100 53/a. pontjában és 53/b. pontjában foglalt "Kijelölt intézmények:" című táblázat helyébe a következő rendelkezés lép:
"Kijelölt intézmények:
| Város | Intézmény neve |
| Budapest | Péterfy Sándor Utcai Kórház-Rendelőintézet és Baleseti Központ |
| Budapest | Semmelweis Egyetem, Neurológiai Klinika |
| Budapest | Semmelweis Egyetem Kútvölgyi Klinikai Tömb - Neurológia |
| Budapest | Szent Imre Kórház |
| Budapest | Szent János Kórház és Észak-budai Egyesített Kórházak |
| Budapest | Uzsoki Utcai Kórház |
| Budapest | Jahn Ferenc Dél-Pesti Kórház és Rendelőintézet |
| Budapest | Országos Klinikai és Idegtudományi Intézet |
| Budapest | Bajcsy-Zsilinszky Kórház és Rendelőintézet |
| Debrecen | Debreceni Egyetem Orvos- és Egészségtudományi Centrum, Neurológiai Klinika |
| Eger | Heves Megyei Markhot Ferenc Oktatókórház |
| Esztergom | Vaszary Kolos Kórház |
| Győr | Petz Aladár Megyei Oktató Kórház |
| Kaposvár | Somogy Megyei Kaposi Mór Oktató Kórház |
| Kecskemét | Bács-Kiskun Megyei Kórház a Szegedi Tudományegyetem Általános Orvostudományi Kar Oktató Kórháza |
| Kistarcsa | Pest Megyei Flór Ferenc Kórház |
| Miskolc | Borsod-Abaúj-Zemplén Megyei Kórház és Egyetemi Oktató Kórház |
| Nyíregyháza | Szabolcs-Szatmár-Bereg Megyei Kórházak és Egyetemi Oktatókórház |
| Pécs | Pécsi Tudományegyetem Klinikai Központ, Neurológiai Klinika |
| Szeged | Szegedi Tudományegyetem Szent-Györgyi Albert Klinikai Központ, Neurológiai Klinika |
| Szombathely | Markusovszky Egyetemi Oktatókórház |
| Veszprém | Csolnoky Ferenc Kórház |
| Zalaegerszeg | Zala Megyei Kórház |
| Székesfehérvár | Fejér Megyei Szent György Egyetemi Oktató Kórház |
"
13. Az R1. 2. számú melléklet 56. pontjában foglalt "Kijelölt intézmények" című táblázat helyébe a következő rendelkezés lép:
"Kijelölt intézmények:
| Város | Intézmény neve |
| Budapest | Magyar Honvédség Honvédkórház I. Belgyógyászati Osztály |
| Budapest | Egyesített Szent István és Szent László Kórház-Rendelőintézet Haematológiai és Csontvelőtranszplantációs Osztály, I. Belgyógyászat |
| Budapest | Semmelweis Egyetem I. sz. Belgyógyászati Klinika |
| Budapest | Semmelweis Egyetem II. sz. Belgyógyászati Klinika |
| Budapest | Semmelweis Egyetem III. sz. Belgyógyászati Klinika |
| Debrecen | Debreceni Egyetem Orvos- és Egészségtudományi Centrum Belgyógyászati Intézet |
| Miskolc | Miskolci Semmelweis Kórház és Egyetemi Oktatókórház |
| Nyíregyháza | Szabolcs-Szatmár-Bereg Megyei Kórházak és Egyetemi Oktatókórház |
| Győr | Petz Aladár Megyei Oktató Kórház II. sz. Belgyógyászat-Haematológiai Osztály |
| Pécs | Pécsi Tudományegyetem Klinikai Központ I. sz. Belgyógyászati Klinika |
| Szeged | Szegedi Tudományegyetem Szent-Györgyi Albert Klinikai Központ II. sz. Belgyógyászati Klinika |
| Szombathely | Markusovszky Egyetemi Oktatókórház |
| Tatabánya | Szent Borbála Kórház, Belgyógyászat Onko-Haematológiai részlege |
"
14. Az R1. 2. számú melléklete a következő EÜ100 58. ponttal egészül ki:
"EÜ100 58.
TÁMOGATOTT INDIKÁCIÓK:
Rekurreáló vagy súlyos (hasmenés napi 10-szer vagy többször fordul elő, vagy 15001 ≥ fehérvértest/µL) Clostridium difficile fertőzések kezelésére
- metronidazol és vankomicin kezelés eredménytelensége, illetve rezisztencia esetén, vagy
- immunszupprimált beteg részére, vagy
- olyan beteg részére, akinél a fertőzés miatt fel kellene függeszteni az onkológiai vagy hematológiai kezelést.
A JAVASLATOT KIÁLLÍTÓ ÉS A GYÓGYSZERT RENDELŐ ORVOS MUNKAHELYÉRE ÉS SZAKKÉPESÍTÉSÉRE VONATKOZÓ ELŐÍRÁSOK:
| MUNKAHELY | SZAKKÉPESÍTÉS | JOGOSULTSÁG |
| Járóbeteg szakrendelés /Fekvőbeteg | Infektológia | írhat |
| gyógyintézet |
ELFOGADHATÓ BNO KÓDOK: (beleértve az összes azonosan kezdődő kódot)
A047, D849"
15. Az R1. 2. számú melléklet EÜ100 8/t. pontjában foglalt "Kijelölt intézmények:" című táblázatban a "Semmelweis Egyetem II. és III. Belgyógyászati Klinika; Onkoterápia" szövegrész helyébe a "Semmelweis Egyetem I. - II. - III. sz. Belgyógyászati Klinika" szöveg lép.
16. Az R1. 2. számú melléklet EÜ100 37/a. pontjában foglalt "Kijelölt intézmények:" című táblázatban a "Semmelweis Egyetem II. és III. Belgyógyászati Klinika" szövegrész helyébe a "Semmelweis Egyetem I. - II. - III. sz. Belgyógyászati Klinika" szöveg lép.
17. Az R1. 2. számú melléklet EÜ100 37/b. és 37/c. pontjában foglalt "Kijelölt intézmények:" című táblázatban a "Semmelweis Egyetem Onkoradiológia Tanszék, Urológia Klinika" szövegrész helyébe a "Semmelweis Egyetem I. sz. Belgyógyászati Klinika, Urológiai Klinika" szöveg lép.
18. Az R1. 2. számú melléklet EÜ 100 43. pontjában foglalt "Kijelölt intézmények:" című táblázatban a "Semmelweis Egyetem I-II. Gyermekklinika, II. Belgyógyászati Klinika, Onkoradiológia Tanszék" szövegrész helyébe a "Semmelweis Egyetem I. - II. sz. Gyermekgyógyászati Klinika, I. - II. sz. Belgyógyászati Klinika" szöveg lép.
5. melléklet a 10/2015. (II. 23.) EMMI rendelethez
1. Az R1. 3. számú melléklet EÜ70 13. pont "A JAVASLATOT KIÁLLÍTÓ ÉS A GYÓGYSZERT RENDELŐ ORVOS MUNKAHELYÉRE ÉS SZAKKÉPESÍTÉSÉRE VONATKOZÓ ELŐÍRÁSOK:" része helyébe a következő rendelkezés lép:
"A JAVASLATOT KIÁLLÍTÓ ÉS A GYÓGYSZERT RENDELŐ ORVOS MUNKAHELYÉRE ÉS SZAKKÉPESÍTÉSÉRE VONATKOZÓ ELŐÍRÁSOK:
| MUNKAHELY: | SZAKKÉPESÍTÉS: | JOGOSULTSÁG: |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Aneszteziológia és intenzív terápia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Csecsemő- és gyermekgyógyászat | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Fül-orr-gégegyógyászat | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Gastroenterológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Gyermeksebészet | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Haematológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Kardiológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Klinikai onkológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Neurológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Sebészet | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Sugártherápia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Tüdőgyógyászat | javasolhat és írhat |
| Háziorvos | Megkötés nélkül | javaslatra írhat |
| SZAKORVOSI JAVASLAT ÉRVÉNYESSÉGI IDEJE: 12 hónap | ||
"
2. Az R1. 3. számú melléklet EÜ70 28. pont "A JAVASLATOT KIÁLLÍTÓ ÉS A GYÓGYSZERT RENDELŐ ORVOS MUNKAHELYÉRE ÉS SZAKKÉPESÍTÉSÉRE VONATKOZÓ ELŐÍRÁSOK:" része helyébe a következő rendelkezés lép:
"A JAVASLATOT KIÁLLÍTÓ ÉS A GYÓGYSZERT RENDELŐ ORVOS MUNKAHELYÉRE ÉS SZAKKÉPESÍTÉSÉRE VONATKOZÓ ELŐÍRÁSOK:
| MUNKAHELY: | SZAKKÉPESÍTÉS: | JOGOSULTSÁG: |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Aneszteziológia és intenzív terápia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Arc-, állcsont- és szájsebészet | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Belgyógyászat | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Érsebészet | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Haematológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Idegsebészet | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Kardiológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Klinikai onkológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Mellkassebészet | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Neurológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Ortopédia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Ortopédia és traumatológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Sebészet | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Szívsebészet | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Szülészet-nőgyógyászat | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Traumatológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Tüdőgyógyászat | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Urológia | javasolhat és írhat |
| Háziorvos | Megkötés nélkül | javaslatra írhat |
| SZAKORVOSI JAVASLAT ÉRVÉNYESSÉGI IDEJE: 12 hónap | ||
"
3. Az R1. 3. számú melléklet EÜ90 26. pont "A JAVASLATOT KIÁLLÍTÓ ÉS A GYÓGYSZERT RENDELŐ ORVOS MUNKAHELYÉRE ÉS SZAKKÉPESÍTÉSÉRE VONATKOZÓ ELŐÍRÁSOK:" része helyébe a következő rendelkezés lép:
"A JAVASLATOT KIÁLLÍTÓ ÉS A GYÓGYSZERT RENDELŐ ORVOS MUNKAHELYÉRE ÉS SZAKKÉPESÍTÉSÉRE VONATKOZÓ ELŐÍRÁSOK:
| MUNKAHELY: | SZAKKÉPESÍTÉS: | JOGOSULTSÁG: |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Aneszteziológia és intenzív terápia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Csecsemő- és gyermekgyógyászat | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Fül-orr-gégegyógyászat | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Gastroenterológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Gyermeksebészet | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Haematológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Klinikai onkológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Kardiológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Neurológia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Sebészet | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Sugártherápia | javasolhat és írhat |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Tüdőgyógyászat | javasolhat és írhat |
| Háziorvos | Megkötés nélkül | javaslatra írhat |
| SZAKORVOSI JAVASLAT ÉRVÉNYESSÉGI IDEJE: 12 hónap | ||
"
6. melléklet a 10/2015. (II. 23.) EMMI rendelethez
Az R1. 3. számú melléklete a következő EÜ90 35. ponttal egészül ki:
"EÜ90 35.
TÁMOGATOTT INDIKÁCIÓK:
- Szövettanilag és/vagy laparoszkóppal igazolt endometriosis
A JAVASLATOT KIÁLLÍTÓ ÉS A GYÓGYSZERT RENDELŐ ORVOS MUNKAHELYÉRE ÉS SZAKKÉPESÍTÉSÉRE VONATKOZÓ ELŐÍRÁSOK:
| MUNKAHELY | SZAKKÉPESÍTÉS | JOGOSULTSÁG |
| Járóbeteg szakrendelés / Fekvőbeteg gyógyintézet | Szülészet-nőgyógyászat | írhat |
| ELFOGADHATÓ BNO KÓDOK: (beleértve az összes azonosan kezdődő kódot) | ||
| N809" | ||
"
7. melléklet a 10/2015. (II. 23.) EMMI rendelethez
1. Az R1. 4. számú melléklet 1. pontja a következő s) és t) ponttal egészül ki:
(A veleszületett vérzékenység kezelésére:)
"s) recombináns technológiával előállított 1. generációs VIII. faktor koncentrátum,
t) recombináns technológiával előállított 3. generációs B-domain-depletált, teljesen tirozin-szulfatált VIII. faktor koncentrátum, korábban már kezelt, ún. PTP betegek részére."
2. Az R1. 4. számú melléklet 2. pontja helyébe a következő rendelkezés lép:
"2. Krónikus aktív hepatitis C kezelésére (a finanszírozási eljárásrendekről szóló miniszteri rendeletben meghatározott finanszírozási protokoll alapján):
a) boceprevir,
b) daclatasvir,
c) interferon alfa természetes,
d) interferon alfa-2a,
e) interferon alfa-2b,
f) peginterferon alfa-2a,
g) peginterferon alfa-2b,
h) ribavirin,
i) simeprevir,
j) sofosbuvir,
k) telaprevir."
8. melléklet a 10/2015. (II. 23.) EMMI rendelethez
"7/a. számú melléklet a 32/2004. (IV. 26.) ESZCSM rendelethez
| Beadás dátuma: (Országos Egészségbiztosítási Pénztár tölti ki) | |
| Képviselő cég neve, székhelye, levelezési címe: ........................................................ Képviselő cég adószáma, cégjegyzékszáma:................................................................ Ügyintéző neve, elérhetősége:..................................................................................... Munkahelyi telefon (fax, e-mail, mobiltel.):................................................................ | |
| Kérelem különleges táplálkozási igényt kielégítő tápszer társadalombiztosítási támogatására 1. Tápszer megnevezése, kiszerelése az Országos Gyógyszerészeti és Élelmezés-egészségügyi Intézethez (a továbbiakban: OGYÉI) történt bejelentés szerint: 1.1. Tápszer márkaneve: 1.2. Tápszer kiadhatósága: | |
| 2. Tápszerre vonatkozó adatok: 2.1. Tápszer besorolása: 2.2. Tápszer kiszerelési forma: 2.2.1. Tápszer hígítása (por tápszerek esetén, 100 ml standard oldat készítéséhez szükséges tápszer mennyisége): 2.2.2. 1 ml standard oldat energiatartalma vagy 1 g tápszerpor fehérje egyenértékűsége (PKU tápszerek esetén): 2.3. OGYÉI notifikációs szám (az OGYÉI igazolás a tápszer bejelentéséről és a mellékletek csatolása szükséges): 2.4. A készítmény EAN kódja: 2.5. A tápszer egységnyi mennyiségre számított részletes összetétele: 2.6. A tápszer címkeszövege: 2.7. A gyártó cég megnevezése, címe: 2.8. A tápszer OGYÉI-hez való bejelentésére jogosult (név, ország, cím): 2.9. Az importáló nyilatkozata arról, hogy a termék a származási országban az európai uniós előírásoknak megfelelően van forgalomban: 2.10. Kért termelői, illetve import beszerzési ár (Ft) (amennyiben az ár nagysága függ a támogatás mértékétől, kérjük azok elkülönített formában történő megjelenítését): 2.11. Kért támogatási kategória: a) kiemelt indikációhoz kötött támogatás b) emelt indikációhoz kötött támogatás c) átlagon felüli támogatás d) átlagos támogatás e) átlag alatti támogatás f) támogatás érték nélkül: fekvőbeteg/amennyiben a gyártó kéri g) közbeszerzés útján beszerzett tápszerek esetén speciális támogatási technika megjelölésével, vagy a támogatásvolumen támogatási technika megjelölésével | |
| 2.12. A gyártó által forgalmazott készítmény neve, kiszerelése, termelői ára, bruttó fogyasztói ára és támogatása az alábbi országokban: | |||||
| Ország | Név | Kiszerelési egység | Forgalomba kerülés éve | Jelenlegi termelői ár* | Támogatás mértéke % |
| Franciaország | |||||
| Írország | |||||
| Németország | |||||
| Spanyolország | |||||
| Portugália | |||||
| Olaszország | |||||
| Görögország | |||||
| Lengyelország | |||||
| Csehország | |||||
| Szlovénia | |||||
| Szlovákia | |||||
| Belgium | |||||
| Ausztria | |||||
| Bulgária | |||||
| Ciprus | |||||
| Dánia | |||||
| Egyesült Királyság | |||||
| Észtország | |||||
| Finnország | |||||
| Hollandia | |||||
| Lettország | |||||
| Litvánia | |||||
| Luxemburg | |||||
| Málta | |||||
| Románia | |||||
| Svédország | |||||
| Svájc | ||||||||||
| Norvégia | ||||||||||
| Horvátország | ||||||||||
| Egyéb | ||||||||||
| * Az árakat az adott ország valutájában és forintban is kérjük megadni (forintban a kérelem beadásának hónapját megelőző hat hónap hivatalos napi Magyar Nemzeti Bank deviza középárfolyamán számolt számtani átlagán). | ||||||||||
| 2.13. Már támogatott tápszercsoportba tartozó termék esetén töltendő ki! Azonos tápszercsoportba tartozó Magyarországon támogatott készítmények megnevezése, bruttó fogyasztói ára, támogatása, napi terápiás költsége (a továbbiakban: NTK)* | ||||||||||
| Név | Kiszerelés | Bruttó fogyasztói ár | Támogatás (%) | NTK* | ||||||
| * Az NTK helyett csecsemőtápszer esetén l liter; enterális tápszer esetén 1000 kcal; PKU tápszer esetén 100 g fehérje egyenérték tápszerformánként; ritka anyagcsere-betegség esetén azonos betegség kezelésére szolgáló tápszer napi szükségletnek megfelelő fehérje egyenérték fogyasztói áron forintban. 2.14. Kiemelt és emelt indikációhoz kötött támogatás esetén töltendő ki! | ||||||||||
| Indikáció | Az alkalmazási előírásban feltüntetett dózis | |||||||||
| Diagnózis | Amennyiben testsúly, illetve életkor függő, kérjük külön feltüntetni | |||||||||
| Kor | Testsúly/ testfelület | Kísérő betegség | Kezdő | Napi átlagos | Maximális | |||||
| 3. A tápszer orvosi gyógyító folyamatban betöltött helye | ||||||||||
| 4. Az adott tápszer előnyei | ||||||||||
| 5. Klinikai vizsgálatokra vonatkozó közlemények (A hivatkozott cikkek másolatának csatolása szükséges, a cikket, közleményt leközlő folyóiratra és annak megjelenési dátumára történő utalással)" | ||||||||||
"
9. melléklet a 10/2015. (II. 23.) EMMI rendelethez
"1. melléklet a 31/2010. (V. 13.) EüM rendelethez
A krónikus myeloid leukémia kezelésének finanszírozási eljárásrendje
1. Az eljárásrend tárgyát képező betegség, betegcsoport megnevezése
Daganatos megbetegedések (C00-C97) Krónikus myeloid leukémia (C9210)
2. Kórkép leírása
2.1. A krónikus myeloid leukémia (CML) idült, malignus myeloproliferatív betegség, klonális megbetegedés. Genetikai oka a 9. és 22. kromoszóma hosszú karjai közti reciprok transzlokáció (Philadelphia kromoszóma) következtében a 22. kromoszómán létrejövő BCR/ABL fúziós gén. A Philadelphia kromoszóma BCR/ABL fúziós génje egy kóros, konstitutív protein kináz aktivitással rendelkező BCR/ABL fúziós fehérjét kódol, mely megváltoztatja a sejtproliferációt, és túlélést kontrolláló, sejten belüli jelátviteli utakat, úgy hogy ez a leukémiás sejteknek túlélési előnyt jelent a mutációt nem hordozó, ép sejtekhez képest.
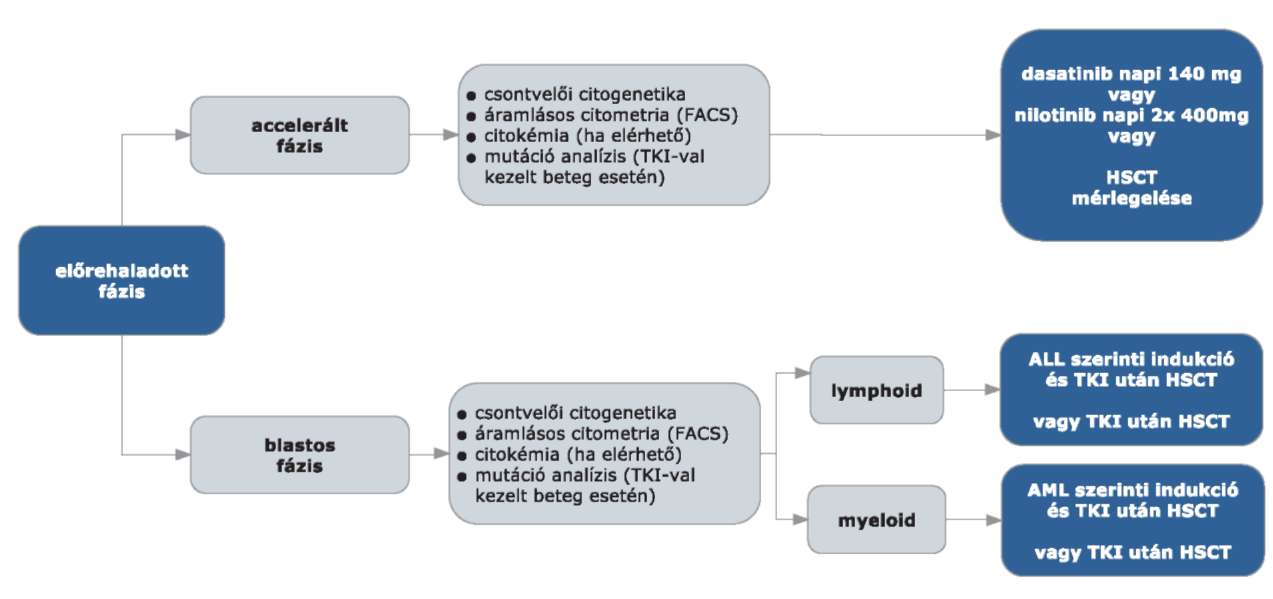
2.2. A krónikus myeloid leukémiának három, jól elkülöníthető fázisát különböztethetjük meg:
2.2.1. A krónikus fázisban a blastsejtek aránya a vérben és a csontvelőben kisebb, mint 15%. Ezzel egyidejűleg a basophil sejtek aránya a perifériás vérképben kisebb, mint 20%, és a thrombocytaszám nagyobb 100 x 109/l-nél.
2.2.2. Az akcelerált fázis definiálására több kritériumrendszer ismert. A WHO meghatározása szerint a következő kritériumok egyike elegendő az akcelerált fázis kimondásához:
- a perifériás vérben vagy a csontvelő magvas sejtei között 10-19% a blastsejt,
- a perifériás vérben legalább 20% bazofil sejt van jelen,
- a trombocitaszám vagy 100 G/l alatt vagy 1000 G/l felett van az alkalmazott kezeléstől függetlenül,
- a fehérvérsejtszám és lépméret növekedése nem reagál a kezelésre,
- klonális evolúcióra utaló citogenetikai eltérés van jelen.
Emellett egyes definíciók a kritériumok között említik
- a csontvelői fibrózist, vagy
- az ismeretlen eredetű láz jelenlétét, vagy
- az 5 napnál kisebb fehérvérsejt duplázódási időt.
2.2.3. A blastos krízis során a blastsejtek aránya a vérben vagy a csontvelőben legalább 20%, a csontvelőben nagy blasztos gócok látszanak vagy a splenomegalián kívül más extramedulláris betegség is fennáll.
2.3. A WHO 2002-es klasszifikációja szerint CML-nek csak az a betegség nevezhető, ahol a Philadelphia kromoszóma vagy a BCR/ABL fúziós gén kimutatható.
3. Finanszírozás rendje, finanszírozási algoritmus
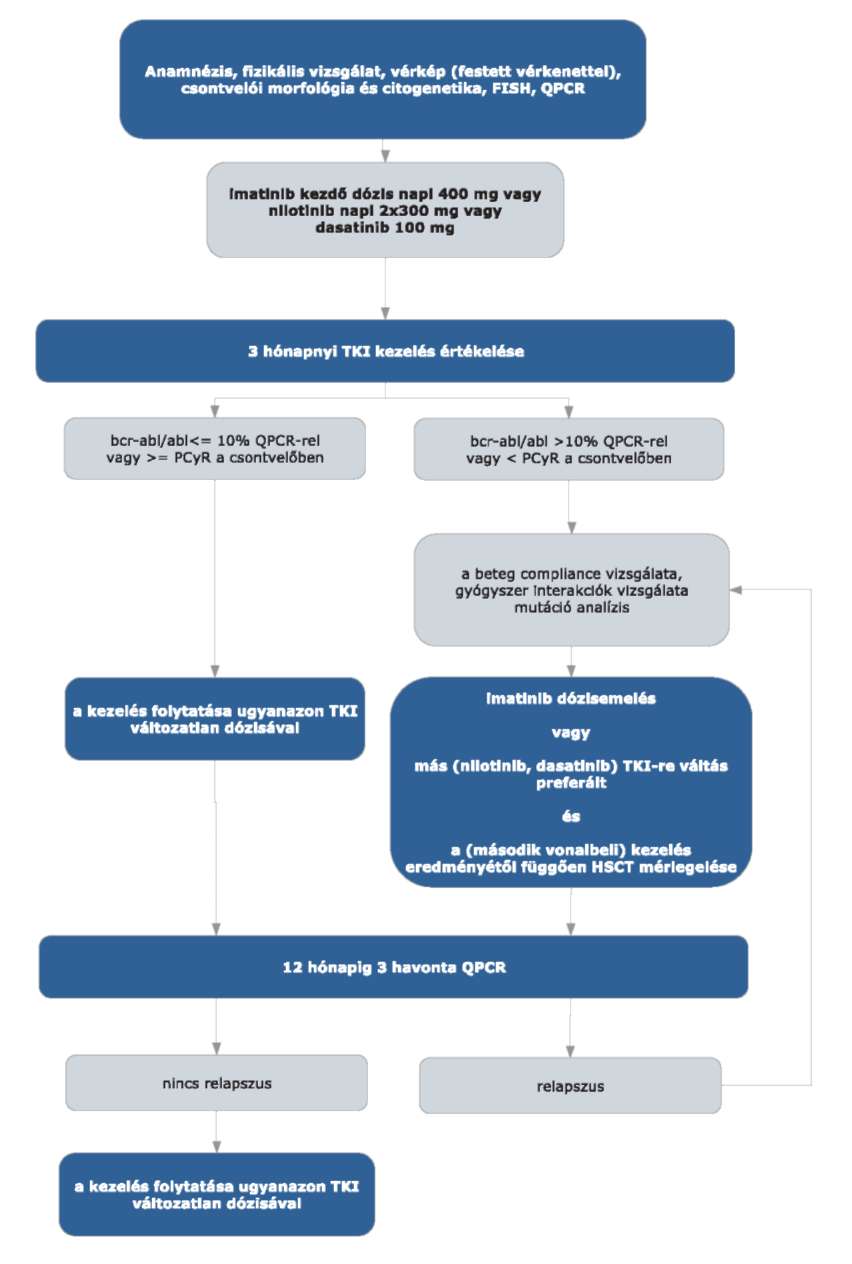
3.1. A Philadelphia kromoszóma (BCR-ABL átrendeződés) pozitív (Ph+) krónikus myeloid leukaemia (CML) első vonalas kezelésére az imatinib, a nilotinib és a dasatinib hatóanyagok állnak rendelkezésre. A nilotinib első-(napi 2x300 mg) és másodvonalbeli (napi 2x400 mg) kezelésre egyaránt alkalmazható. A dasatinib dózisa krónikus fázisban napi 100 mg.
3.2. A kívánatos terápiás válaszok elmaradása (terápiás kudarc) esetén tirozin-kináz gátló váltás a rezisztenciát kimerítő kritériumok alapján (mutáció analízis) lehetséges és javasolt.
3.3. Igazolt T315I mutáció esetén az arra alkalmas, megfelelő donorral rendelkező beteg esetében jelenleg HSCT a lehetséges kezelés. V299L, F317L/V/I/C mutáció esetén a nilotinib, T315A mutáció esetén a nilotinib vagy imatinib, Y253H, E255K/V, F359V/C/I mutáció esetén a dasatinib, a többi mutáció esetén dasatinib, nilotinib adható.
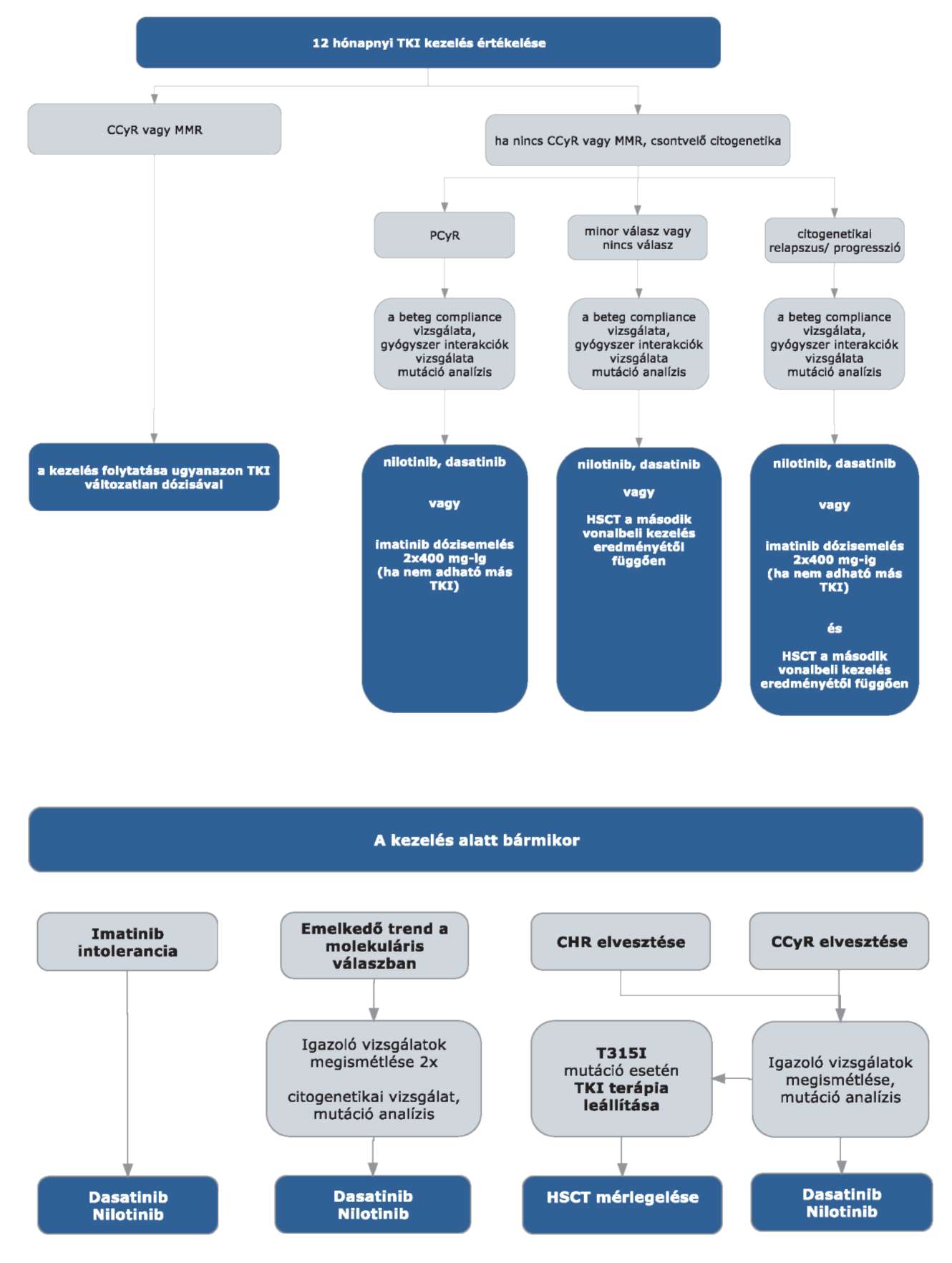
3.4. Intoleranciáról abban az esetben beszélünk, ha a perzisztáló 3-as vagy 4-es fokozatú hematológiai mellékhatás több mint 1 hónap időtartamú és még egyszer újra jelentkezik úgy, hogy imatinib redukció szükséges.
3.5. Krónikus fázisban: TKI-val összefüggő, 3-as vagy magasabb fokozatú nem hematológiai toxicitás vagy bármilyen, a TKI alkalmazásával összefüggő 4-es fázisú hematológiai, 7 napnál tovább tartó toxicitás esetén.
3.6. Előrehaladott CML fázisokban: ha a TKI dózisának a krónikus fázisban alkalmazandó napi mennyiség alá történő csökkentésére vagy a gyógyszerrel összefüggő toxicitás miatt az adagolás felfüggesztésére van szükség.
3.7. Az allogén HSCT egyedi mérlegelés alapján történik az életkor, a transzplantációs rizikó és a CML rizikója alapján. A kezelőorvos felterjesztését követően az Országos Haemopoetikus Őssejt-transzplantációs Bizottság hozza meg a döntést.
3.8. A transzplantációt követő relapszus esetében a további kezelésre vonatkozó döntést a beavatkozást végző centrum hozza meg. A kezelésben TKI és/vagy donor limfocita infúzió (DLI) vagy interferon alkalmazható.
3.9. A kezelésre adott válaszok definícióit, az egyes időpontban a kezelés eredményességének megállapításához szükséges vizsgálatokat és a kezelés értékelését a következő három táblázat tartalmazza.
3.10. A krónikus myeloid leukémia kezelésére adott válasz:
| A | B | C | |
| 1 | Komplett hematológiai válasz * | Cytogenetikai válasz | Molekuláris válasz |
| 2 | Thrombocytaszám: <450,000/µl | Komplett válasz: nincs Ph-pozitív metafázis ≤ 1% Ph-pozitív interfázis (FISH) | Major válasz: ≥ 3-log BCR-ABL (IS) mRNA csökkenés, a csökkenés mértéke alapján MR3 (3 log), MR4 (4 log), stb. |
| 3 | Fvs<10,000/µl | Parciális válasz: 1-35% közötti Ph-pozitív metafázis | |
| 4 | Quali: nincsenek jugendnél fiatalabb éretlen granulocyták, baso:<5% | Major (komplett és parciális) válasz: legfeljebb 35% Ph- pozitív metafázis | |
| 5 | Lép nem tapintható, nincs betegségre utaló tünet vagy jel | Minor válasz: > 35% Ph-pozitív metafázis | |
| 6 | * minden paraméternek együttesen kell jelen lennie |
3.11. A TKI kezelések terápiás válaszainak értékeléséhez szükséges vizsgálatok:
| A | B | ||
| 1 | Diagnózis megállapításától eltelt idő | Vizsgálatok | |
| 2 | diagnózis felállítása (0. hónap) | csontvelői metafázis, csontvelő hiányában periferiás vér FISH vizsgálat a diagnózis igazolására | BCR/ABL töréspont vizsgálat, BCR/ABL mRNS expressziós szint meghatározás a perifériás vérből QPCR (IS) alkalmazásával |
| 3 | 3 hónap | csontvelői metafázis vizsgálat, ha QPCR (IS) nem érhető el a TKI-ra mutatott válasz értékelésére | perifériás vérből QPCR (IS) |
| 4 | ha a beteg reagál a kezelésre: 3 havonta; a CCyR elérése után 3 évig: 3 havonta; a MMR elérése után: 6 havonta; MMR esetén a BCR-ABL transzkript 1 log emelkedése esetén: 1-3 havonta | perifériás vér QPCR (IS) | |
| 5 | 12 hónap | csontvelői metafázis vizsgálat, ha nincs CCyR vagy MMR | perifériás vér QPCR (IS) |
| 6 | minden terápia-értékelésnél: a megfelelő válasz elmaradásakor vagy romlásakor | fizikális vizsgálat, vérkép, progresszió esetén csontvelő vizsgálat | perifériás vérből PCR-rel kináz domén mutáció analíz |
3.12. A kívánatos terápiás válaszok és a kapcsolódó teendők:
| A | B | C | D | |
| 1 | Diagnózis megállapítá- sától eltelt idő | Célkitűzés | Elégtelen válasz | Teendő |
| 2 | 3 hónap | komplett hematológiai remisszió (CHR) és BCR- ABL/ABL (QPCR) ≤ 10% vagy ≤ 35% Ph+ csontvelő metafázis citogenetikával | imatinib dózisemelés vagy más TKI-ra váltás (preferált), az eredménytől függően HSCT | |
| 3 | 6 hónap | BCR-ABL/ABL (QPCR) < 10% vagy < 10% Ph+ csontvelő interfázis (FISH) vagy < 35% Ph+ csontvelő metafázis | BCR-ABL/ABL (QPCR) > 10% vagy > 10% Ph+ csontvelő interfázis (FISH) vagy 35-65% Ph+ csontvelő metafázis | imatinib dózisemelés vagy más TKI-ra váltás (preferált), az eredménytől függően HSCT |
| 4 | 2 hónap | major molekuláris válasz (MMR) | nincs MMR | más TKI-ra váltás (preferált), ha nem jön szóba más TKI, az imatinib dózis emelése 800 mg-ig, változatlan kezelés, PCyR-t kivéve HSCT |
4. A krónikus myeloid leukémia finanszírozásának ellenőrzési sarokpontjai
4.1. Adminisztratív ellenőrzési pontok (folyamatba épített ellenőrzés)
4.1.1. Kompetencia szint: intézményi és szakorvosi kompetencia ellenőrzése
4.1.2. Betegadatok (online TAJ ellenőrzés)
4.1.3. Jogszabályban rögzített indikációs terület BNO ellenőrzése
4.2. Szakmai ellenőrzési pontok
4.2.1. A diagnózis kritériumainak rögzítése (BNO: C9210)
Philadelphia kromoszóma pozitivitás (Ph+), vagy BCR/ABL pozitivitás igazolása
4.2.2. A betegség és a kezelés monitorizálásának ellenőrzése
4.2.2.1. Kezelésre adott válasz meghatározása, annak megfelelő dokumentálása
4.2.2.2. Remisszió, relapszus, intolerancia megfelelő dokumentálása
4.3. A finanszírozási eljárásrend alkalmazásának hatását mérő minőségi indikátorok
4.3.1. A területre fordított közkiadások alakulása, monitorozása
4.3.2. A finanszírozási algoritmus szerint kezelt betegek aránya
5. A finanszírozás szempontjából lényeges finanszírozási kódok
5.1. A releváns BNO kódok
| A | B | |
| 1 | BNO | BNO megnevezés |
| 2 | C9210 | Krónikus myeloid leukémia |
5.2. A releváns fekvőbeteg-szakellátási kódok (HBCS és beavatkozás)
| A | B | |
| 1 | HBCs | HBCs megnevezés |
| 2 | 770C | Lymphoma, nem akut leukémia, legalább 14E szűrt vagy besugárzott vérkészítmény adásával |
| 3 | 54100 | Felnőtt allogén csontvelőtranszplantáció |
| 4 | 959F | Rosszindulatú daganat kemoterápiája "F" |
| 5 | 959G | Rosszindulatú daganat kemoterápiája "G" |
5.3. A releváns ATC kódok
| A | B | |
| 1 | ATC | ATC megnevezés |
| 2 | L01XE01 | Imatinib |
| 3 | L01XE06 | Dasatinib |
| 4 | L01XE08 | Nilotinib |
6. Rövidítések:
6.1. ATC: Anatomical Therapeutic Chemical klasszifikáció
6.2. BNO: Betegségek nemzetközi osztályozása
6.3. CHR: Teljes hematológiai válasz
6.4. FISH: Fluorescens in situ hibridizáció
6.5. QPCR: Mennyiségi valós idejű PCR, nemzetközi skála (IS) használatával
6.6. PCyR: Részleges citogenetikai válasz
6.7. CyR: Citogenetikai válasz
6.8. CCyR: Komplett citogenetikai válasz
6.9. HBCS : Homogén betegségcsoport
6.10. HSCT: Haemopoetikus őssejt-transzplantáció
6.11. OENO : Orvosi eljárások nemzetközi osztályozása
6.12. MR: Molekuláris válasz
6.13. MMR: Major molekuláris válasz
6.14. TKI: Tirozin kináz inhibítor"
10. melléklet a 10/2015. (II. 23.) EMMI rendelethez
"17. melléklet a 31/2010. (V. 13.) EüM rendelethez
A hepatitis C vírus okozta krónikus májgyulladás diagnosztikájának és kezelésének finanszírozási eljárásrendje
1. Az eljárásrend tárgyát képező betegség, betegcsoport megnevezése
Hepatitis C vírus által okozott idült májgyulladás B1820
Fogalmak:
a) Cirrhosis: az irányelv szempontjából ide értendők mindazok a betegek, akiknél szövettani vizsgálattal előrehaladott (bridging) fibrosis vagy definitív cirrhosis alakult ki (tehát Metavir és Knodell F3-F4, vagy Ishak F4-F5-F6), FibroScan vizsgálattal a máj stiffness 12 kPa feletti, vagy mindkét előbbi ellenjavallata/kivitelezhetetlensége/elérhetetlensége esetén más validált nem-invazív vizsgáló módszer (pl. FibroTest, ELF teszt) cirrhosisra utal.
b) Prioritási Index: a májfibrosis mértékén alapuló, a betegség aktivitását, a kezelés sikerességének várható esélyét és további meghatározott speciális szempontokat is figyelembe vevő, a HCV-fertőzött betegek kezelésbe vonásának szakmailag indokolt sorrendjét meghatározó numerikus érték.
c) PR kettős kezelés: PegIFN+RBV kezelés.
d) PRP hármas kezelés: PegIFN+RBV+PI (boceprevir vagy szimeprevir/telaprevir) kezelés.
e) Bevezető (lead-in) kezelés: a PRP hármas kombinációs kezelés bevezetéseként alkalmazott PR kettős kezelés.
f) STOP-szabály: nem megfelelő vírusválasz miatti korai kezelés-befejezés.
g) Detekciós limit (DL): a HCV-RNS kimutathatóságának határértéke.
h) Nem detektálható HCV: a HCV-RNS 15 IU/ml-nél nem nagyobb detekciós határú Real-Time PCR módszerrel nem mutatható ki.
i) Negatív PCR PRP: a nem detektálható HCV-RNS jelent PCR negativitást.
j) Naiv-nak minősülő beteg: a finanszírozási eljárásrend szempontjából naiv-nak minősülnek mindazok, akik soha nem részesültek kezelésben, akik csak nem-pegilált IFN+RBV kezelésben részesültek, és akik rövidebb, mint 12 hétig részesültek PegIFN+RBV kezelésben, akiknél a korábbi IFN+RBV kezelés nem STOP szabály miatt állt le.
k) Korábban sikertelenül kezelt beteg: a finanszírozási eljárásrend szempontjából mindazok, akik korábban legalább 12 hetes PegIFN+RBV kezelés során nem váltak PCR negatívvá vagy vírusáttörés, illetve relapszus volt tapasztalható.
l) Korábbi PR kettős kezelésre null-reagáló beteg: a korábbi PR kezelés során a HCV-RNS szint csökkenése 4 hét elteltével nem éri el az 1 log10 mértéket (nem csökken legalább 1/10-ed részére), 12 hét elteltével nem érte el a 2 log10 nagyságrendet (nem csökken legalább 1/100-ad részére).
m) Korábbi PR kettős kezelésre részlegesen reagáló beteg: a korábbi PR kezelés során a HCV-RNS szint 12 hét elteltével legalább 2 log10 mértékben csökkent, de a kezelés alatt mindvégig detektálható maradt.
n) Korábbi PR kettős kezelés alatt vírusáttörést mutató beteg: a korábbi PR kezelés alatt nem detektálható HCV-RNS később a kezelés során ismét kimutathatóvá vált.
o) Korábbi PR kettős kezelés után relabáló beteg: a korábbi PR kezelés befejezésekor a HCV-RNS nem detektálható, de a kezelés befejezése után ismét kimutatható.
p) Kiterjesztett rapid vírusválasz PRP hármas kezelés során (eRVR): a kezelés megkezdését követően a HCV-RNS a 4. és a 12. héten sem detektálható.
q) Tartós vírusválasz (SVR): a kezelés befejezését követően 24 héttel a HCV-RNS nem mutatható ki.
2. Kórkép leírása
A hepatitis C vírus (HCV) okozta májgyulladás a transzfúziós hepatitisek leggyakoribb oka volt. A világban kb. 170 millióra becsülik a hepatitis C vírussal fertőzöttek számát, mely jelentős pandémiát jelent, mivel ez az össznépesség kb. 3%-a, és ez ötször nagyobb arányt jelent, mint a HIV1 vírus elterjedtsége. A véradók szűrése (1992 óta) jelentősen csökkentette az infekció átvitelének gyakoriságát a korábbi 17%-ról a jelenlegi 0,001%-ra, de az új esetek megjelenése folyamatos, elsősorban az intravénásan alkalmazott kábítószerek elterjedtsége, valamint az egyéb parenterális átviteli lehetőségek miatt. A krónikus hepatitis C vírus fertőzés a leggyakoribb indikációja a májátültetéseknek. Magyarországon az első felmérések 1,3%-os incidenciát mutattak, a 2000-2004-es adatok 0,6-0,8%-os szeropozitivitást mutattak. A szeropozitív személyek 60-90%-ában kimutatható a HCV (PCR pozitívak). A hazai fertőzöttek több mint 95%-ánál 1. genotípus (főleg 1 b) mutatható ki.
Bizonyos fokozottan veszélyeztetett populációkban az előfordulás magas: politranszfundáltaknál (hemofiliások között) 50-80%, hemodializáltaknál 30-40%, intravénás droghasználók esetében 30-90% a HCV szeropozitívak aránya. A krónikus májbetegeknél, cirrhosisban és hepatocellularis carcinomában szenvedőknél a HCV antitest pozitivitás igen magas, 20-90%. A fertőzés forrása a viraemiás beteg vagy hordozó. Az intravénás kábítószert használók közös tű- és fecskendő használata eredményezi az érintettek magas HCV-prevalenciáját. A fertőzés eredete a betegek 20-50%-ában nem deríthető ki. HCV pozitivitást jelezhet a cryoglobulinaemia is. A HCV pozitív személyek többsége a 45-65 éves korosztályban található.
2.1. Rizikócsoportot képeznek továbbá
2.1.1. az egészségügyi dolgozók,
2.1.2. a tetováltak, piercinget viselők,
2.1.3. egyes bőrbetegségekben szenvedők (például porphyria cutanea tarda),
2.1.4. a fogvatartottak,
2.1.5. az 1993 előtt szervátültetésben részesültek,
2.1.6. a vérkészítményben részesülők,
2.1.7. a fertőzöttek szexuális partnerei és
2.1.8. a hemodializáltak.
A betegség nagymértékben hozzájárul a rokkantság és halálozás növekedéséhez. Az esetek többségét nem fedezik fel, és leginkább alkoholos vagy gyógyszeres-kémiai májkárosodásnak, illetve zsírmájnak vélik.
3. Diagnózis
A betegség diagnózisának felállításában az anamnézis felvétel és a fizikális vizsgálat mellett nagy szerepe van a laboratóriumi diagnosztikának. Az alapellátás feladata a májbetegség felismerése és a HCV ellenanyag-szint vizsgálata. Szűrővizsgálatra az anti-HCV harmadik generációs EIA, ELISA teszt javasolt. Utóbbi elvégzése májkárosodás észlelésekor vagy rizikócsoportokban szükséges. Minden személyt szűrni kell, akinél magas a HCV fertőzés rizikója. A betegek szakellátása hepatológiai centrumokban összpontosul.
3.1. A diagnózis pillérei
3.1.1. pozitív vírus-szerológia (anti-HCV ellenanyag),
3.1.2. a virális nukleinsav (HCV-RNS) detektálhatósága, valamint
3.1.3. a májkárosodás kimutatása kóros transzaminázok (GPT/ALT) és/vagy májbiopszia és/vagy tranziens elasztográfia (FibroScan vizsgálat) és/vagy ezen utóbbi két eljárás ellenjavallata/kivitelezhetetlensége/elérhetetlensége esetén más validált nem-invazív vizsgáló módszer (pl. FibroTest, ELF tesz) alapján.
Ellenjavallatok hiányában kimutatható HCV-RNS és biokémiai, szövettani vagy nem-invazív módszerrel igazolható aktivitás és/vagy fibrosis esetén kezelés javasolt.
3.2. A diagnosztikus tesztek
3.2.1. szerológiai és
3.2.2. molekuláris
vizsgálatok csoportjába sorolhatók.
Az utóbbi a vírus nukleinsav kimutatását jelenti. Meg kell határozni a vírus nukleinsav titerét és a genotípusát, ami a terápia megtervezésében alapvető fontosságú. A terápia célja a vírus teljes kiirtása a szervezetből. A terápia hatékonysága elsősorban a vírus genotípusától függ.
3.3. Gyógyszeres kezelés indokolt, amennyiben
3.3.1. a HCV-RNS kimutatható, és
3.3.2. a GPT emelkedett vagy a májbiopszia vírusos infekcióra jellemző gyulladást és necrosist mutat és/vagy a transiens elastographia (FibroScan) fibrosist mutat.
A 2. és 3. genotípusban a terápia eléri a 80-87%-os tartós virológiai választ, ami a vírus eradikációját jelenti. Az 1. genotípus esetében ez az eredmény a legújabb hármas kombinációs kezelésekkel eléri a 66-80%-ot. A hazai krónikus hepatitis C vírusfertőzésben szenvedők több, mint 95%-a az 1. genotípusba tartozik.
3.4. Klinikai kép
A krónikus C-hepatitis spontán remissziója és gyógyulása gyakorlatilag nem fordul elő. A betegek jelentős részénél a krónikus gyulladást (annak aktivitásától függetlenül) fibrosis kíséri. Ennek gyorsasága és mértéke nagy egyéni különbségeket mutat, de ez szabja meg a beteg sorsát. A cirrhosis kialakulása átlag 20-25 év alatt következik be, majd a cirrhosis kialakulása után a betegekben HCC jelentkezik évente 3-5%-os gyakorisággal.
A progressziót gyorsítja a rendszeres alkoholfogyasztás, a haemochromatosis, a társfertőzés egyéb hepatitisvírussal. Az alkoholos cirrhosis HCV fertőzésben az alkohol elhagyása után is progrediálhat. Kompenzált HCV-cirrhosis hirtelen fulmináns dekompenzációját okozhatja akut HAV fertőzés. HIV pozitív betegben az AIDS lefolyását a krónikus C-hepatitis enyhe formája is gyorsítja, valamint HIV fertőzés mellett a hepatitis progressziója is gyorsabb. A progresszió gyorsabb túlsúlyos betegekben (27 feletti testtömeg-index). Szervtranszplantált betegeknél az akut szakasz súlyosabb, majdnem mindig krónikussá válik, és a progresszió rapid. A prognózis összefüggése a HCV vírustiter nagyságával még nem kellően bizonyított.
4. Interferon alapú terápia
4.1. Alapvető megfontolások
4.1.1. A kezelések szakmai felügyeletét és jóváhagyását a szakmai szervezetek által delegált Interferon Terápiás Bizottság végzi. Összetételét, működését külön dokumentum szabályozza.
4.1.2. 2013. január 1-jétől kezelési engedély csak az erre a célra létrehozott Hepatitis Regiszter (HepReg) rendszerben elektronikusan benyújtott kérelmek alapján adható ki.
4.1.3. A kezelésre jogosultak között szakmai konszenzus alapján a kezelés sorrendjét elsősorban a májfibrosis előrehaladottsága határozza meg, de a sorrendet a betegség aktivitása, a kezelés sikerének várható esélye és további meghatározott speciális szempontok is befolyásolják.
4.1.4. A betegek gyógyszeres terápiájának megkezdése minden esetben független attól, hogy korábban részesült-e már kezelésben vagy sem, az Interferon Terápiás Bizottság által meghatározott Prioritási Index alapján történik. Mindez a kettős, valamint a hármas kombinációs kezelések megkezdésére egyaránt vonatkozik.
4.1.5. Valamennyi naiv-nak minősülő, kezelésben korábban nem részesült beteg kezelését PR kettős kombinációval kell megkezdeni, amennyiben nincs ellenjavallat.
4.1.6. A kezelés alatti víruskinetika protokoll szerinti követése, és a STOP-szabályok maradéktalan betartása kiemelt fontosságú!
4.1.7. A korábban PR kettős kezelésben részesült, de a STOP-szabály miatt a kezelésből kieső betegek várólistára kerülnek, és a hármas (PRP) kombinációs kezelésbe történő bevonásuk a Prioritási Index alapján kialakult várólista sorrend szerint történik, amelyre az Interferon Terápiás Bizottság ad engedélyt.
4.1.8. A kezelés során laboratóriumi monitorozás szükséges: bármely új gyógyszer bevezetését követően az első 4 hétben kéthetente, majd négyhetenként teljes vérkép, GPT/ALT, GOT/AST, se. bilirubin, 12 hetenként se. kreatinin, vércukor, TSH meghatározása.
4.1.9. Tartós vírusválasz (SVR) megítélésére a HCV-RNS negatívvá vált betegeknél a kezelés befejezése után 24 héttel HCV-RNS vizsgálat szükséges.
4.1.10. Bármely STOP-szabály hatálya alá eső beteg számára csak a korábbinál igazoltan hatékonyabb gyógyszeres kezelés vagy természetes IFN rendelhető.
4.1.11. A kezelés előtt vagy alatt hepatitis A és hepatitis B ellen vakcináció javasolt.
4.2. Prioritási Index definíciója, célja
A Prioritási Index a májfibrosis mértékén alapuló, a betegség aktivitását, a kezelés sikerességének várható esélyét, és további meghatározott speciális szempontokat is figyelembe vevő, a HCV-s betegek kezelésbe vonásának szakmailag indokolt sorrendjét meghatározó numerikus érték, amelynek célja, hogy orientálja a kezelőorvosokat a kezelésre szorulók ütemezését illetően, mind a kérvények benyújtásakor, mind pedig az engedélyezett kezelések megkezdésekor.
4.2.1. Objektív komponensei
4.2.1.1. a májbetegség stádiuma,
4.2.1.2. a májbetegség aktivitása,
4.2.1.3. a májbetegség progressziójának üteme,
4.2.1.4. a terápia várható eredményességét befolyásoló prognosztikus faktorok.
4.2.2. Szubjektív komponensei:
4.2.2.1. a kezelőorvos megítélése szerinti prioritási pontok,
4.2.2.2. az Interferon Terápiás Bizottság által adható prioritási pontok.
4.2.3. Speciális szempontok:
4.2.3.1. májtranszplantált betegek,
4.2.3.2. hemophiliás/vérzékeny betegek kezelési prioritását reprezentáló pontok (ekkor csak eredménytelen/elérhetetlen nem-invazív vizsgáló módszer esetén adható),
4.2.3.3. az Interferon Terápiás Bizottság által indoklással megadható egyéb speciális esetekben megítélhető pontok.
A Prioritási Index a kezelésre várakozás alatt 2 havonta 1 ponttal növekszik.
4.2.4. Prioritási Index számítása
A Prioritási Index az alábbi pontok alatt felsorolt paraméterekhez tartozó pontszámok numerikus összege:
4.2.4.1. Stádium szövettan, FibroScan vagy más non-inazív teszt alapján (maximum 85 pont)
4.2.4.1.1. A májbiopsziát (szövettant) FibroScan helyettesítheti, vagy mindkettő ellenjavallata/kivitelezhetetlensége/elérhetetlensége esetén más validált nem-invazív vizsgáló módszer (pl. FibroTest, ELF teszt) helyettesítheti
4.2.4.1.2. Metavir/Knodell/FibroScan/FibroTest/ELF teszt F0-F4 szerint 0-4x10 pont (maximum 40 pont)
4.2.4.1.2.1. Átmenetek: F0/F1, F1/F2, F2/F3, F3/F4 esetén sorrendben 5-15-25-35 pont
4.2.4.1.2.2. Ishak fibrosis score értékelése: 1: 10 pont, 2: 15 pont, 3: 20 pont, 4: 30 pont, 5: 35 pont, 6: 40 pont
4.2.4.1.2.3. Plusz pontok előrehaladott cirrhosis miatt liver stiffness alapján (maximum: 35 pont)
4.2.4.1.2.4. 18,0-32,9 kPa között 5 kPa-onként +5 pont
4.2.4.1.2.5. 33,0 kPa felett 10 kPa-onként +5 pont
4.2.4.1.3. Ha egyik vizsgálat eredménye sem áll rendelkezésre, akkor 10 pont
4.2.4.2. Aktivitás, progresszió üteme (maximum 8 pont)
4.2.4.2.1. Az alábbiak közül a nagyobbik (maximum 4 pont)
4.2.4.2.1.1. HAI vagy Ishak aktivitás: 3-6 = 1 pont, 7-9 = 2 pont, 10-12 = 3 pont, 13-tól = 4 pont
4.2.4.2.1.2. METAVIR aktivitás: A1 = 1 pont, A2 = 2 pont, A3 = 3 pont, A4 = 4 pont
4.2.4.2.1.3. Progresszió FibroScan-el: Δ 1-1,99 kPa = 1 pont, Δ 2-2,99 kPa = 2 pont, Δ3 kPa = 4 pont
4.2.4.2.1.4. Progresszió szövettannal (Δ F stádium) ΔF1 = 1, ΔF2 = 2, ΔF3 = 3, ΔF4 = 4
4.2.4.2.2. Utolsó GPT (NE/ml) érték/50 = pontszám (maximum 4 pont)
4.2.4.3. Gyógyhajlam, prediktorok (maximum 10 pont)
4.2.4.3.1. Életkor 40 év alatt: 1 pont
4.2.4.3.2. HCV G1b genotípus: 1 pont
4.2.4.3.3. HCV G2 genotípus: 8 pont
4.2.4.3.4. HCV G3 genotípus: 6 pont
4.2.4.3.5. Kiinduló vírustiter < 400.000 = 2 pont, 400.000-2.000.000 = 1 pont
4.2.4.3.6. Aktuálisan kettős kezelésre nem reagáló, naivnak minősülő beteg: 3 pont
4.2.4.3.7. Relabáló beteg: 4 pont
4.2.4.3.8. Parciális responder beteg: 1 pont
4.2.4.3.9. Thrombocytaszám: 150 G/l felett = 2 pont, 100-150 G/I = 1 pont
4.2.4.4. Automatikusan nem értékelhető egyéb szempontok (maximum 6 pont)
4.2.4.4.1. Kezelőorvos pontja: maximum 2 pont (indoklás szükséges)
4.2.4.4.2. Interferon Terápiás Bizottság pontja: maximum 4 pont (indoklás szükséges)
4.2.4.5. Speciális pontok
4.2.4.5.1. PegINF+RBV kezelés: 20 pont (visszavonandó DAA adása esetén)
4.2.4.5.2. DAA hármas kezelésre történő folytatólagos áttérés miatt adható plusz pontok a vírusválasz szerint:
4.2.4.5.2.1. HCV-RNS csökkenés a kettős kezelés 12. hetében 1 -2 log10: 4 pont
4.2.4.5.2.2. HCV-RNS csökkenés a kettős kezelés 12. hetében > 2 log10: 10 pont
4.2.4.5.3. Dokumentáltan 6 hónapnál nem régebben akvirált HCV fertőzés: 50 pont
4.2.4.5.4. Transzplantáció miatti plusz pontok (bármely szerv transzplantációja esetén):
4.2.4.5.4.1. Transzplantációs listán lévő beteg: 10 pont
4.2.4.5.4.2. Élő donoros transzplantációra váró beteg: 20 pont
4.2.4.5.4.3. Transzplantáción átesett beteg: 30 pont
4.2.4.5.4.4. Transzplantáción átesett betegben F3-4 stádium és/vagy fibrotizáló cholestaticus hepatitis: 60 pont
4.2.4.5.5. Haemophíliás beteg, ha fibroscan nem érhető el: 20 pont
4.2.4.5.6. Haemodializált beteg: 20 pont
4.2.4.5.7. Különleges egyéb epidemiológiai indok (indoklással, pl. intézeti elhelyezés): 10 pont
4.2.4.5.8. In vitro fertilitási programban résztvevő beteg: 20 pont
4.2.4.5.9. HCV eradikálása után gyermeket vállalni szándékozó 30 év feletti gyermektelen nőbeteg: 20 pont (a kezelésre szoruló nyilatkozatát csatolni szükséges)
4.2.4.5.10. Súlyos extrahepatikus HCV manifestatio (pl. cryoglobulinaemias vasculitis): 20 pont
4.2.4.5.11. Egészségügyi dolgozó: 20 pont
4.2.4.5.12. HIV vagy HBV coinfectio: 20 pont
4.2.4.5.13. A Prioritási Index a kezelésre várakozás alatt (az ezirányú kérvény benyújtását követően kéthavonta 1 ponttal növekszik).
4.3. A betegség terápiájában használatos készítmények
4.3.1. Pegilált interferon + ribavirin kettős kezelés (PR)
4.3.1.1. Valamennyi HCV genotípus esetén a naiv-nak minősülő betegek kezelését PR kettős kombinációval kell megkezdeni (proteáz-gátló nélkül), amennyiben nincs ellenjavallat.
4.3.1.2. Teljes kezdő dózis: hetente 1x180 µg PegIFN-alfa-2a vagy hetente 1x1,5 µg/ttkg PegIFN-alfa-2b+ napi 600-1400 mg (> 13,0 mg/ttkg) RBV.
4.3.1.3. Ribavirinnel kombinált heti 1x1,0 µg/ttkg kezdődózisú PegIFN-alfa-2b-vel végzett kezelés is hatékonynak bizonyult. Ilyen csökkentett kezdődózissal végezhető kezelés pl. kifejezett thrombopenia vagy leukopenia esetén (ld. speciális betegcsoportok).
4.3.1.4. A PegIFN és/vagy ribavirin mellékhatás miatti dóziscsökkentésre vonatkozó szabályokat a készítmények alkalmazási előírásai ismertetik. (Ribavirin esetében a mellékhatás miatti dóziscsökkentés 200 mg-os lépésekben javasolt.)
A két különböző PegIFN egymással történő helyettesíthetőségével kapcsolatban nem állnak rendelkezésre adatok, ezért nem ajánlott.
4.3.2. Pegilált interferon + ribavirin + proteáz-gátló (PI) hármas kezelés (PRP)
4.3.2.1. A proteáz-gátlók (PI) orálisan adható, a HCV G1 genotípus ellen direkt antivirális hatással rendelkező készítmények.
4.3.2.2. A PI készítmények kizárólag verifikált HCV G1 genotípussal fertőzött betegeknél, kizárólag PegIFN+RBV mellett, harmadik szerként alkalmazhatók az Országos Egészségbiztosítási Pénztár (a továbbiakban: OEP) általi finanszírozással a Prioritási Index alapján kialakult várólista sorrendnek megfelelően azon betegeknél, akiket
4.3.2.2.1. korábban pegilált interferonnal kezeltek ribavirinnel kombinálva és
4.3.2.2.2. a kezelésre nem reagáltak (null-reagálók) vagy visszaesők és
4.3.2.2.3. kompenzált májbetegségben szenvednek (beleértve a cirrhosist is) a finanszírozási folyamatábrában részletezettek szerint.
4.3.2.3. PegIFN és/vagy RBV és/vagy PI ellenjavallata és/vagy intolerancia kialakulása esetén PRP hármas kezelés nem végezhető.
4.3.2.4. RBV nélküli PegIFN terápia kombinálása PI kezeléssel rezisztencia kialakulása miatt tilos.
4.3.2.5. PRP hármas kezeléskor a kétféle PegIFN készítmény (2a, illetve 2b) bármelyike alkalmazható, dózisuk és a ribavirin dózisa megfelel az előzőekben leírtaknak.
4.3.2.6. PRP hármas kezeléskor a háromféle PI készítmény (boceprevir, illetve szimeprevir/telaprevir) bármelyike alkalmazható, de az alkalmazás módja, ideje, a rendelkezésre álló evidenciák és a mellékhatások különbözősége befolyásolhatja az egyes betegeknél a PI választást:
4.3.2.6.1. boceprevir alapú hármas kezelés javasolható olyan betegeknél, akiknél nagy az esélye, hogy hatástalanság miatt a PRP hármas kezelést az első 12 héten belül be kell fejezni. Ilyen betegek lehetnek például a korábbi PR kezelés során null-reagáló cirrhosisos betegek,
4.3.2.6.2. korábbi PR kettős kezelés után relabáló nem-cirrhotikus betegek számára - a rövidebb kezelés lehetősége miatt - költséghatékonysági szempontból a szimeprevir/telaprevir látszik célszerűbbnek,
4.3.2.6.3. mellékhatás esetén a PI-ok dózisának csökkentése nem javasolt; a PegIFN vagy a ribavirin dózisának csökkentése és/vagy a PI teljes elhagyása, vagy mindhárom készítmény elhagyása mérlegelendő.
4.3.3. Gyógyszer-rezisztencia
Gyógyszer rezisztenciáról akkor beszélhetünk, ha a PI kezelés alatt a PI-ra nem reagáló HCV törzsek felszaporodása 10% feletti mértékben van. PI kezelés során gyógyszer-rezisztencia kialakulását jelzi, ha két kvantitatív HCV-RNS meghatározás közötti időszakban a HCV-RNS szint 1-log10 mértékben megnövekszik, vagy ha a korábban nem kimutatható HCV-RNS újból kimutathatóvá válik. A rezisztencia vizsgálatok csak kutatási jelleggel, nem az OEP által finanszírozott módon javasoltak. Gyógyszer-rezisztencia kialakulásakor minden esetben a kezelés megszakítása szükséges (STOP-szabály), keresztrezisztenciát mutató másik PI-val sem végezhető kezelés.
4.3.3.1. A proteáz-gátlók számos gyógyszerrel kölcsönhatásba lépnek (ld. alkalmazási előírás).
4.3.3.2. Sikertelen PRP hármas kezelés után ismételt kezelés nem javasolható, kivétel, ha a sikertelenség valószínűsíthető oka nem a vírusválasz elmaradása, hanem a készítmény gyógyszer-specifikus mellékhatása.
4.3.4. Boceprevir (200 mg kapszula) specifikus alkalmazási szempontok
4.3.4.1. Lead-in periódus
A boceprevir alapú hármas kezelés minden esetben 4 hetes bevezető (lead-in) PR kettős kezeléssel kezdődik. A kezelési hetek számolása minden esetben a lead-in periódus kezdetétől indul.
4.3.4.2. Adagolás
Adagolás 7-9 órás intervallumokban, naponta háromszor 800 mg (3x4 kapsz.) per os, étkezés közben, alkalmazási előírás szerint.
4.3.4.3. Mellékhatások
4.3.4.3.1. anaemia, mely miatt a klinikai vizsgálatokban kezelt betegek 43%-ánál erythropoetin adására került sor, és a betegek 3%-ánál vált szükségessé transzfúzió (ld. alkalmazási előírás).
Az erythropoetin az off-label alkalmazás szabályai szerint adható, de a ribavirin adagjának csökkentése inkább javasolható. Ez történhet egy lépésben is 600 mg-ra.
4.3.5. A boceprevir alapú hármas kezelés virológiai követése, STOP-szabályok
4.3.5.1. A boceprevir alapú hármas kezelés során újrakezeléskor a lead-in kezelés kezdetétől számított 12. és 24. hét elteltével mennyiségi HCV-RNS vizsgálat szükséges.
4.3.5.2. STOP-szabályok: a boceprevir alapú kezelés abbahagyandó (mindegyik készítmény), ha
4.3.5.2.1. STOP-szabály: a HCV-RNS szint 8 hét kezelés után kimutatható vagy
4.3.5.2.2. STOP-szabály: a HCV-RNS szint 12 hét kezelés után kimutatható vagy
4.3.5.2.3. STOP-szabály: a HCV-RNS 24 hét kezelés után kimutatható
4.3.6. Telaprevir (375 mg filmtabletta) specifikus alkalmazási szempontok
4.3.6.1. Telaprevir kezeléskor a kezelés kezdetétől mindhárom készítményt együtt kell alkalmazni.
4.3.6.2. Lead-in periódus alkalmazása nem szükséges (de hátrányt sem jelent).
4.3.6.3. A kezelési hetek számolása minden esetben a telaprevir kezelés megkezdésétől indul.
4.3.6.4. Adagolás:
Adagolás 8 óránként 750 mg (3x2 tabl.) per os, zsírtartalmú étellel együtt (ld. alkalmazási előírás).
4.3.6.5. Mellékhatások
4.3.6.5.1. bőrkiütés, amely miatt a betegek 4-5%-ánál válhat szükségessé a telaprevir elhagyása,
4.3.6.5.2. anaemia, amely ugyanolyan módon kezelendő, mint boceprevir esetén.
4.3.7. A telaprevir alapú hármas kezelés virológiai követése, STOP-szabályok
4.3.7.1. A telaprevir alapú hármas kezelés során a kezelés megkezdése után 4, 12 és 24 héttel mennyiségi HCV-RNS vizsgálat szükséges.
4.3.7.2. STOP-szabályok: a telaprevir alapú kezelés abbahagyandó (mindegyik készítmény), ha
4.3.7.2.1. STOP-szabály: a HCV-RNS szint 4 hét kezelés után >1000 IU/ml, vagy
4.3.7.2.2. STOP-szabály: a HCV-RNS szint 12 hét kezelés után > 1000 IU/ml, vagy
4.3.7.2.3. STOP-szabály: a HCV-RNS 24 hét kezelés után is ≥15 IU/ml.
4.3.8. Szimeprevir specifikus alkalmazási szempontok
4.3.8.1. Szimeprevir kezeléskor a kezelés kezdetétől mindhárom készítményt együtt kell alkalmazni.
4.3.8.2. Adagolás:
Adagolás: naponta egyszer 150 mg, 12 héten keresztül per os, étkezés közben bevéve (ld. alkalmazási előírás).
4.3.8.3. Mellékhatások
4.3.8.3.1. bőrkiütés, amely miatt a betegek 0,8%-ánál válhat szükségessé a szimeprevir elhagyása,
4.3.8.3.2. enyhe vagy közepesen súlyos fotoszenzitivitási reakciók,
4.3.8.3.3. emelkedett bilirubin szint, dyspnoe, ami még nem indokolta a kezelés abbahagyását.
4.3.9. A szimeprevir alapú hármas kezelés virológiai követése, STOP-szabályok
4.3.9.1. A szimeprevir alapú hármas kezelés során a kezelés megkezdése után 4, 1 2 és 24 héttel mennyiségi HCV-RNS vizsgálat szükséges.
4.3.9.2. STOP-szabályok: a szimeprevir alapú kezelés abbahagyandó (mindegyik készítmény), ha
4.3.9.2.1. STOP-szabály: a HCV-RNS szint 4 hét kezelés után ≥ 25 IU/ml, vagy
4.3.9.2.2. STOP-szabály: a HCV-RNS 12 hét kezelés után kimutatható (PCR pozitív), vagy
4.3.9.2.3. STOP-szabály: a HCV-RNS 24 hét kezelés után kimutatható (PCR pozitív).
4.3.10. Standard interferon + ribavirin kombináció
4.3.10.1. Standard interferon (StdIFN) kezelés kikejezett thrombopenia vagy leukopenia hajlam esetén végezhető, de ilyenkor is mérlegelendő csökkentett dózisú PegIFN+RBV terápia végzése. A StdIFN dózisa: heti 3x3-6 ME, mely - ha nem ellenjavallt - a fenti dózisú RBV-nel kombinálandó.
4.3.10.2. A PI kezeléssel történő) kombinálásra nincsen adat, így nem ajánlott.
4.3.11. Pegilált interferon (PegIFN) vagy standard interferon (stdIFN) monoterápia
4.3.11.1. RBV ellenjavallata esetén a fenti dózisú PegIFN, vagy - ha az nem végezhető - StdIFN monoterápia végezhető.
4.3.11.2. RBV nélküli IFN/PegIFN terápia kombinálása PI kezeléssel rezisztencia kialakulása miatt tilos.
4.3.12. Természetes interferon
4.3.12.1. Az IFN/PegIFN+RBV+PI terápiából STOP-szabály miatt kiesett betegek liofilizált természetes human leukocita IFN-nal kezelhetők, az eredetileg tervezett időtartamig. Dózis: heti 3x3 ME. A kezelés a biokémiai remisszió fenntartása érdekében - engedélyezést követően - egy éven túl is folytatható, illetve biokémiai relapszus esetén ismételhető.
4.3.12.2. Extrahepaticus manifesztáció (pl. cryoglobulinaemiás vasculitis) esetén egy évig akkor is végezhető természetes IFN kezelés, ha a GPT/ALT érték és a szövettan alapján májérintettség nem bizonyítható. Indokolt esetben a kezelés egy év után meghosszabbítható.
4.3.12.3. Igazoltan IFN alfa-2 ellenes neutralizáló antitestek miatt nem reagáló vagy relabáló betegnél (beleértve a break through jelenséget is) az ilyen antitestek jelenléte esetén is igazoltan hatékony természetes IFN±RBV-nel teljes dózisú és időtartamú ismételt kezelés végezhető.
4.3.12.4. A PI kezeléssel történőkombinálásra nincsen adat, így nem ajánlott.
4.3.13. Pegilált interferon alfa + ribavirin + NS5B típusú protein inhibitor (sofosbuvir) hármas kezelés
4.3.14. Sofosbuvir specifikus alkalmazási szempontok
4.3.14.1. Sofosbuvir kezeléskor a kezelés kezdetétől mindhárom készítményt együtt kell alkalmazni.
4.3.14.2. Kizárólag verifikált HCV G1 genotípussal fertőzött betegeknél adható OEP finanszírozással a Prioritási
Index alapján kialakult várólista sorrendnek megfelelően.
4.3.14.3. Adagolás:
Adagolás: naponta egyszer 400 mg, 12 héten keresztül per os, étkezés közben bevéve (ld. alkalmazási előírás).
4.3.14.4. Mellékhatások
4.3.14.4.1. vérkép: anémia, neutropénia, csökkent thrombocita és limfocitaszám, emelkedett bilirubinszint,
4.3.14.4.2. anyagcsere tünetek: csökkent étvágy, hányás, hányinger,
4.3.14.4.3. pszichiátriai és idegrendszeri tünetek: insomnia, szédülés, fejfájás.
4.3.15. Ha a sofosbuvirral kombinációban alkalmazott gyógyszer(ek) vonatkozásában súlyos mellékhatások lépnek fel, az adagolás módosítása az alkalmazási előírások szerint történik.
4.3.16. Amennyiben a sofosbuvirral kombinációban alkalmazott másik gyógyszer alkalmazását véglegesen abbahagyják, akkor a sofosbuvir alkalmazását is abba kell hagyni. Sofosbuvirral monoterápia nem végezhető.
5. Az ellátás igénybevételének rendje
5.1. A finanszírozás rendje, a hepatitis C betegség diagnosztikus algoritmusa
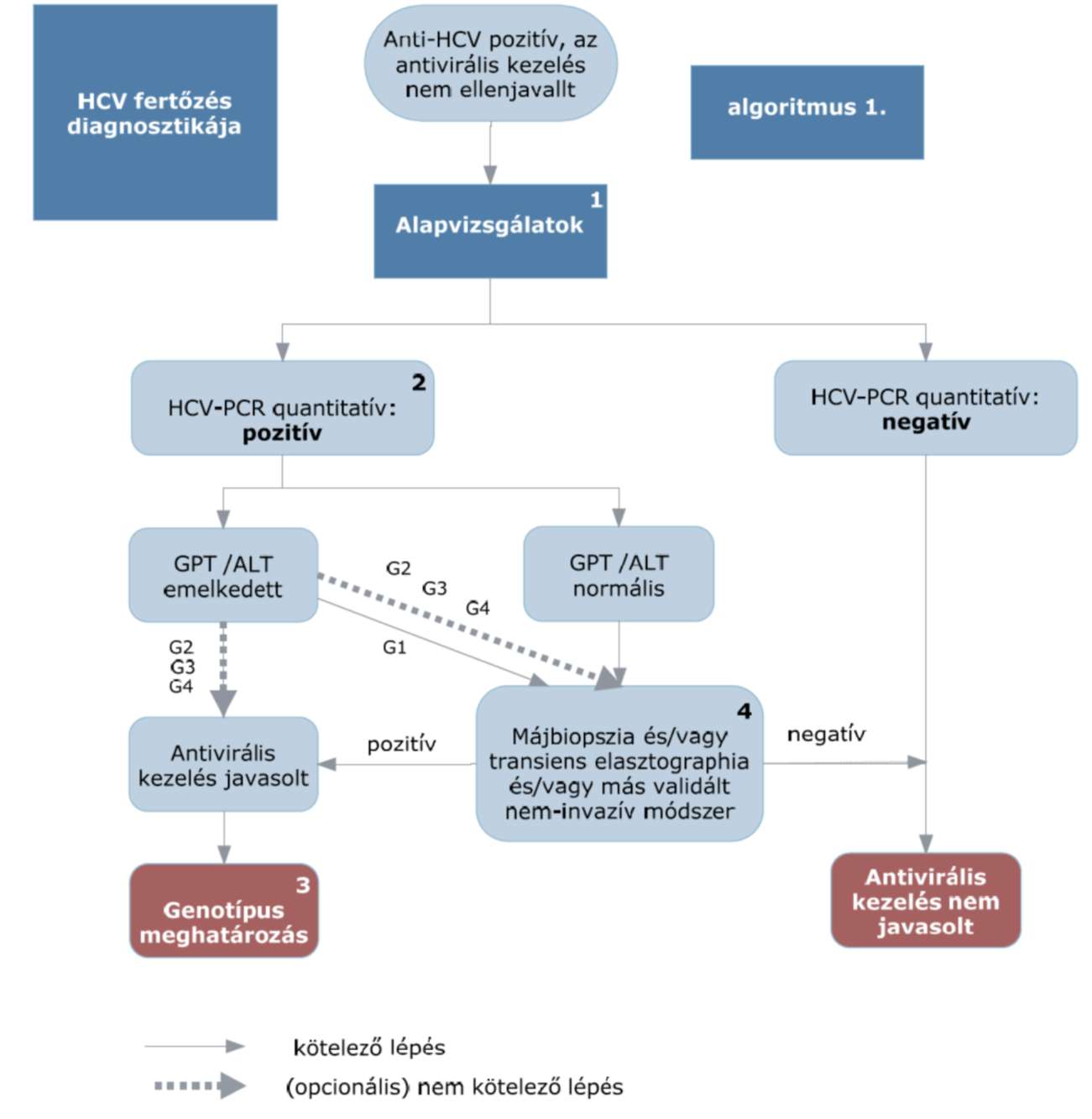
5.2. Az algoritmus részletezése
5.2.1. Általános kivizsgálás
5.2.1.1. Anamnézis
5.2.1.2. Fizikális vizsgálat
5.2.1.3. Laboratóriumi diagnosztika (vérkép, májfunkciók, glükóz, lipidek, vesefunkciók, TSH és HCV ellenanyag)
5.2.1.4. Műszeres vizsgálatok: hasi ultrahang
5.2.1.5. Differenciál diagnosztika (HIV, HAV, HBV, HDV, ANA, TSH stb.)
5.2.1.6. Igazolhatóan 6 hónapnál régebben fennálló HCV fertőzöttség esetén az aktív hepatitis fennállását a kezelés megkezdése előtti egyetlen emelkedett GPT/ALT érték is támogatja, de normál GPT/ALT érték sem zárja azt ki, és az antivirális kezelés nem ellenjavallt, ha a hepatitis fennállása szövettanilag vagy más módon igazolható (aktivitás és/vagy fibrosis).
5.2.1.7. A kezelés során laboratóriumi monitorozás szükséges: bármely új gyógyszer bevezetését követően az első 4 hétben kéthetente, majd 4-8 hetenként teljes vérkép, GPT/ALT, GOT/AST, se. bilirubin, 12 hetenként se. kreatinin, vércukor, TSH meghatározása.
5.2.1.8. A kezelés előtt vagy alatt hepatitis A és hepatitis B ellen vakcináció javasolt.
5.2.2. HCV-RNS vizsgálata molekuláris diagnosztikus módszerrel (HCV PCR)
HCV-RNS (real time RT-PCR) meghatározás az egészségügyi szakellátás társadalombiztosítási finanszírozásának egyes kérdéseiről szóló miniszteri rendeletben meghatározott, akkreditált víruslaborban, CE jelzésű teszttel. A beteg molekuláris diagnosztikai vizsgálatait - az értékelhetőség és a követés miatt - a kezelés egész időtartama alatt lehetőség szerint azonos módszerrel és azonos laboratóriumban szükséges végezni.
5.2.2.1. HCV-RNS vizsgálat indokolt, amennyiben a beteg kezelése várhatóan szükséges és lehetséges:
5.2.2.1.1. akiknél pozitív az anti-HCV teszt, azon személyeknél a kezelés előtt célszerű szenzitív kvantitatív tesztet végezni, azzal, hogy G1 és G4 genotípus esetén a kezelés megkezdése előtt ez mindenképp kötelező;
5.2.2.1.2. akiknél bizonytalan vagy a klinikumnak ellentmondó az anti-HCV eredmény (kétes, téves pozitív vagy negatív anti-HCV eredmény);
5.2.2.1.3. kvantitatív vírus nukleinsav vizsgálat végzendő, akiknél negatív az anti-HCV teszt, de akut HCV fertőzés gyanúja áll fenn vagy immunszupprimáltak.
5.2.2.2. Olyan anti-HCV pozitív betegnél, akinél antivirális kezelés biztosan nem végezhető (például kontraindikált vagy a kezelést a beteg nem vállalja), HCV-RNS vizsgálat végzése indokolatlan.
5.2.3. Vírus genotípus meghatározás
A HCV genotípus meghatározása szükséges minden olyan betegnél, akinél a genotípus nem ismert, és vélhetően PRP hármas kezelésre alkalmas lehet. Amennyiben genotípus vizsgálat nem történt vagy a genotípus nem határozható meg, csak PR kettős kezelés végezhető.
5.2.4. Májbiopszia, tranziens elastographia, egyéb validált nem invazív vizsgálómódszer
Májbiopszia végezhető, ha a kezelőorvos szükségesnek tartja a máj necroinflammációjának és a fibrosis stádiumának meghatározását prognosztikus célból vagy a kezelésre vonatkozó döntéshez. A májbiopsziát kiválthatja FibroScan vizsgálat. HCV G2, G3 és G4 genotípusok esetén mellőzhető a májbiopszia és a FibroScan vizsgálat.
Az előbbi módszerek ellenjavallata/elérhetetlensége/kivitelezhetetlensége esetén más validált nem invazív vizsgáló módszer (pl. FibroTest, ELF teszt) végezhető.
5.3. A finanszírozás rendje, a krónikus hepatitis C betegség kezelési algoritmusa
A kezelési algoritmus eltér aszerint, hogy a beteget első ízben kezelik vagy korábban már részesült kezelésben. A terápia eltér a vírus genotípusa szerint is.
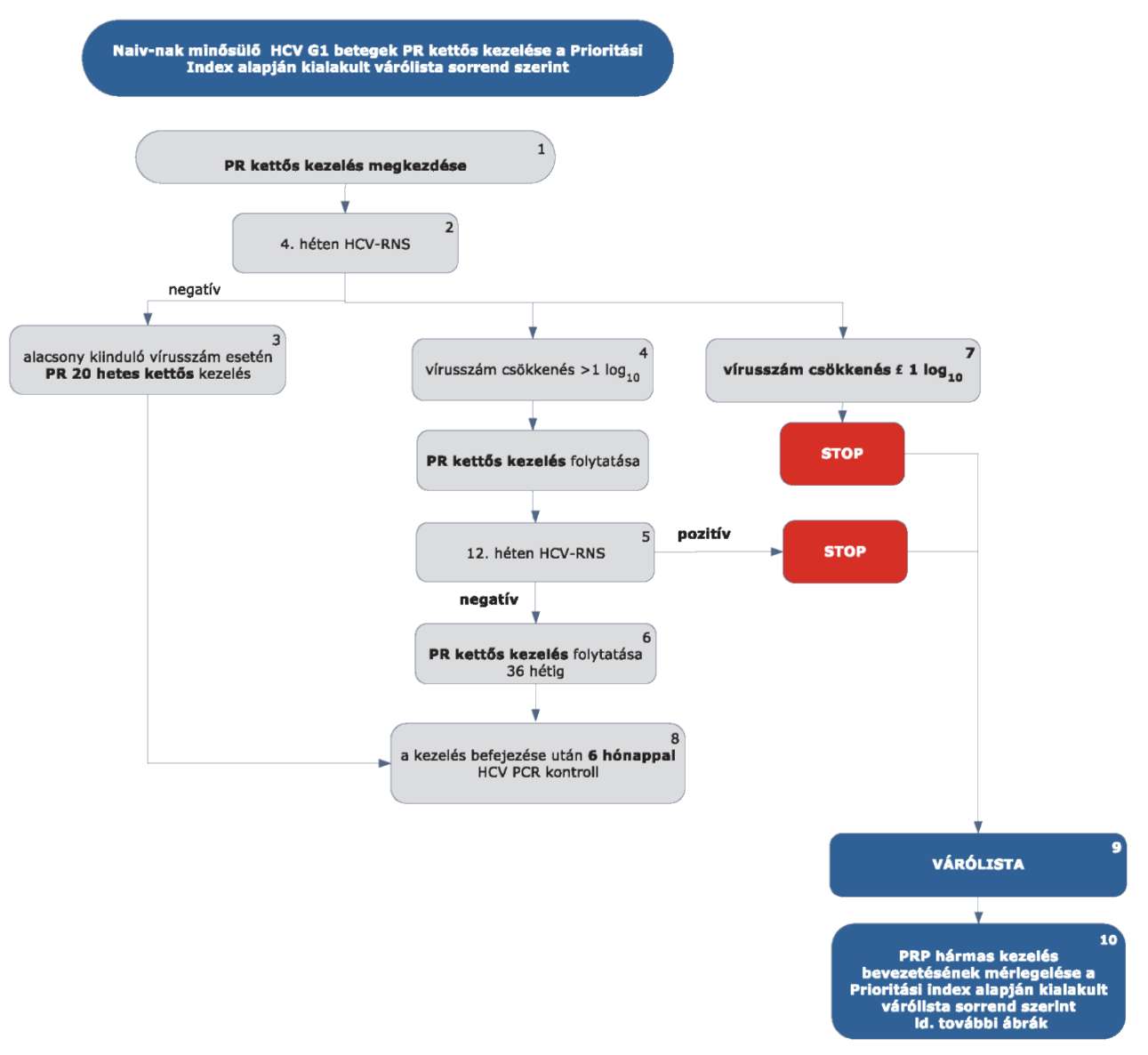
5.3.1. Finanszírozási algoritmus a naiv-nak minősülő HCV G1 betegek kezelése esetén
5.3.2. Az algoritmus részletezése
5.3.2.1. A betegek első alkalommal történő kezelését - amennyiben az Interferon Terápiás Bizottság által meghatározott Prioritási Index alapján kezelésbe vonhatók - PegIFN+ribavirin kettős kombinációval kell megkezdeni.
5.3.2.2. A kezelés 4. hetét követően HCV-RNS vizsgálatot kell végezni.
5.3.2.3. Amennyiben a 4. héten a HCV-RNS nem mutatható ki (negatív), a kettős kezelést kell tovább folytatni. Alacsony kiinduló vírus titerszám esetén (< 400.000 IU/ml), amennyiben nem áll fenn cirrhosis, 24 hetes PR kettős kezelés elegendő.
5.3.2.4. Amennyiben a 4. héten végzett HCV PCR alapján a kiinduló vírusszám csökkenése nagyobb, mint (1 log10), a PR kettős kezelést kell tovább folytatni.
5.3.2.5. A kezelés 12. hetét követően HCV-RNS vizsgálatot kell végezni. Amennyiben ekkor a HCV-RNS kimutatható (pozitív) a PR kettős kezelést le kell állítani STOP-szabály alapján. Amennyiben a kezelés 12. hetében HCV-RNS nem mutatható ki (negatív), PR kettős kezelést kell tovább folytatni még 36 héten át (6). A kezelés időtartama összesen 48 hét.
5.3.2.6. Minden sikeresen befejezett terápia után 24 héttel HCV PCR vizsgálat elvégzése (kontroll) szükséges (8) a tartós vírusválasz megítélésére.
5.3.2.7. Amennyiben a 4. héten a vírusszám nem csökken a kiinduló vírusszám szintjének legalább tizedére (1 log10) (7), a PR kettős kezelést le kell állítani a STOP-szabály alapján.
5.3.2.8. A korábban kettős kezelésben részesült, de a STOP-szabályok miatt leállított terápiájú betegek várólistára (9) kerülnek.
5.3.2.9. Ezeknél a betegeknél PRP hármas kezelés bevezetésének mérlegelése szakmailag indokolt, ők az ismételten meghatározott Prioritási Index alapján (10) a várólista sorrend szerint részesülhetnek hármas kezelésben.
5.3.3. Finanszírozási algoritmus naiv és PR kettős kezelésről STOP-szabály miatt leállított HCV G1 betegek PR és boceprevir alapú hármas kezelése esetén
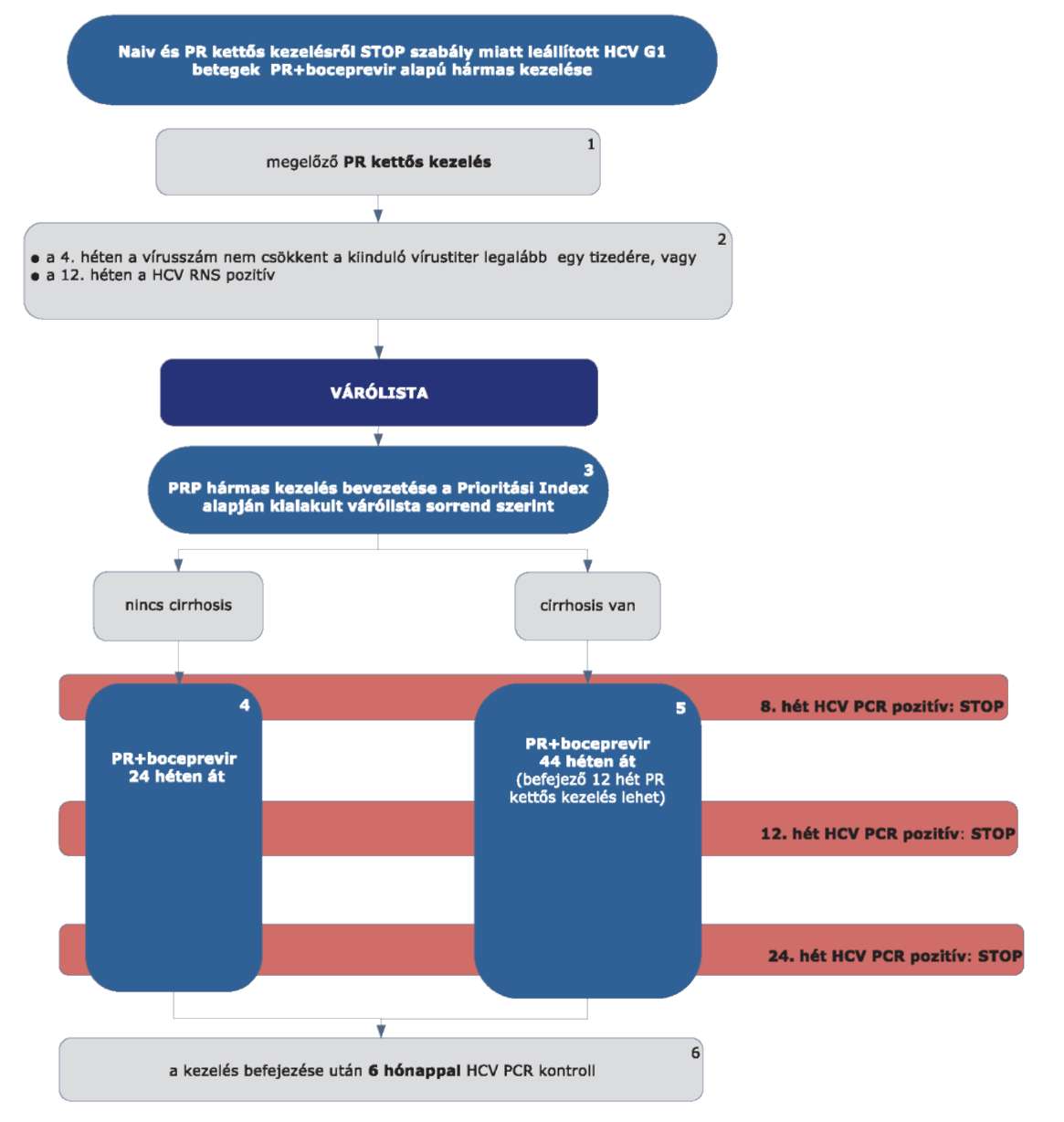
5.3.4. Az algoritmus részletezése
5.3.4.1. A betegek első alkalommal történő kezelését - amennyiben az Interferon Terápiás Bizottság által meghatározott Prioritási Index szerint kezelésbe vonhatók - PegIFN+ribavirin kettős kombinációval kell megkezdeni.
5.3.4.2. A PR kettős kezelést a STOP-szabály alapján le kell állítani, amennyiben a 4. héten végzett PCR szerint a vírusszám nem csökkent a kiindulási érték legalább egy tizedére, vagy a 12. héten a HCV-RNS kimutatható (pozitív) (ld. 5.3.1. ábra).
5.3.4.3. Ezek a betegek várólistára kerülnek, majd az ismételten meghatározott Prioritási Index alapján a várólista sorrend szerint részesülhetnek PRP hármas kezelésben.
5.3.4.4. Amennyiben a betegnél a szakmai definíció (ld. fogalmak) szerint nem áll fenn cirrhosis, úgy a 4 hetes PR lead-in kezelés után további 24 hétig folytatandó a boceprevir alapú hármas kezelés. A kezelés teljes időtartama 28 hét.
5.3.4.5. Minden cirrhosisos betegnél a 4 hetes lead-in kettős kezelés után további 44 héten át kell folytatni a PRP hármas kezelést. A kezelés teljes időtartama 48 hét. Amennyiben a beteg nem tolerálja a hármas kezelést, az utolsó 12 héten PR kettős kezelést kaphat.
5.3.4.6. Minden sikeresen befejezett terápia után 24 héttel HCV PCR vizsgálat elvégzése (kontroll) szükséges a tartós vírusválasz megítélésére.
5.3.4.7. A boceprevir alapú hármas kezelést le kell állítani (STOP-szabályok), amennyiben:
5.3.4.7.1. a 8. héten a HCV PCR pozitív
5.3.4.7.2. a 12. héten a HCV PCR pozitív
5.3.4.7.3. a 24. héten a HCV PCR pozitív.
5.3.5. Finanszírozási algoritmus naiv és PR kettős kezelésről STOP-szabály miatt leállított HCV G1 betegek PR és telaprevir alapú hármas kezelése esetén:
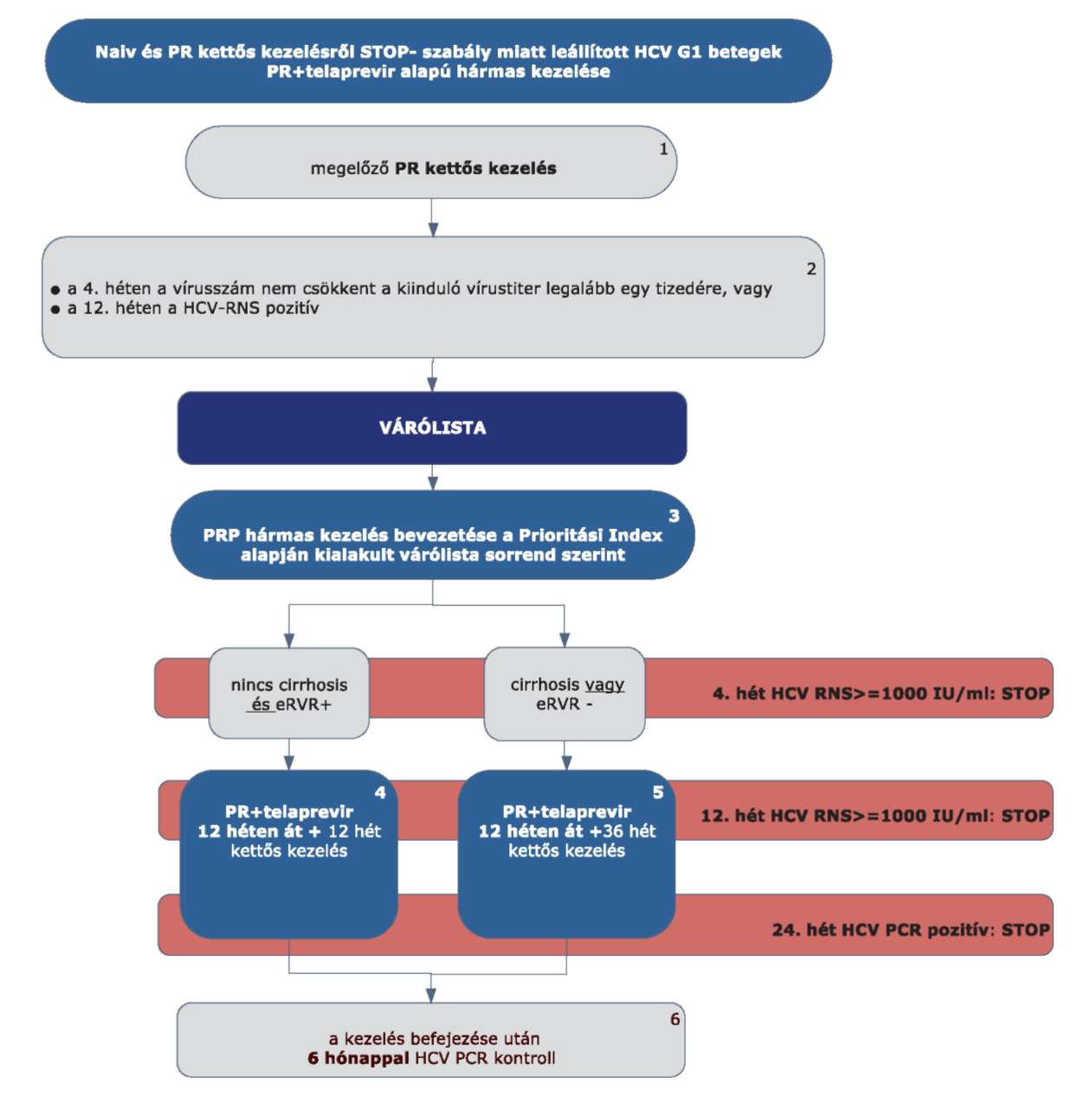
5.3.6. Az algoritmus részletezése
5.3.6.1. A betegek első alkalommal történő kezelését - amennyiben az Interferon Terápiás Bizottság által meghatározott Prioritási Index szerint kezelésbe vonhatók - PegIFN+ribavirin kettős kombinációval kell megkezdeni.
5.3.6.2. A PR kettős kezelést a STOP-szabály alapján le kell állítani, amennyiben a 4. héten végzett PCR szerint a vírusszám nem csökkent a kiindulási érték legalább egy tizedére, vagy a 12. héten a HCV-RNS kimutatható (ld. 5.3.1. ábra).
5.3.6.3. Ezek a betegek várólistára kerülnek, majd az ismételten meghatározott Prioritási Index alapján a várólista sorrend szerint részesülhetnek PRP hármas kezelésben.
5.3.6.4. A szakmai definíció szerint (Id. fogalmak) nem cirrhosisos betegek, akiknél a kiterjesztett vírusválasz (eRVR) pozitív, 12 hetes PR+ telaprevir kezelést követően még további 12 héten át PR kettős kezelésben részesülnek.
5.3.6.5. Minden cirrhosisos betegnél vagy akiknél az eRVR negatív, a 12 hetes PRP hármas kezelést 36 hétig tartó kettős kezelés zárja le.
5.3.6.6. Minden sikeresen befejezett terápia után 24 héttel HCV PCR vizsgálat elvégzése (kontroll) szükséges a tartós vírusválasz megítélésére.
5.3.6.7. A telaprevir alapú hármas kezelést le kell állítani (STOP-szabályok), amennyiben:
5.3.6.7.1. a 4. héten: HCV-RNS ≥ 1000 IU/ml,
5.3.6.7.2. a 12. héten: HCV-RNS ≥ 1000 IU/ml,
5.3.6.7.3. a 24. héten: HCV PCR pozitív.
5.3.7. Finanszírozási algoritmus naiv és PR kettős kezelésről STOP-szabály miatt leállított HCV G1 betegek PR és szimeprevir alapú hármas kezelése esetén:
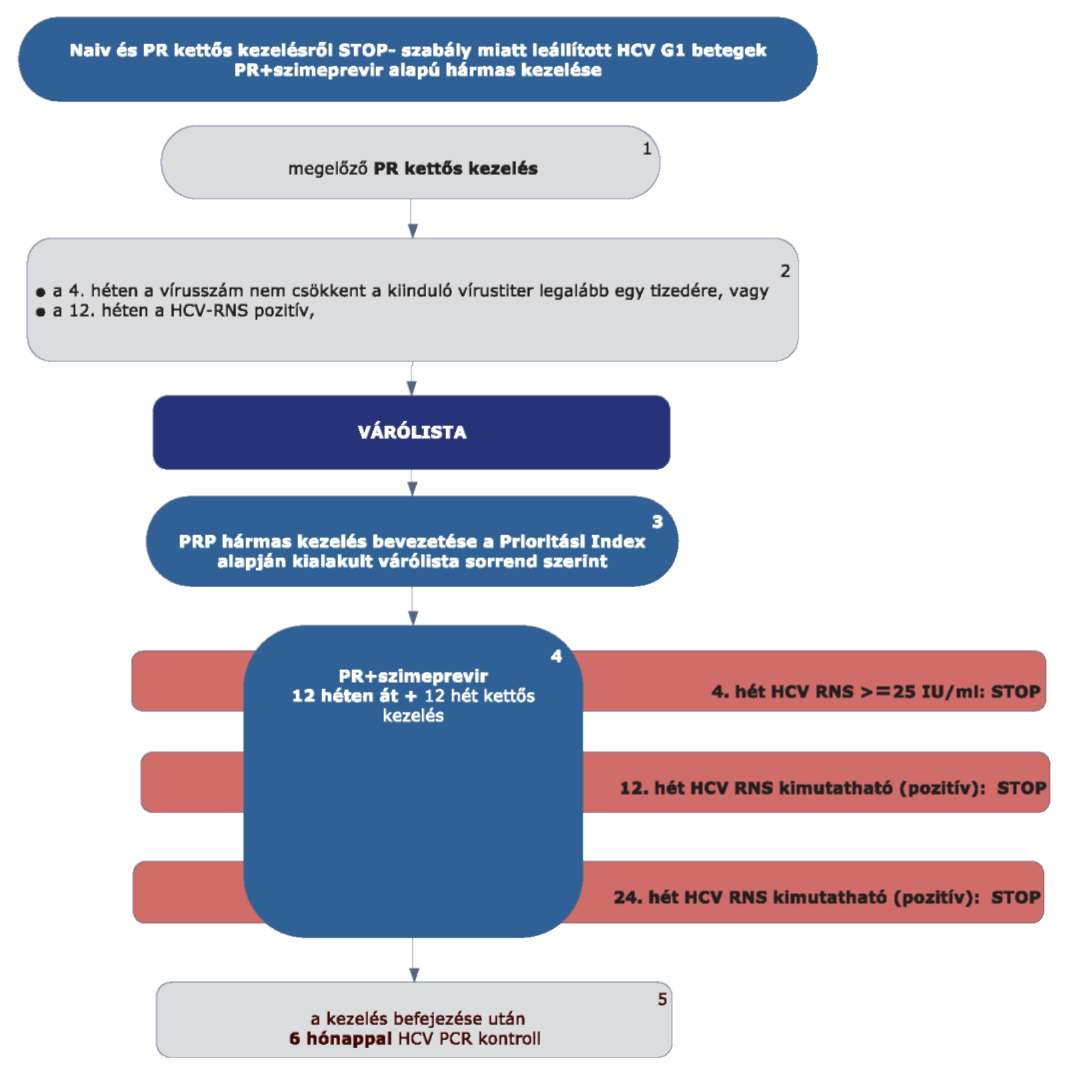
5.3.8. Az algoritmus részletezése
5.3.8.1. A betegek első alkalommal történő kezelését - amennyiben az Interferon Terápiás Bizottság által meghatározott Prioritási Index szerint kezelésbe vonhatók - PegIFN+ribavirin kettős kombinációval kell megkezdeni.
5.3.8.2. A PR kettős kezelést a STOP-szabály alapján le kell állítani, amennyiben a 4. héten végzett PCR szerint a vírusszám nem csökkent a kiindulási érték legalább egy tizedére, vagy a 12. héten a HCV-RNS kimutatható (pozitív) (ld. 5.3.1. ábra).
5.3.8.3. Ezek a betegek várólistára kerülnek, majd az ismételten meghatározott Prioritási Index alapján a várólista sorrend szerint részesülhetnek PRP hármas kezelésben. (3)
5.3.8.4. A betegek hármas kombinációs kezelése 12 hétig tart - kivétel a HIV társfertőzött cirrhosisos betegek -, amelyet további 12 hétig peginterferon alfa és ribavirin kettős kezelés követ, amennyiben a terápiát STOP szabály miatt nem kell leállítani. (4) A kezelés teljes időtartama 24 hét.
5.3.8.5. Minden sikeresen befejezett terápia után 24 héttel HCV PCR vizsgálat elvégzése (kontroll) szükséges a tartós vírusválasz megítélésére. (5)
5.3.8.6. A szimeprevir alapú hármas kezelést le kell állítani (STOP-szabályok), amennyiben:
5.3.8.6.1. a 4. héten: HCV-RNS ≥ 25 IU/ml,
5.3.8.6.2. a 12. héten: HCV-RNS kimutatható (PCR pozitív) vagy
5.3.8.6.3. a 24. héten: HCV-RNS kimutatható (PCR pozitív).
5.3.9. A naiv és PR kettős kezelésről STOP-szabály miatt leállított HCV G1 betegek PR és sofosbuvir alapú hármas kezelése esetén:
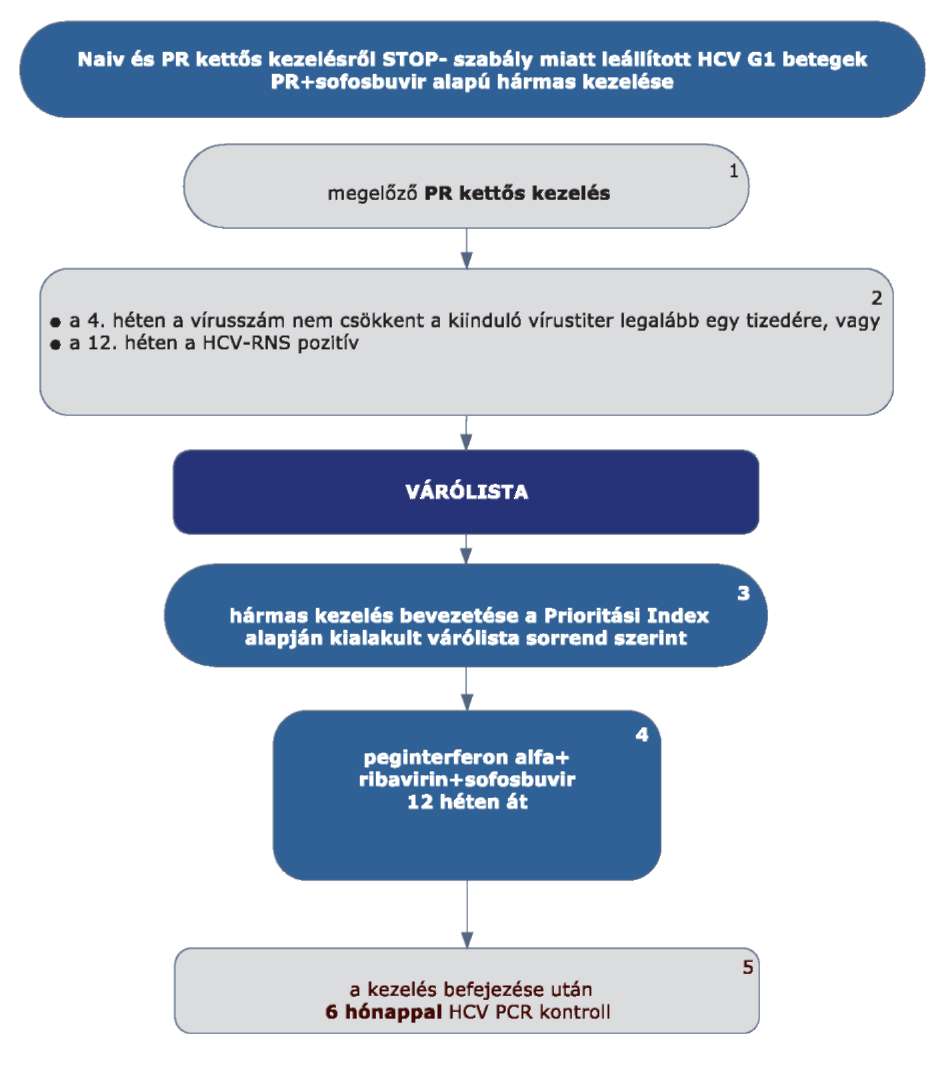
5.3.9.1. A betegek első alkalommal történő kezelését - amennyiben az Interferon Terápiás Bizottság által meghatározott Prioritási Index szerint kezelésbe vonhatók - PegIFN+ribavirin kettős kombinációval kell megkezdeni.
5.3.9.2. A PR kettős kezelést a STOP-szabály alapján le kell állítani, amennyiben a 4. héten végzett PCR szerint a vírusszám nem csökkent a kiindulási érték legalább egy tizedére, vagy a 12. héten a HCV-RNS kimutatható (ld. 5.3.1. ábra).
5.3.9.3. Ezek a betegek várólistára kerülnek, majd az ismételten meghatározott Prioritási Index alapján a várólista sorrend szerint részesülhetnek PR+sofosbuvir hármas kezelésben.
5.3.9.4. A betegek hármas kombinációs kezelése 12 hétig tart. Negatív prediktorok fennállása esetén megfontolandó a 24 hetes terápia.
5.3.9.5. Minden sikeresen befejezett terápia után 24 héttel HCV PCR vizsgálat elvégzése (kontroll) szükséges a tartós vírusválasz megítélésére.
5.3.9.6. A sofosbuvir alapú hármas kezelés leállítására vonatkozó STOP szabály nem ismert.
5.3.10. Finanszírozási algoritmus ismételt kezelés esetén
5.3.10.1. Korábban PR kombinációval sikertelenül kezelt betegek PRP (PegIFN+RBV+PI) hármas kezelése.
5.3.10.1.1. A finanszírozási eljárásrend szempontjából "korábban sikertelenül kezelt" betegnek tekinthetők mindazok, akik korábban PegIFN+RBV kezelés során nem váltak PCR negatívvá vagy vírusáttörés, illetve relapszus volt tapasztalható.
5.3.10.1.2. A korábban PR kettős kezelésben részesült, de a STOP-szabály miatt a kezelésből kieső betegek várólistára kerülnek, és a hármas (PRP) kombinációs kezelésbe történő bevonásuk a szakmai konszenzuson alapuló Prioritási Index alapján az Interferon Terápiás Bizottság engedélye szerint történik.
5.3.10.2. PRP hármas kezeléskor a háromféle proteáz inhibitor (PI) készítmény (boceprevir, illetve telaprevir/szimeprevir) bármelyike alkalmazható, de az alkalmazás módja, ideje, a rendelkezésre álló evidenciák és a mellékhatások különbözőségei befolyásolhatják az egyes betegeknél a PI választást.
5.3.10.2.1. Költséghatékonysági szempontból a boceprevir alapú hármas kezelés javasolt olyan betegeknél, akiknél nagy az esélye annak, hogy hatástalanság miatt a PRP hármas kezelést az első 12 héten belül be kell fejezni. Ilyen betegek lehetnek például a korábbi kezelés során null-reagáló cirrhosisos betegek.
5.3.10.2.2. A korábban PR kettős kezelés után relabáló nem cirrhotikus betegek számára - a rövidebb kezelés lehetősége miatt, költséghatékonysági szempontból - a telaprevir/szimeprevir látszik célszerűbbnek.
5.3.11. Korábban sikertelenül kezelt HCV G1 betegek PR+ boceprevir alapú hármas kezelése
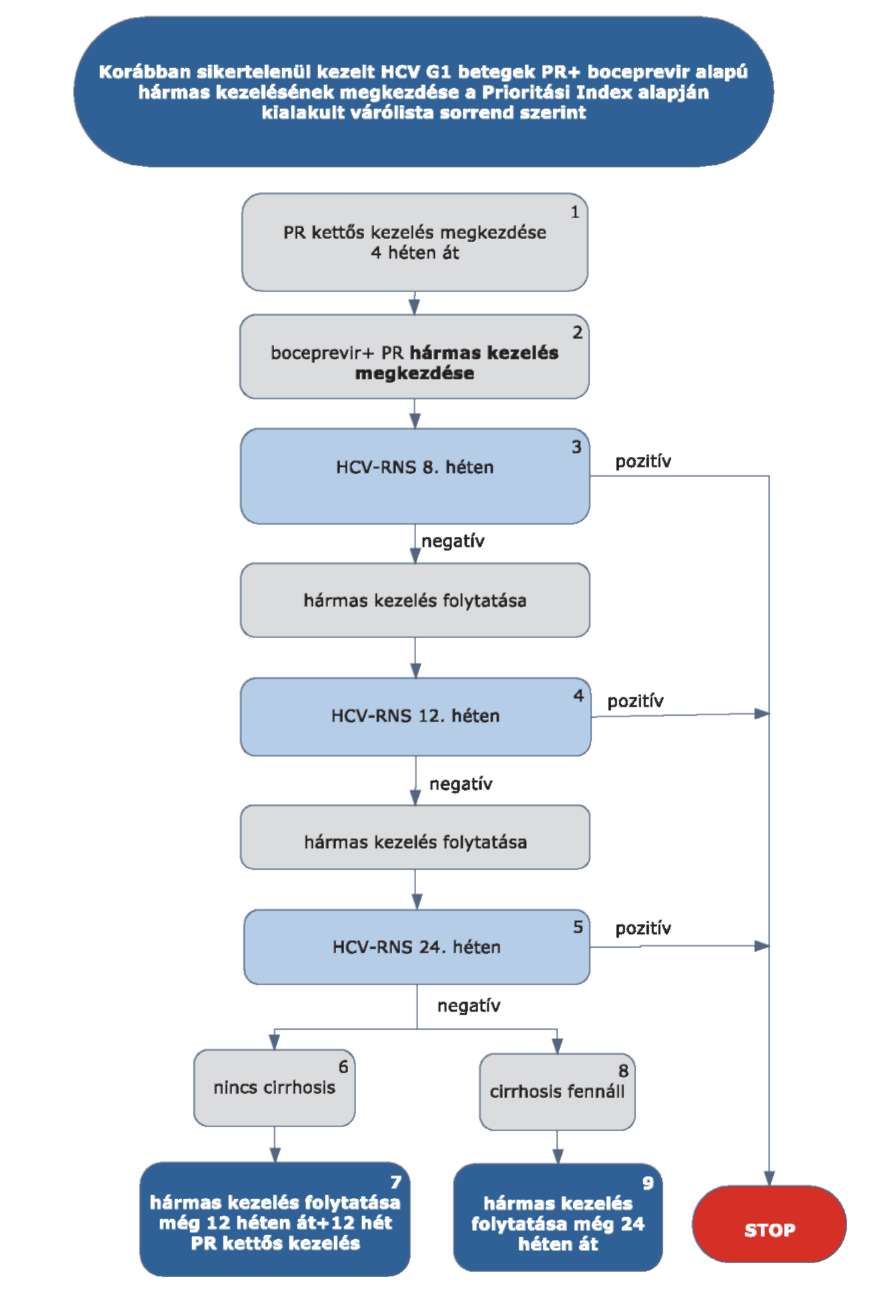
5.3.12. Az algoritmus részletezése
A korábban sikertelenül kezelt HCV G1 betegek PR+ boceprevir alapú hármas kezelésének megkezdése az ismételten meghatározott Prioritási Index alapján kialakult várólista sorrend szerint történik.
5.3.12.1. A kezelés 4 hetes PR kettős kezeléssel indul (pegilált interferon/ribavirin kombináció), függetlenül attól, hogy a betegnél cirrhosis fennáll vagy nem. A kezelés kizárólag verifikált G1 genotípus esetén kezdhető meg.
5.3.12.2. A 4 hetes PR lead-in kettős kezelést követően egészül ki a terápia boceprevirrel. (2)
5.3.12.3. A kezelés 8., 12. és 24 hetében HCV-RNS vizsgálat (3, 4, 5) szükséges. Amennyiben ezen időpontokban végzett vizsgálatok során a HCV-RNS kimutatható (pozitív), a STOP-szabály alapján a kezelés megszakítandó.
5.3.12.4. Amennyiben a beteg a szakmai definíció szerint (Id. fogalmak) nem cirrhosisos (6), a hármas kezelés tovább folytatható még 12 hétig, amelyet további 12 hét PR kettős kezelés zár le (7). A kezelés teljes időtartama 48 hét.
5.3.12.5. Amennyiben a betegnél fennáll a cirrhosis (8), a hármas kezelés tovább folytatható még 24 hétig (9). A kezelés teljes időtartama ezen betegek esetében is összesen 48 hét.
5.3.13. Korábban sikertelenül kezelt HCV G1 betegek PR+ telaprevir alapú hármas kezelése a korábban kapott kettős kezelést követően visszaeső (relabáló) betegeknél
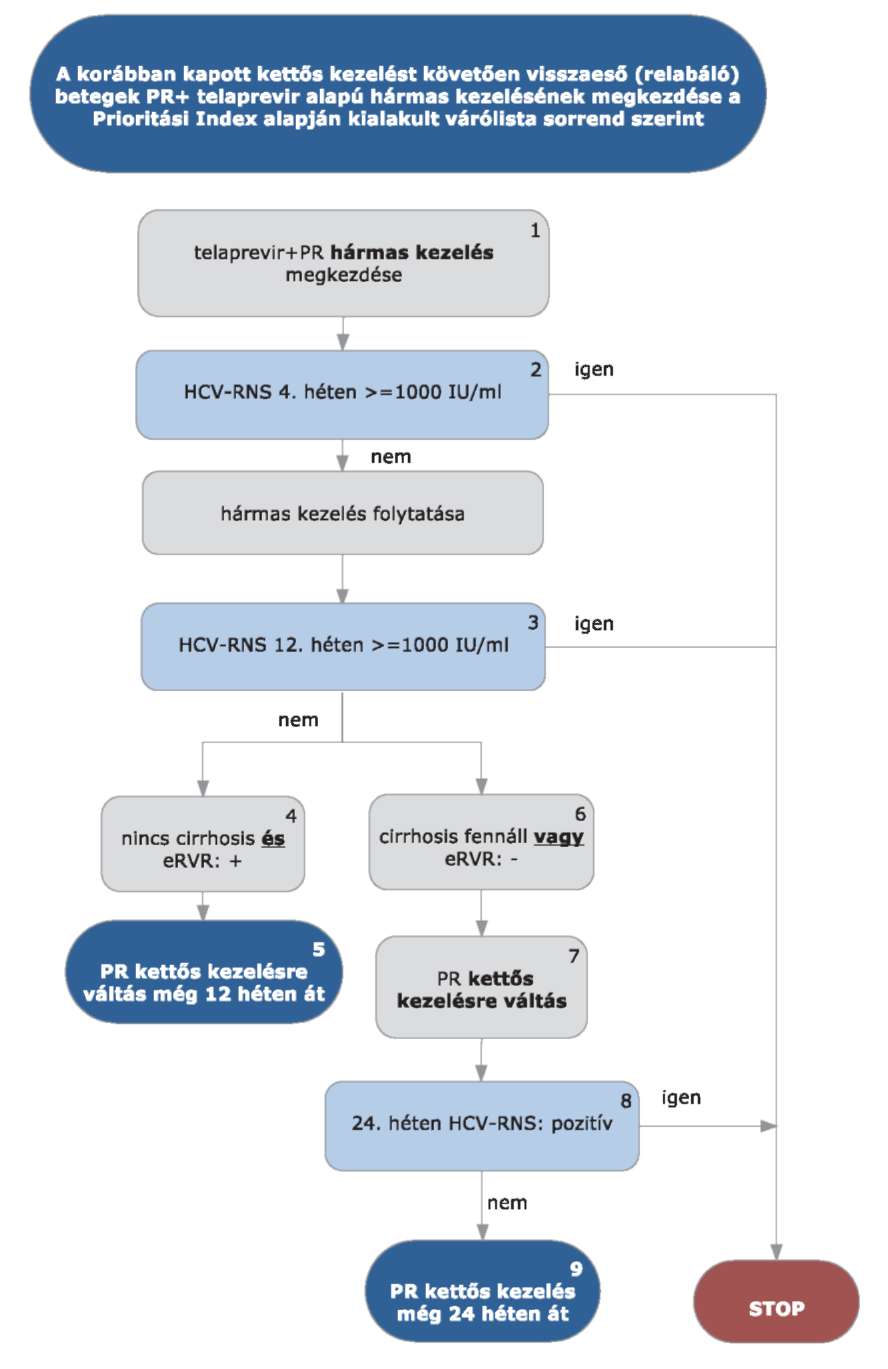
5.3.14. Az algoritmus részletezése
A korábban sikertelenül kezelt, a kettős kezelést követően visszaeső HCV G1 betegek PR+ telaprevir alapú hármas kezelésének megkezdése az ismételten meghatározott Prioritási Index alapján kialakult várólista sorrend szerint történik.
5.3.14.1. A kezelés PR+ telaprevir hármas kombinációval kezdhető, lead-in periódus nem szükséges. A kezelés jelen esetben is kizárólag verifikált G1 genotípus esetén kezdhető meg.
5.3.14.2. A kezelés 4. hetében HCV-RNS vizsgálat szükséges. Amennyiben a HCV-RNS szint 4 hét kezelés után > 1000 IU/ml, a STOP-szabály alapján a kezelést meg kell szakítani. Amennyiben a vírusszám ez alatt van, a hármas kezelés tovább folytatható.
5.3.14.3. A kezelés 12. hetében ismét HCV-RNS vizsgálat szükséges. Amennyiben a HCV-RNS 12 hét kezelés után > 1000 IU/ml, a STOP-szabály alapján a kezelést meg kell szakítani.
5.3.14.4. A nem cirrhosisos betegeknél és akiknél eRVR tapasztalható (kiterjesztett rapid vírusválasz: pozitív), további 12 héten át PR kettős kezelés folytatható. A kezelés teljes időtartama 24 hét.
5.3.14.5. Amennyiben a betegnél cirrhosis fennáll (ld. alapfogalmak) vagy eRVR nem tapasztalható (kiterjesztett rapid vírusválasz: negatív), további 12 héten át PR kettős kezelés folytatható.
5.3.14.6. Ezen betegeknél a kezelés 24. hetében ismét HCV-RNS vizsgálat szükséges. Amennyiben a HCV-RNS 24 hét kezelés után is detektálható (pozitív), a STOP-szabály alapján a kezelést meg kell szakítani.
5.3.14.7. Amennyiben ekkor vírus nem detektálható, a kettős kezelés tovább folytatható még 24 hétig. A kezelés teljes időtartama 48 hét.
5.3.15. Korábban kapott kettős kezelésre nem reagáló betegek (parciális, null-responder betegek) kezelése
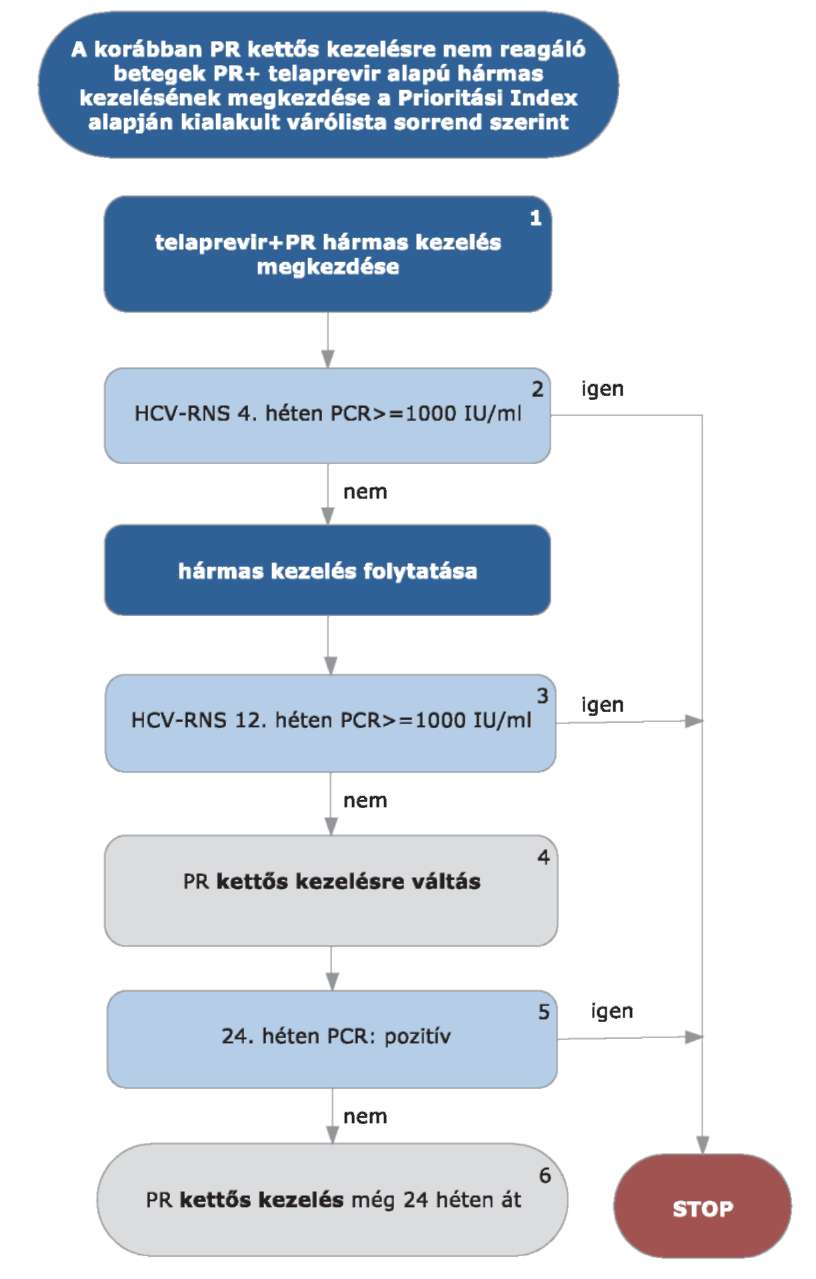
5.3.16. Az algoritmus részletezése
A korábban kapott kettős kezelésre nem reagáló HCV G1 betegek PR+ telaprevir alapú hármas kezelésének megkezdése az ismételten meghatározott Prioritási Index alapján kialakult várólista sorrend szerint történik.
5.3.16.1. A kezelés PR+ telaprevir hármas kombinációval kezdhető, lead-in periódus nem szükséges. A kezelés jelen esetben is kizárólag verifikált G1 genotípus esetén kezdhető meg.
5.3.16.2. A kezelés 4. hetében HCV-RNS vizsgálat szükséges. Amennyiben a HCV-RNS szint 4 hét kezelés után >= 1000 IU/ml, a STOP-szabály alapján a kezelés megszakítandó. Amennyiben a vírusszám ez alatt van, a hármas kezelés tovább folytatható.
5.3.16.3. A kezelés 12. hetében ismét HCV-RNS vizsgálat szükséges. Amennyiben a HCV-RNS 12 hét kezelés után >= 1000 IU/ml, a STOP-szabály alapján a kezelés megszakítandó.
5.3.16.4. Amennyiben a HCV-RNS 12 hét kezelés után 1000 IU/ml alatt marad, PR kettős kezelés folytatható tovább.
5.3.16.5. A kezelés 24. hetében ismét HCV-RNS vizsgálat szükséges. Amennyiben a HCV PCR 24 hét kezelés után kimutatható (pozitív), a STOP-szabály alapján a kezelés megszakítandó.
5.3.16.6. Amennyiben a HCV-RNS 24 hét kezelés után negatívvá válik, PR kettős kezelés folytatható tovább még 24 héten át (összesen 36 hét PR kettős kezelés). A kezelés teljes időtartama 48 hét.
5.3.17. A korábban kapott kettős kezelést követően visszaeső (relabáló) HCV G1 betegek PR+ szimeprevir alapú hármas kezelése:
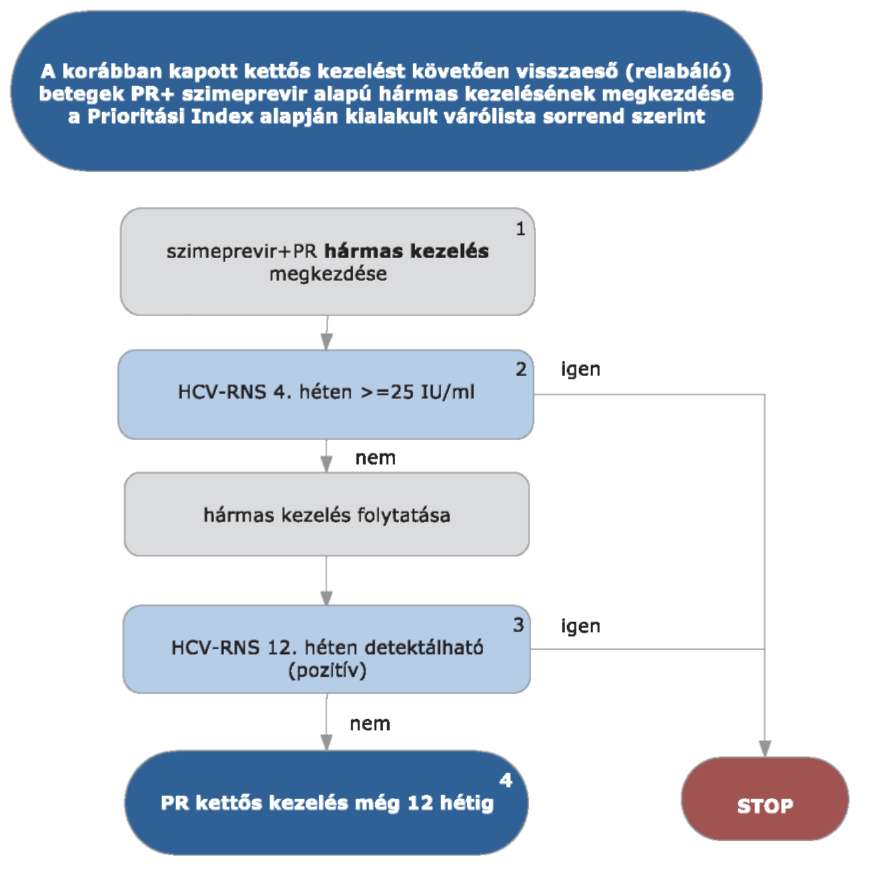
5.3.18. Az algoritmus részletezése
A korábban sikertelenül kezelt, a kettős kezelést követően visszaeső (relabáló) HCV G1 betegek PR+ szimeprevir alapú hármas kezelésének megkezdése az ismételten meghatározott Prioritási Index alapján kialakult várólista sorrend szerint történik.
5.3.18.1. A kezelés PR+ szimeprevir hármas kombinációval kezdhető, lead-in periódus nem szükséges. A kezelés jelen esetben is kizárólag verifikált G1 genotípus esetén kezdhető meg.
5.3.18.2. A kezelés 4. hetében HCV-RNS vizsgálat szükséges. Amennyiben a HCV-RNS szint 4 hét kezelés után >= 25 IU/ml, a STOP-szabály alapján a kezelést le kell állítani. Amennyiben a vírusszám ez alatt van, a hármas kezelés tovább folytatható.
5.3.18.3. A kezelés 12. hetében ismét HCV-RNS vizsgálat szükséges. Amennyiben a HCV-RNS 12 hét kezelés után is detektálható (PCR pozitív), a STOP-szabály alapján a kezelést le kell állítani.
5.3.18.4. Amennyiben a HCV-RNS 12 hét kezelés után nem detektálható, PR kettős kezelés folytatható tovább szimeprevir nélkül. A kezelés teljes időtartama 24 hét.
5.3.19. Korábban kapott kettős kezelésre nem reagáló betegek (parciális, null-responder betegek) PR+ szimeprevir alapú hármas kezelése:
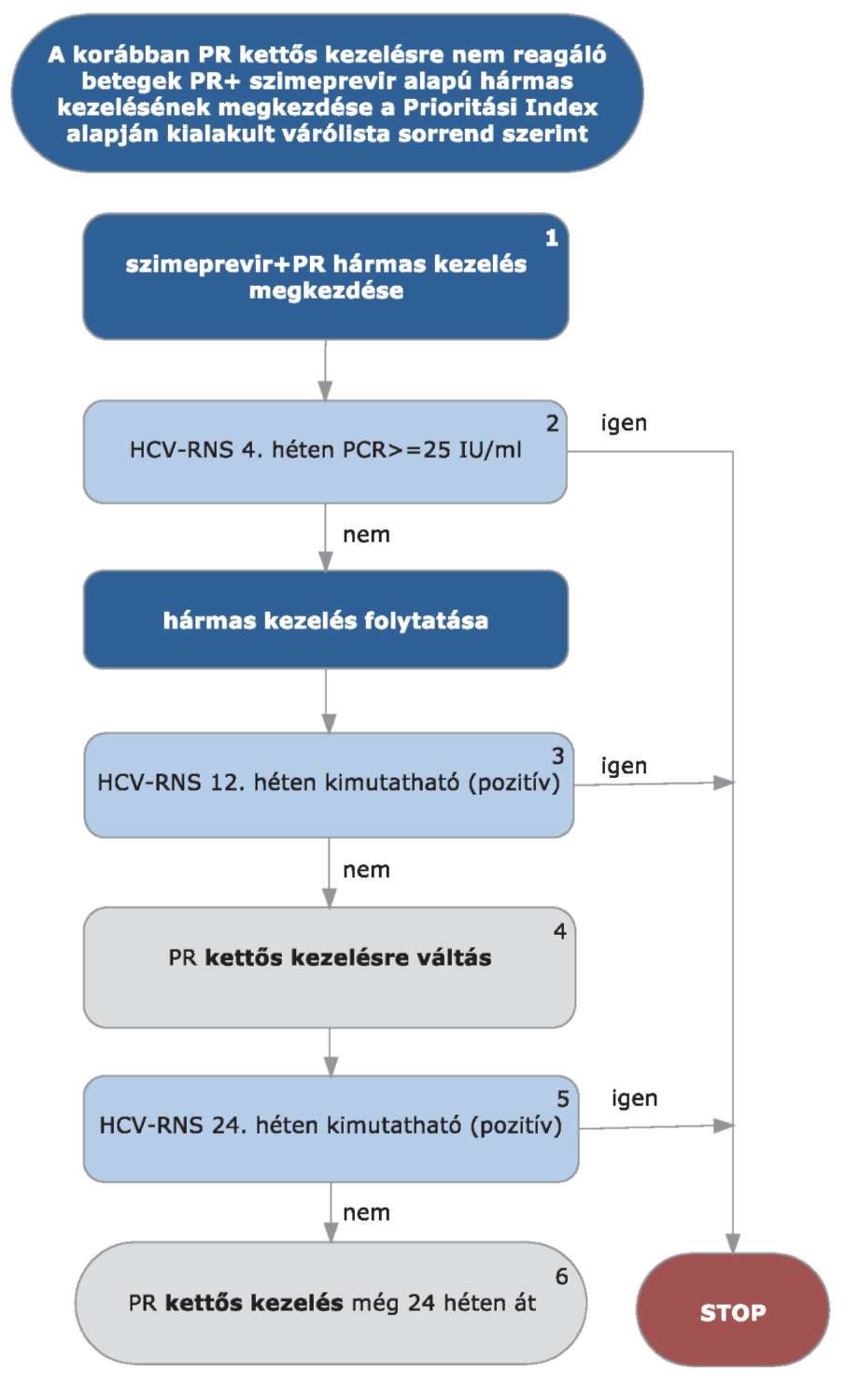
5.3.20. Az algoritmus részletezése
A korábban kapott kettős kezelésre nem reagáló HCV G1 betegek PR+ szimeprevir alapú hármas kezelésének megkezdése az ismételten meghatározott Prioritási Index alapján kialakult várólista sorrend szerint történik.
5.3.20.1. A kezelés PR+ szimeprevir hármas kombinációval kezdhető, lead-in periódus nem szükséges. A kezelés jelen esetben is kizárólag verifikált G1 genotípus esetén kezdhető meg.
5.3.20.2. A kezelés 4. hetében HCV-RNS vizsgálat szükséges. Amennyiben a HCV-RNS szint 4 hét kezelés után ≥ 25 IU/ml, a STOP-szabály alapján a kezelést le kell állítani. Amennyiben a vírusszám ez alatt van, a hármas kezelés tovább folytatható.
5.3.20.3. A kezelés 12. hetében ismét HCV-RNS vizsgálat szükséges. Amennyiben a HCV-RNS 12 hét kezelés után kimutatható (PCR pozitív), a STOP-szabály alapján a kezelést le kell állítani.
5.3.20.4. Amennyiben a HCV-RNS 12 hét kezelés után nem kimutatható, PR kettős kezelés folytatható tovább szimeprevir nélkül.
5.3.20.5. A kezelés 24. hetében ismét HCV-RNS vizsgálat szükséges. Amennyiben a HCV PCR 24 hét kezelés után kimutatható (PCR pozitív), a STOP-szabály alapján a kezelést le kell állítani.
5.3.20.6. Amennyiben a HCV-RNS a 24 hét kezelés után nem kimutatható, PR kettős kezelés folytatható tovább még 24 héten át (összesen 36 hét PR kettős kezelés). A kezelés teljes időtartama 48 hét.
5.3.20.7. Ez a kezelési séma alkalmazható a HIV társfertőzött cirrhosisos betegek esetében is.
5.3.21. A HCV G2 vagy HCV G3 genotípusú betegek PR kettős kezelése, a korábban kettős kezelésben még nem részesültek (naiv-nak minősülő), valamint a korábban sikertelenül kezelt betegek egyaránt
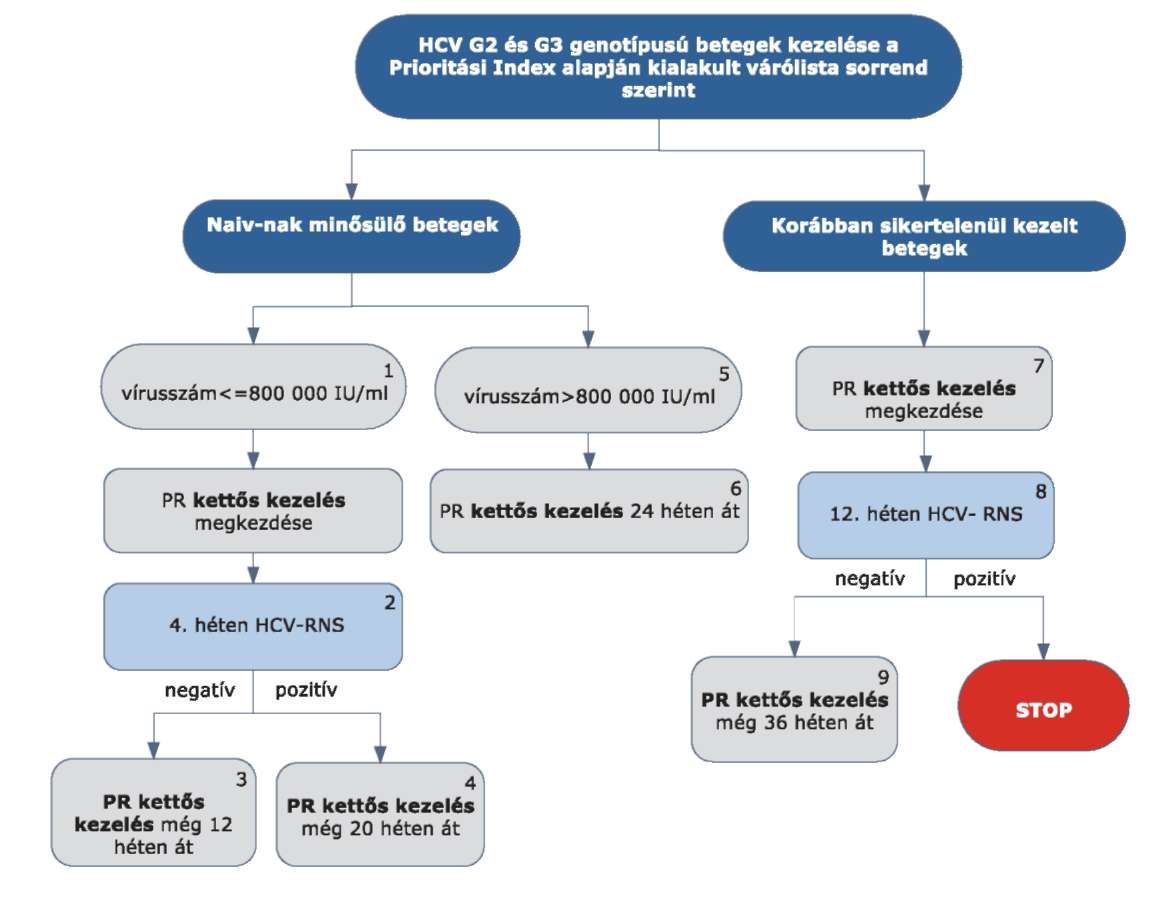
5.3.22. Az algoritmus részletezése
A HCV G2 és G3 genotípusú betegek kezelése PR kettős kezeléssel történik, függetlenül attól, hogy korábban részesültek-e már terápiában vagy nem. A kettős kezelés megkezdése esetükben is a Prioritási Index alapján kialakult várólista sorrend szerint történik.
A betegek kezelési stratégiája eltér a kiindulásnál regisztrált vírusszámtól függően. A korábban kettős kezelésben még nem részesült betegek esetében alacsony vírusszám (≤800.000 IU/ml) mellett PR kettős kezelés kezdhető. A kezelés 4. hetében HCV-RNS vizsgálat szükséges.
5.3.22.1. Amennyiben a HCV PCR 4 hét kezelés után vírust nem mutat ki (negatív), a kettős kezelés tovább folytatható még 12 héten át (terápia hossza összesen 16 hét).
5.3.22.2. Amennyiben a HCV PCR 4 hét kezelés után pozitív, a kettős kezelés tovább folytatható még 20 héten át (a terápia hossza összesen 24 hét).
5.3.22.3. A magas vírusszám (> 800.000 IU/ml) esetén, korábban kettős kezelésben még nem részesült betegek a PR kettős kezelést 24 héten át kaphatják.
5.3.22.4. A korábban sikertelenül kezelt betegek esetében a kiinduló vírustiter nem befolyásolja a kettős kezelést, a 4. héten nem szükséges PCR vizsgálatot végezni.
5.3.22.5. HCV-RNS szint meghatározás szükséges a 12. héten. Amennyiben a HCV PCR 12 hét kezelés után vírust nem mutat ki (negatív), a kettős kezelés tovább folytatható még 36 héten át (a terápia hossza összesen 48 hét).
5.3.22.6. Amennyiben a HCV PCR 12 hét kezelés után pozitív, a STOP-szabály alapján a kezelés megszakítandó.
5.3.23. A HCV G4 vagy ismeretlen genotípusú, kettős kezelésben még nem részesült betegek kezelése
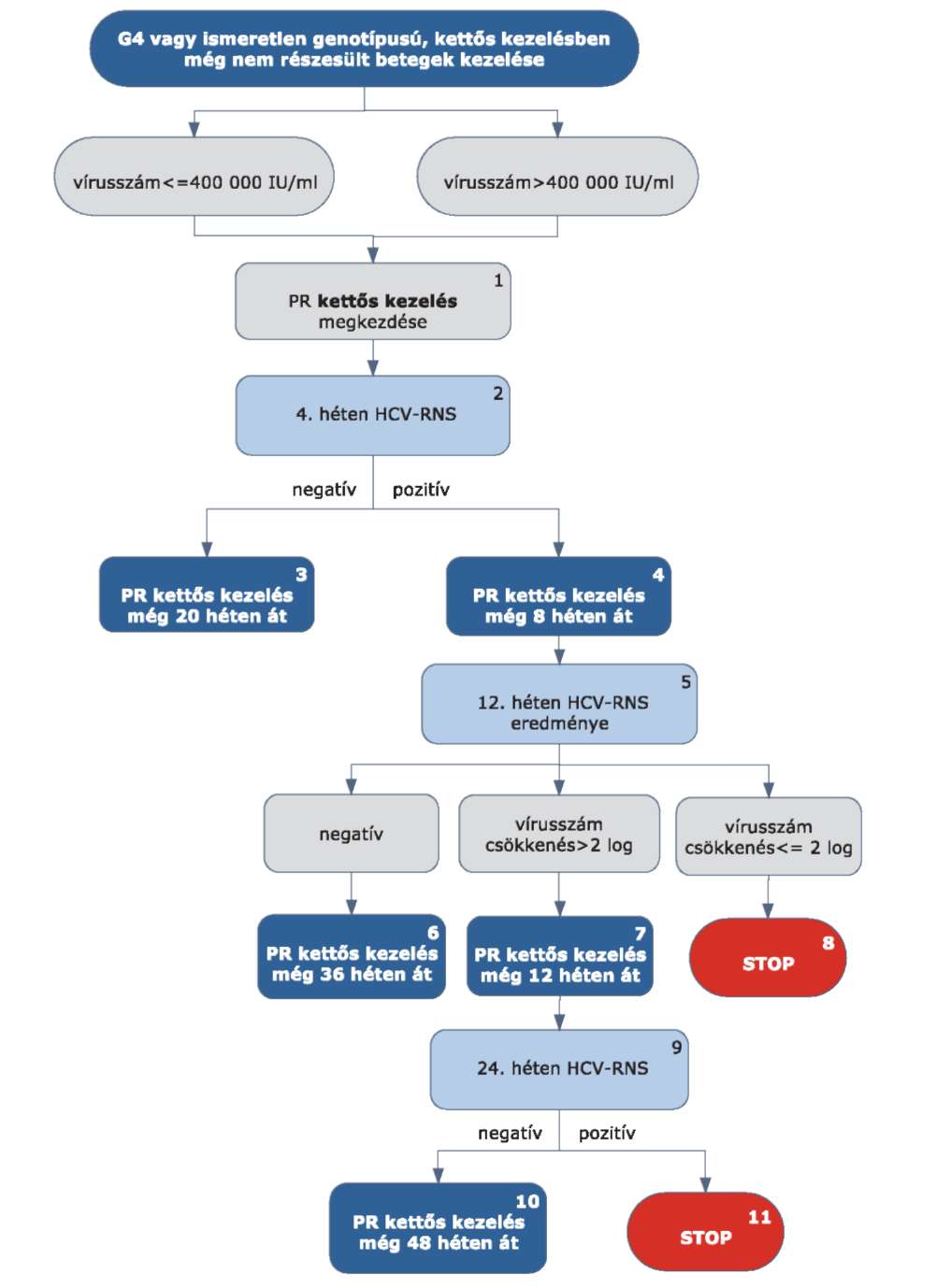
5.3.24. Az algoritmus részletezése
A HCV G4 vagy ismeretlen genotípusú, PR kettős kezelésben még nem részesült betegek kezelése függetlenül a kiinduló vírusszámtól PR kettős kezeléssel történik. A kettős kezelés megkezdése esetükben is a Prioritási Index alapján kialakult várólista sorrend szerint történik.
5.3.24.1. A HCV G4 vagy ismeretlen genotípusú, kettős kezelésben még nem részesült betegek esetében kiinduló vírusszámtól függetlenül PR kettős kezelés kezdhető.
5.3.24.2. A kezelés 4. hetében HCV-RNS vizsgálat szükséges.
5.3.24.3. Amennyiben alacsony kiinduló vírusszám (< 400.000 IU/ml) esetén a HCV PCR 4 hét kezelés után nem mutat ki vírust (negatív), a kettős kezelés tovább folytatható még 20 héten át (a terápia hossza összesen 24 hét).
5.3.24.4. Amennyiben a HCV PCR 4 hét kezelés után pozitív, a kettős kezelés tovább folytatható 8 héten át.
5.3.24.5. A kezelés 12. hetében HCV-RNS vizsgálat szükséges. Amennyiben a HCV PCR 12 hét kezelés után negatív, a kettős kezelés tovább folytatható még 36 héten át (a terápia hossza összesen 48 hét).
5.3.24.6. Amennyiben a HCV-RNS szint 12 hét kezelést követően több, mint 2 log10-al csökkent, a kettős kezelés tovább folytatható még 12 héten át.
5.3.24.7. Amennyiben a HCV-RNS szint 12 hét kezelés után 2 log10-al vagy annál kevesebbel csökkent, a STOP-szabály alapján a kezelés megszakítandó.
5.3.24.8. A 12 hetes kezelést követően több, mint 2 log10 víruscsökkenést mutató betegeknél a terápia 24. hetében ismételt PCR-RNS vizsgálat elvégzése indokolt.
5.3.24.9. Amennyiben a HCV PCR 24 hét kezelés után negatív, a kettős kezelés tovább folytatható még 48 héten át (a terápia hossza összesen 72 hét).
5.3.24.10. Amennyiben a HCV PCR 24 hét kezelés után pozitív, a STOP-szabály alapján a kezelés megszakítandó.
5.3.25. A HCV G4 vagy ismeretlen genotípusú, korábban sikertelenül kezelt betegek kezelése
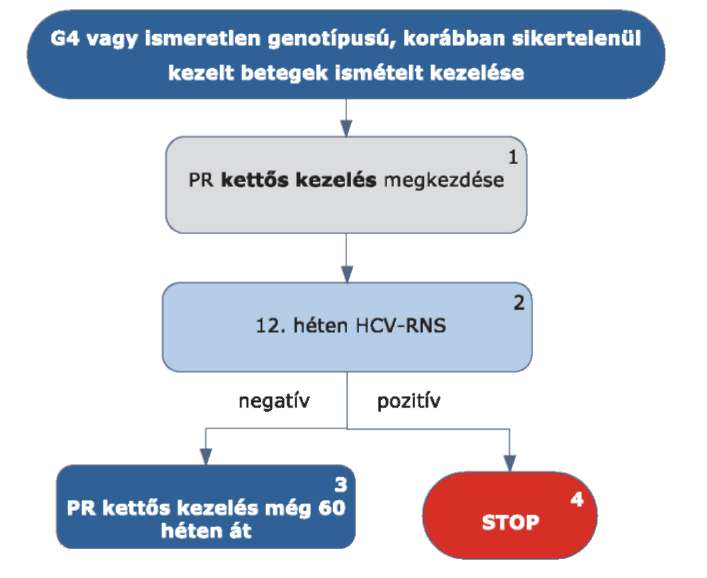
5.3.26. Az algoritmus részletezése
A HCV G4 vagy ismeretlen genotípusú, korábban sikertelenül kezelt betegek ismételt kezelése PR kettős kezeléssel történik. A kettős kezelés megkezdése esetükben is a Prioritási Index alapján kialakult várólista sorrend szerint történik.
5.3.26.1. A HCV G4 vagy ismeretlen genotípusú, korábban sikertelenül kezelt betegek esetében kiinduló vírusszámtól függetlenül PR kettős kezelés kezdhető.
5.3.26.2. A kezelés 12. hetében HCV-RNS vizsgálat szükséges.
5.3.26.3. Amennyiben a HCV-RNS szint 12 hét kezelést követően negatív, a kettős kezelés tovább folytatható még 60 héten át.
5.3.26.4. Amennyiben a HCV-RNS szint 12 hét kezelést követően pozitív, a STOP-szabály alapján a kezelés megszakítandó. A terápia hossza a kiinduló vírusszinttől függetlenül 72 hét.
6. Speciális esetek
6.1. Fenntartó természetes interferon kezelés (STOP-szabály miatt kiesett betegek, extrahepatikus manifesztációk és igazoltan IFN alfa-2 ellenes neutralizáló antitestek miatt nem reagáló vagy relabáló beteg).
6.1.1. Az IFN/PegIFN±RBV±PI terápiából STOP-szabály miatt kiesett betegek liofilizált természetes human leukocita IFN-nal kezelhetők, az eredetileg tervezett időtartamig.
6.1.2. A kezelés a biokémiai remisszió fenntartása érdekében - engedélyezést követően - egy éven túl is folytatható, illetve biokémiai relapszus esetén ismételhető.
6.1.3. Extrahepaticus manifesztáció (pl. cryoglobulinaemiás vasculitis) esetén egy évig akkor is végezhető természetes IFN kezelés, ha a GPT/ALT érték és a szövettan alapján májérintettség nem bizonyítható. Indokolt esetben a kezelés egy év után meghosszabbítható.
6.1.4. Igazoltan IFN alfa-2 ellenes neutralizáló antitestek miatt nem reagáló vagy relabáló betegnél (beleértve a break through jelenséget is) az ilyen antitestek jelenléte esetén is igazoltan hatékony természetes IFN±RBV-nel teljes dózisú és időtartamú ismételt kezelés végezhető.
6.1.5. A PI kezeléssel történő kombinálásra nincsen adat, így nem ajánlott.
6.2. Vesebetegek
6.2.1. PR kettős kezelés esetén a kezelési mód megválasztása a szérum kreatinin szinttől és/vagy a kreatinin clearance-től függ.
6.2.2. PegIFN alfa-2a + RBV (Copegus) kombinált kezelés - megfelelő monitorozás mellett, dóziscsökkentéssel - beszűkült vesefunkciók esetén is végezhető.
6.2.3. PegIFN alfa-2b + RBV (Rebetol) 200 µmol/l feletti kreatinin és/vagy 50 ml/perc alatti kreatinin clearance esetén ellenjavallt.
6.2.4. PegIFN alfa-2b monoterápia végezhető beszűkült vesefunkció esetén (15-50 ml/perc kreatinin clearance) az alkalmazási előírásban rögzített dóziscsökkentéssel.
6.2.5. Haemodialysalt betegek kombinált antivirális kezelése csak akkor indokolt, ha a beteg vesetranszplantációra is esélyes.
6.2.6. Haemodialysalt betegek esetén PegIFN alfa-2a javasolt, 135 µg/hét dózisban. Nagy körültekintéssel, naponta vagy másnaponta 200 mg RBV (Copegus) adható.
6.2.7. A kezelés időtartamát a nem vesebetegekre vonatkozó szabályok határozzák meg.
6.3. Extrahepatikus manifesztáció (pl. cryoglobulinaemia)
6.3.1. Amennyiben májérintettség bizonyítható, akkor a kezelés megfelel az előzőekben leírtaknak. A PR kettős kezelés eredménytelensége esetén PRP hármas kezelés végezhető.
6.3.2. Ha a GPT/ALT érték és a szövettan alapján májérintettség nem bizonyítható, IFN kezelés végezhető.
6.3.3. A tünetekkel járó cryoglobulinaemia kezelése általában hosszabb időtartamot vesz igénybe, emiatt az IFN monoterápia hosszabbítható.
6.4. Ribavirin ellenjavallata esetén
6.4.1. A fenti dózisú PegIFN vagy - ha az nem végezhető - StdIFN monoterápia végezhető. RBV nélküli IFN/PegIFN terápia kombinálása PI kezeléssel rezisztencia kialakulása miatt tilos.
6.5. Thrombopenia vagy leukopenia
6.5.1. Standard interferon (StdIFN) kezelés kifejezett thrombopenia vagy leukopenia hajlam esetén végezhető, de ilyenkor is mérlegelendő csökkentett dózisú PegIFN+RBV terápia végzése. A StdIFN dózisa: heti 3x3-6 ME, mely - ha nem ellenjavallt - a fenti dózisú RBV-nel kombinálandó. A PI kezeléssel történő kombinálásra nincsen adat, így nem ajánlott.
6.6. Akut C hepatitis
6.6.1. A 8-12. héten a HCV-RNS vizsgálat pozitivitása esetén 24 hetes PegIFN monoterápia javasolt.
6.7. Gyermekek
6.7.1. Három éves kor felett indokolt esetben gyermekgyógyász és hepatológus együttes javaslata alapján 48 hetes PR kettős kezelés javasolható. Dozírozás az alkalmazási előírás szerint. 18 éves kor alatt PI alkalmazása tapasztalat hiányában nem megengedett.
6.8. HIV és HCV koinfekció
6.8.1. Minden genotípus esetén a HIV coinfectio nélküli kezelési stratégiával, de a cirrhosisosokhoz hasonlóan minden esetben 48 hétig kezelendő (azaz HCV G1, korábban sikertelenül kezelt betegek kezelésében a proteáz gátlókat hasonlóan kell alkalmazni, mint HCV monoinfekció esetén).
6.8.2. Aktív retrovirális kezelés, illetve < 200/µl CD4 sejtszám esetén fokozott ellenőrzés indokolt a tejsav acidosis, illetve a cytopenia lehetősége miatt.
6.8.3. A gyógyszerkölcsönhatásokra fokozott figyelmet kell fordítani.
6.9. Májtranszplantáltak
6.9.1. Májtranszplantált betegeknél kialakuló új HCV fertőzés (vagy rekurrencia) a rejekció lehetőségének kizárását követően korán kezelendő. A kezelés fokozott ellenőrzés mellett történhet, lehetőség szerint a transzplantációt végző intézmény irányítása mellett.
6.9.2. Proteáz-gátlók alkalmazásával egyelőre kevés tapasztalattal rendelkezünk, de alkalmazásuk megfelelő elővigyázatossággal, szoros immunszuppresszív gyógyszerszint monitorozás mellett nem kontraindikált.
6.10. Pozitív addiktológiai anamnézisű beteg
6.10.1. Az IFN kezelés megkezdése előtt a manifeszt pszichiátriai zavar (különös tekintettel a depresszióra és a szorongásos kórképekre) kizárása szükséges.
6.10.2. Ha kábítószer használatára pozitív az anamnézis, akkor a kombinált antivirális kezelés 3 hónapos -legalább két negatív drogteszttel igazolt - absztinencia után kezdhető meg. Az addiktológus által rendelt fenntartó suboxone vagy methadon kezelés nem minősül kontraindikációnak.
7. Interferon mentes terápiák
7.1. Alapvető megfontolások
7.1.1. Az interferon mentes terápiák kizárólag azon HCV G1 fertőzésben szenvedő betegek esetében alkalmazhatók OEP finanszírozással, akik esetében kontraindikált az interferon alapú terápia, vagy a megelőző interferon alapú kezelés sikertelen volt, vagy súlyos mellékhatások miatt annak megszakítására került sor.
7.1.2. Gyógyszerkészítmények
7.1.3. Daclatasvir NS5A típusú protein inhibitor specifikus alkalmazási szempontok
7.1.3.1. Adagolás: naponta egyszer 60 mg, per os, étellel együtt vagy anélkül bevéve (ld. alkalmazási előírás).
7.1.3.2. A daclatasvirt más gyógyszerekkel kombinációban kell alkalmazni. A kezelés megkezdése előtt el kell olvasni a terápiás sémában alkalmazott egyéb gyógyszerek alkalmazási előírásait.
7.1.3.3. A leggyakoribb mellékhatások:
7.1.3.3.1. általános tünetek: fáradtság,
7.1.3.3.2. anyagcsere, emésztőrendszeri tünetek: csökkent étvágy, hányás, hányinger,
7.1.3.3.3. idegrendszeri tünetek: fejfájás, szédülés.
7.1.3.4. A mellékhatások kezelése érdekében a daclatasvir dózisának módosítása nem javasolt. Súlyos mellékhatások fellépésekor a teljes kezelési séma leállítása szükséges.
7.1.4. A daclatasvirrel végzett monoterápia tilos.
7.1.5. A HCV G1 genotípusú, sofosbuvir+daclatasvir± ribavirin alapú kezelése
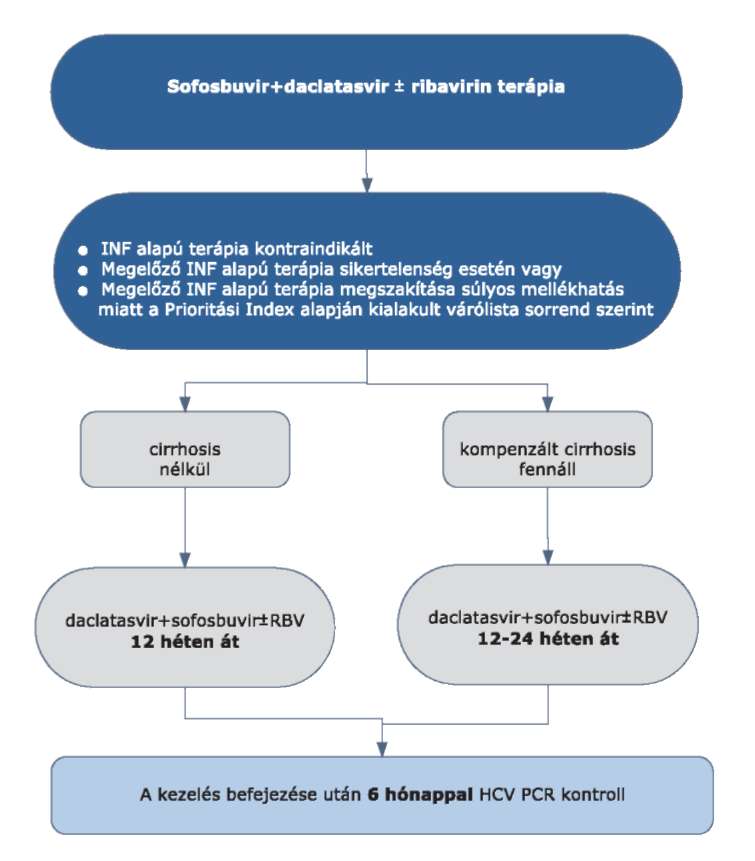
7.1.6. Az algoritmus részletezése
A sofosbuvir+daclatasvir interferon mentes kettős terápia azon betegek csoportjában alkalmazható OEP finanszírozással, akik esetében:
7.1.6.1. az interferon alapú terápia kontraindikált vagy
7.1.6.2. megelőzően végzett interferon alapú, PI-t (proteáz-gátlót) is tartalmazó hármas kezelés súlyos mellékhatások miatt megszakításra került vagy
7.1.6.3. megelőzően végzett interferon alapú PI-t tartalmazó hármas kezelés sikertelen volt. A kezelés megkezdése az ismételten meghatározott Prioritási Index alapján kialakult várólista sorrend szerint történik.
7.1.6.4. Azon betegek esetében, akiknél nem áll fenn cirrhosis, a sofosbuvir+daclatasvir kettős kezelés időtartama 12 hét.
7.1.6.5. Amennyiben a betegeknél kompenzált cirrhosis fennáll, a terápia 12-24 hétig tart. RBV együttes adása nem szükséges.
7.1.6.6. Minden sikeresen befejezett terápia után 24 héttel HCV PCR vizsgálat elvégzése (kontroll) szükséges a tartós vírusválasz megítélésére.
7.1.6.7. A sofosbuvir+daclatasvir kombinációval végzett kezelés leállítására vonatkozó STOP szabály nem ismert.
7.1.7. További INF mentes terápiák a HCV G1 genotípusú fertőzésben szenvedő betegek részére
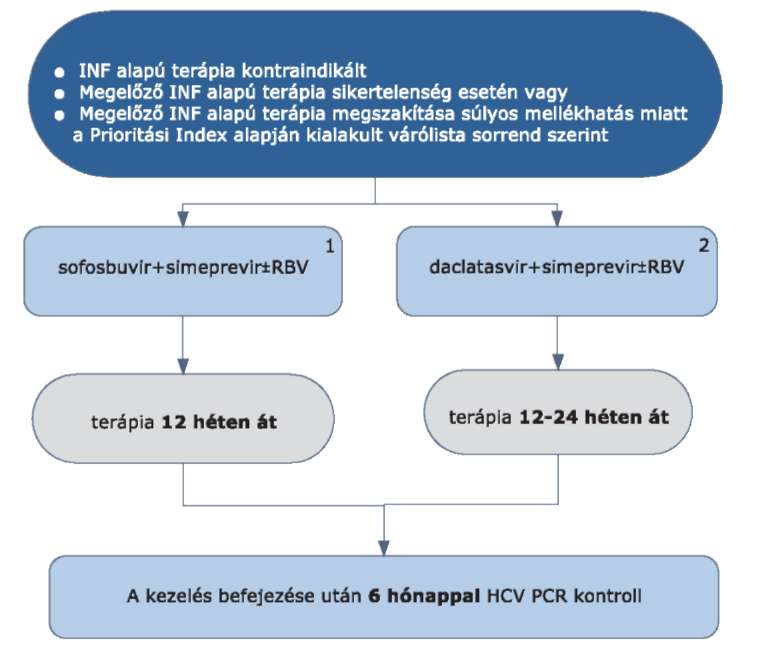
7.1.7.1. Sofosbuvir+simeprevir kombinációs kezelés hossza a naiv-nak minősülő és korábbi PegINF+RBV kettős kezeléssel sikertelenül kezelt betegeknél egyaránt 12 hét. Sofosbuvir+simeprevir kombinációhoz a ribavirin hozzáadása negatív prediktorok megléte esetén vagy G1a genotípusnál lehet indokolt a 12 hetes terápia alatt.
7.1.7.2. Sofosbuvir+simeprevir kombinációs kezelés a PegINF+RBV+PI kezelés során meg nem gyógyult betegek kezelésére PI rezisztencia miatt nem ajánlott.
7.1.7.3. Daclatasvir+simeprevir kombinációs kezelés G1b genotípus esetén indokolt. Naiv-nak minősülő G1b betegek kezelésének időtartama 12 hét. RBV együttes adása nem szükséges.
7.1.7.4. PegINF+RBV terápiára nem reagáló betegek kezelésének időtartama 24 hét. RBV együttes adása szükséges.
7.1.7.5. A daclatasvir más szerrel is adható kombinációban, monoterápiában tilos alkalmazni.
8. A finanszírozási ellenőrzés alapját képező ellenőrzési sarokpontok
8.1. Az interferon terápia előtt a szükséges diagnosztikai kritériumok teljesültek-e?
8.2. A betegek beválogatása az Interferon Terápiás Bizottság engedélye alapján és a Prioritási Indexnek megfelelően történt-e?
8.3. Történt-e májbiopszia, transiens elastographia vagy más validált nem-invazív módszer a fibrosis stádiumának meghatározására normál GPT esetén?
8.4. A kezelés előtt minden betegnél történt-e PCR vizsgálat?
8.5. A gyógyszeres terápia hossza a beteg labor eredményei alapján alátámasztott és dokumentált-e?
8.5.1. Az algoritmus szerinti időpontokban a szükséges vírusvizsgálat megtörtént-e?
8.5.2. A kezelés hossza ennek megfelelő volt-e?
8.6. A terápia befejezését követően legalább 24 héttel PCR vizsgálat történt-e?
9. A finanszírozási eljárásrend alkalmazásának hatását mérő minőségi indikátorok
9.1. A területre fordított közkiadások alakulása
9.2. A finanszírozott algoritmus szerint kezelt betegek aránya
10. A finanszírozás szempontjából lényeges kódok
10.1. Releváns BNO kódok
| BNO | BNO megnevezés |
| B1820 | Idült vírusos C-típusú hepatitis |
10.2. OENO kódok
| OENO | OENO megnevezés |
| 11041 | Vizsgálat |
| 88460 | Vérvétel |
| 99910 | Kiegészítő pont veszélyeztető beteg ellátásáért |
| 28014 | Vérkép automatával IV. |
| 24600 | Aszpartát-amino-transzferáz (ASAT, GOT) meghatározása |
| 24610 | Alanin-amino-transzferáz (ALAT, SGPT) meghatározása |
| 24640 | Gamma-glutamil-transzferáz meghatározása |
| 24720 | Alkalikus foszfatáz meghatározása |
| 24741 | Pszeudo-kolineszteráz meghatározása |
| 21020 | Összfehérje meghatározása szérumban |
| 21040 | Albumin meghatározása szérumban, festékkötő módszerrel |
| 21310 | Glükóz meghatározása |
| 21420 | Összkoleszterin meghatározása |
| 21411 | Trigliceridek meghatározása |
| 21150 | Összes bilirubin meghatározása szérumban |
| 21151 | Konjugált bilirubin meghatározása szérumban |
| 28620 | Prothrombin meghatározása |
| 21120 | Karbamid meghatározása szérumban |
| 21140 | Kreatin meghatározása |
| 2627T | Hepatitis C vírus AT kimutatása |
| 2639A | HBsAg AG kimutatása |
| 26261 | HIV AT kimutatása |
| 24060 | TSH meghatározása (Thyreoidea-Stimuláló Hormon) |
| 25567 | Hepatitis C vírus kvantitatív meghatározása, molekuláris biológiai módszerrel |
| 25566 | Hepatitis C vírus kvalitatív meghatározása, molekuláris biológiai módszerrel |
| 25569 | HCV genotípus meghatározása molekuláris diagnosztikai módszerrel |
| 25572 | Hepatitis B vírus gyógyszer-rezisztens mutánsainak meghatározása PCR alapú módszerrel |
| 29000 | Szövettani vizsgálat a szokásos feldolgozási módszerrel |
| 36130 | Hasi (áttekintő, komplex) UH vizsgálat |
| 3613D | Tranziens elasztográfia |
| 81581 | UH vezérelt májbiopsia |
| 81580 | Aspiratio hepatis |
| 92231 | Immunmoduláció |
| 91311 | Krónikus beteg dietetikai alapoktatása (gastroenterológiai, nephrológiai, onkológiai vagy 2. típusú diabeteses betegnél) |
10.3. HBCS kódok
| HBCS | HBCS megnevezés |
| 351B | Májbetegségek, kivéve rosszindulatú daganatok, cirrhosis |
| 9422 | Kiegészítő HBCs transzplantátummal élő személy ellátására |
| 3480 | Májcirrhosis |
10.4. ATC kódok
| ATC | ATC megnevezés |
| L03AB04 | interferon alfa-2a |
| L03AB01 | interferon alfa természetes |
| L03AB05 | interferon alfa-2b |
| L03AB11 | peg-Interferon alfa-2a |
| L03AB10 | peg-Interferon alfa-2b |
| J05AB04 | ribavirin |
| J05AE11 | telaprevir |
| J05AE12 | boceprevir |
| J05AE14 | simeprevir |
| J05AX14 | daclatasvir |
| J05AX15 | sofosbuvir |
11. Rövidítések
11.1. ALT Alanin aminotranszferáz
11.2. ATC Anatomical Therapeutic Chemical klasszifikáció
11.3. BNO Betegségek nemzetközi osztályozása
11.4. CHC Krónikus hepatitis C
11.5. GPT Glutamát-piruvát transzamináz
11.6. HBCS Homogén betegségcsoport
11.7. HCC HepatoCelluláris Carcinoma
11.8. HCV Hepatitis C vírus
11.9. OENO Orvosi eljárások nemzetközi osztályozása
11.10. PCR Polymerase Chain Reaction
11.11. PegIFN Pegilált interferon
11.12. PI Proteáz inhibitor
11.13. PR Pegilált interferon ribavirin
11.14. RVR Rapid vírusválasz
11.15. eRVR Extended rapid viral response (kiterjesztett rapid vírus válasz)
11.16. RBV Ribavirin
11.17. StdIFN Hagyományos interferon
11.18. SVR Sustained virologic response (tartós virológiai válasz)"


