BM egészségügyi szakmai irányelv (EüK 2023/4.)
a daganatos felnőtt betegek teljes körű hospice és palliatív ellátásáról
Típusa: Klinikai egészségügyi szakmai irányelv
Azonosító: 002175
Érvényesség időtartama: megjelenést követő 3 év
I. IRÁNYELVFEJLESZTÉSBEN RÉSZTVEVŐK
Társszerző Egészségügyi Szakmai Kollégiumi Tagozat(ok):
1. Hospice-palliatív ellátás Tagozat
Dr. habil Csikós Ágnes háziorvos, palliatív orvos, elnök, társszerző
2. Onkológia és sugárterápia Tagozta
Prof. Dr. Polgár Csaba klinikai onkológia, sugárterápia szakorvosa, elnök, társszerző
3. Klinikai szakpszichológia és pszichoterapeuta klinikai szakpszichológus Tagozat
Dr. Kovács Péter klinikai szakpszichológus, elnök, társszerző
4. Ápolás, szakdolgozói és Szülésznői Tagozat
Papp-Szekeres Anita okleveles ápoló, elnök, társszerző
5. Dietetika, humán táplálkozás Tagozat
Zentai Andrea dietetikus, elnök, társszerző
Fejlesztő munkacsoport tagjai:
Dr. Simkó Csaba belgyógyász, palliatív orvos, társszerző
Lukács Miklós okleveles ápoló, hospice szakápoló és koordinátor, társszerző
Dr. habil. Hegedűs Katalin PhD. mentálhigiénés szakember, hospice- és gyásztanácsadó, családterapeuta, társszerző
Dr. Kegye Adrienne PhD. sugárterapeuta, pszichoterapeuta, társszerző
Dr. Zana Ágnes PhD. kulturális antropológus, családteraputa, kognitív viselkedésterápiás konzultáns, társszerző
Schaffer Judit gyógytornász, egészségügyi menedzser, hospice-szakápoló, társszerző
Véleményező Egészségügyi Szakmai Kollégiumi Tagozat(ok):
1. Tüdőgyógyászat Tagozat
Dr. Bogos Krisztina tüdőgyógyász, belgyógyász, klinikai onkológus, elnök, véleményező
2. Háziorvostan Tagozat
Dr. Szabó János háziorvos, elnök, véleményező
"Az egészségügyi szakmai irányelv készítése során a szerzői függetlenség nem sérült."
"Az egészségügyi szakmai irányelvben foglaltakkal a fent felsorolt tagozatok dokumentáltan egyetértenek."
Az irányelvfejlesztés egyéb szereplői
Betegszervezet(ek) tanácskozási joggal:
Nem került bevonásra.
Egyéb szervezet(ek) tanácskozási joggal:
Nem került bevonásra.
Szakmai társaság(ok) tanácskozási joggal:
Magyar Hospice-Palliatív Egyesület (MHPE)
Független szakértő(k):
Nem került bevonásra.
II. ELŐSZÓ
A bizonyítékokon alapuló egészségügyi szakmai irányelvek az egészségügyi szakemberek és egyéb felhasználók döntéseit segítik meghatározott egészségügyi környezetben. A szisztematikus módszertannal kifejlesztett és alkalmazott egészségügyi szakmai irányelvek, tudományos vizsgálatok által igazoltan, javítják az ellátás minőségét. Az egészségügyi szakmai irányelvben megfogalmazott ajánlások sorozata az elérhető legmagasabb szintű tudományos eredmények, a klinikai tapasztalatok, az ellátottak szempontjai, valamint a magyar egészségügyi ellátórendszer sajátságainak együttes figyelembevételével kerülnek kialakításra. Az irányelv szektorsemleges módon fogalmazza meg az ajánlásokat. Bár az egészségügyi szakmai irányelvek ajánlásai a legjobb gyakorlatot képviselik, amelyek az egészségügyi szakmai irányelv megjelenésekor a legfrissebb bizonyítékokon alapulnak, nem pótolhatják minden esetben az egészségügyi szakember döntését, ezért attól indokolt esetben dokumentáltan el lehet térni.
III. HATÓKÖR
Egészségügyi kérdéskör: Rosszindulatú daganatban szenvedő felnőtt betegek teljes körű palliatív ellátása.
Ellátási folyamat szakasza(i): A palliatív ellátás szervezése, valamint klinikai vonatkozásban terápia és gondozás, azon belül: orvosi, ápolói, pszichoszociális, fizioterápiás gondozás.
Érintett ellátottak köre: Rosszindulatú daganatos megbetegedésben szenvedő, palliatív ellátást igénylő felnőttek.
Érintett ellátók köre
Szakterület: 0100 belgyógyászat
0102 hematológia
0104 gasztroenterológia
0105 nefrológia
0106 geriátria
0400 szülészet-nőgyógyászat
0600 fül-orr-gégegyógyászat
0700 szemészet
0800 bőr- és nemibeteg-ellátás
0900 neurológia
1100 urológia
1200 klinikai onkológia
1201 sugárterápia
1503 fájdalomterápia
1800 pszichiátria
1804 pszichiátriai rehabilitáció
1805 pszichoterápia
1900 tüdőgyógyászat
5700 fizioterápia-gyógytorna
6301 háziorvosi ellátás
7101 klinikai és mentálhigiéniai szakpszichológia
7104 pszichoterápia (klinikai szakpszichológusi képesítéssel)
7302 pszichiátriai szakápolás és mentálhigiéne
7304 otthoni szakápolás
7306 felnőtt hospice-palliatív ellátás
7600 dietetika
Ellátási formák: A1 alapellátás, alapellátás
J1 járóbeteg-szakellátás, -szakrendelés
J5 járóbeteg-szakellátás, betegek otthonában végzett szakellátás
F1 fekvőbete-szakellátás, aktív fekvőbeteg-ellátás
F2 fekvőbeteg-szakellátás, krónikus fekvőbeteg-ellátás
F3 fekvőbeteg-szakellátás, ápolási ellátás
Progresszivitási szint:
I. palliatív szemléletű ellátás (pl. alapellátás, általános profilú kórházi ellátás keretében).
II. általános palliatív ellátás (pl. onkológia, geriátria keretében).
III. palliatív szakellátás (dedikált palliatív osztályokon).
Egyéb specifikáció: Nincs.
IV. MEGHATÁROZÁSOK
1. Fogalmak
Palliatív ellátás: A palliatív ellátás egy olyan beteg/család/gondozó központú egészségügyi ellátói szemlélet és gyakorlat, mely a kínzó tünetek optimális kezelésére fókuszál, integrálva azt a beteg/család/gondozó szükségleteihez, értékeihez, hitéhez és kultúrájához igazodó pszichoszociális és spirituális ellátásba.
A palliatív ellátás célja előre jelezni, megelőzni és csökkenteni a szenvedést, segíteni az adaptív megküzdési stratégiák alkalmazását, a lehető legjobb életminőséget biztosítani a betegek/családok/gondozók számára, függetlenül a betegség stádiumától vagy egyéb kezelések szükségességétől.
A palliatív ellátás elkezdődhet a diagnózis felállításakor, nyújtható a betegségre irányuló, életet meghosszabbító kezelésekkel együtt, támogatva a beteg autonómiáját, információhoz való hozzáférését és biztosítva számára a választás lehetőségét.
A palliatív ellátás akkor kerül az ellátás fő fókuszába, amikor a betegségre irányuló, életet meghosszabbító kezelések már nem hatékonyak, nem megfelelőek vagy a beteg nem kívánja azokat.
A palliatív ellátást az elsődleges onkológiai team is nyújthatja, kiegészülve szükség esetén szakértő palliatív ellátók multidiszciplináris csapatával.
Hospice-ellátás: A súlyos betegségük végstádiumában levő, elsősorban daganatos betegek és családjuk humánus, komplex ellátása. A multidiszciplináris team a rendelkezésre álló valamennyi szakmai ismerettel és eszközzel olyan személyre szabott, a beteg testi, érzelmi, szociális és spirituális szükségleteire reagáló gondoskodást nyújt, ami megfelel a beteg akaratának, kívánalmainak. Törekszik a fájdalom és egyéb kinzó tünetek megszüntetésére, enyhítésére, valamint a beteg méltóságának, békéjének és nyugalmának megőrzésére. A hospice-ellátás a beteg és családja szükségletét figyelembe véve történhet különböző ellátási szinteken (otthoni és intézeti formában).
Szupportív kezelés: A daganatos betegség kezelése során előforduló negatív hatások megelőzése és enyhítése. Idetartoznak a testi és pszichoszociális tünetek, valamint a kezelések mellékhatása a betegség megjelenésétől kezdve a rehabilitáción keresztül, a túlélést célzó beavatkozások okozta mellékhatásokig.
Életvégi gondozás: Használhatjuk a hospice-ellátás szinonimájaként. Az"élet vége" kiterjesztett értelemben értendő, azt a 6-12 hónapos időszakot jelenti, melynek során a beteg és a család, valamint az egészségügyi ellátók számára egyértelművé válik, hogy az adott betegség az életet veszélyezteti.
A "terminális ellátást" azoknak az előrehaladott állapotú daganatos betegeknek az esetére használjuk, akiknek korlátozottak az életkilátásaik.
Autonómia: A palliatív ellátás egyik legfontosabb értéke, hogy az egyes embert autonóm és egyedi személyiségnek tekinti, és e szerint becsüli. Ellátást akkor és úgy nyújt, amikor és ahogyan azt a beteg és/vagy a család kész elfogadni. Ideális esetben a beteg megőrzi önrendelkezési jogát és képességét, és dönthet az ellátás helyszínéről, a felmerülő kezelési lehetőségekről és a palliatív ellátásban való részvételről.
Ellátás előzetes tervezése: Az egyénnek a saját élete végére vonatkozó tervezése, amely során az orvosával vagy más egészségügyi ellátójával konzultálva - igény szerint hozzátartozói bevonásával - megfogalmazza kívánalmait és dokumentált döntéseket hoz az ellátásával kapcsolatban arra az esetre, ha az állapota már nem teszi lehetővé az önálló döntéshozatalt.
Életminőség: Az egyén életének bio-pszicho-szociális és spirituális minősége. Az egészséggel és betegséggel kapcsolatos életminőség felmérésére standard kérdőívek használatával történik. Az életminőség jelentését azonban minden egyes palliatív ellátásban részesülő betegnek magának kell meghatároznia. Az egyéni életminőség aktuális dimenziói és az ezeken belüli prioritások gyakran változnak a betegség előrehaladtával. Úgy tűnik, az életminőség inkább az elvárások és a ténylegesen bekövetkező események közötti különbségektől függ, mint a beteg állapotának objektív romlásától. [1, 2]
Karnofsky-index: beteg általános állapotának kifejezésére szolgáló skála.
Önálló tevékenység: orvosi utasítás/elrendelés nélkül végzett tevékenység.
Függő tevékenység: orvosi utasítás/elrendelés alapján végzett tevékenység.
Együttműködő tevékenység: orvossal együtt végzett tevékenység.
2. Rövidítések
AED: Antiepileptic drug
BMI: Body Mass Index
COPD: Chronic Obstructive Pulmonary Disease
CTZ: Chemoreceptor Trigger Zone
EAPC: European Association for Palliative Care
ECOG: Eastern Cooperative Oncology Group
EDA: Epidural analgesia
ESAS: Edmonton Symptom Assessment System
IASP: International Association for the Study of Pain
IPOS: International Psycho-Oncology Society
KSH: Központi Statisztikai Hivatal
MDOSZ: Magyar Dietetikusok Országos Szövetsége
MHPE: Magyar Hospice-Palliatív Egyesület
MRI: Mágnesesrezonancia képalkotás
MUST: Malnutrition Universal Screening Tool
NCCN: National Comprehensive Cancer Network (NCCN) Guidelines
NEAK: Nemzeti Egészségbiztosítási Alapkezelő
NMDA: N-methyl-D-aspartat
NRS: Numeric rating scale
NSAID: Nem szteroid gyulladáscsökkentő gyógyszerek
OFTEX: Orvosok folyamatos továbbképzésének rendszere
OKJ: Országos Képzési Jegyzék
PG: Prostaglandin
SM: Sclerosis multiplex
SZAFTEX: Szakdolgozók folyamatos továbbképzésének rendszere
TCA: Triciklikus antidepresszáns
TENS: Transcutaneous electrical nerve stimulation
VAS: Vizuális analóg skála
WHO: World Health Organization
3. Bizonyítékok szintje
Világszerte tendencia, hogy számos, jól tervezett, randomizált, prospektív tanulmányban hasonlítsák össze a különböző kezelési eljárások hatékonyságát. A palliatív ellátásban a heterogén beteganyag (nagyon különböző daganatos és nem onkológiai populációk), a rapid kórélettani változások és a különböző kezelési eljárások gyakran empirikus alkalmazása miatt legtöbbször hiányoznak az egyes kezelési módok hatékonyságának objetkív eredményei. A megfelelő evidenciaszint hiányában a nemzetközi szakértői panelek (brit, amerikai, nemzetközi) terápiás javaslatai figyelembevételével alakítottuk ki az ajánlásokat, tekintettel a hazánkban hozzáférhető gyógyszerek és gyógyító eljárások alkalmazásának szabályaira is.
A jelenlegi egészségügyi szakmai irányelv az aktuális nemzetközi irányelvek legjobb bizonyítékai alapján tesz javaslatot a daganatos felnőtt betegek teljes körű hospice és palliatív ellátására. A bizonyítékok szintjét és az ajánlások rangsorolását az egészségügyi szakmai irányelv elkészítése során a National Comprehensive Cancer Network (NCCN) Guidelines [3] által javasolt rendszer szerint adjuk meg.
Bizonyítékok és evidenciák szintje:
| 1 szint | Magas szintű bizonyíték, mely egységes NCCN egyetértésen alapul, hogy a beavatkozás megfelelő. |
| 2A szint | Alacsonyabb szintű bizonyíték, mely egységes NCCN egyetértésen alapul, hogy a beavatkozás megfelelő. |
| 2B szint | Alacsonyabb szintű bizonyíték, van NCCN egyetértés abban, hogy a beavatkozás megfelelő. |
| 3 szint | Bármilyen szintű bizonyíték, nincs NCCN egyetértés abban, hogy a beavatkozás helyénvaló. |
4. Ajánlások rangsorolása
Ajánlás besorolását nem alkalmaztunk, az ajánlások betartásának kötelezőségét a szóhasználattal fejeztük ki (kell és szükséges). A bizonyítékok szintjének megadásával utalunk a beavatkozás hasznosságára. Minden ajánlás 2A kategóriájú, hacsak nincs másképp jelezve.
V. BEVEZETÉS
1. A témakör hazai helyzete, a témaválasztás indokolása
Európai becslések szerint a daganatos betegségekben szenvedők legalább 20%-ának és a nem daganatos betegek 5%-ának palliatív szakellátásra van szüksége legalább az élete utolsó évében [1]. Magyarországon 2020-ban összesen 141 002-en haltak meg, közülük 31 623 fő daganatos megbetegedésben. Évente átlagosan 70-80 000 az új daganatos megbetegedések száma Magyarországon, és évente 31-33 000 ember hal meg daganatos megbetegedésben.
A hazánkban működő, 96 hospice szolgáltató (24 fekvőbeteg-ellátó intézmény (386 ágy), 65 otthoni ellátást végző csoport, 3 hospice mobil team - kórházi támogató csoport, 4 palliatív járóbeteg-szakellátás) 2020-ban 11 931 beteget látott el, az ellátottak 79,5%-a valamilyen daganatos betegségben szenvedett.
A hospice- és palliatív ellátás az előrehaladott állapotú daganatos betegek komplex ellátását, életminőségének javítását jelenti. Komplexitása miatt sokrétű: orvosi, ápolói, pszichoszociális és spirituális ellátási feladatokat tartalmaz. A fejlesztőcsoport fontosnak tartotta, hogy mindezeket egy komplex egészségügyi szakmai irányelvben összegezze.
2. Felhasználói célcsoport
Az egészségügyi szakmai irányelv használata javasolt mindazon rezidens, szakorvos, egészségügyi (ápolók, gyógytornászok, pszichológusok, mentálhigiénés szakemberek, dietetikusok, egészségügyi szociális munkások), valamint a szociláis területen dolgozó szakemberek számára, akik gyógyíthatatlan daganatos felnőtt betegekkel -klinikai ellátásukkal, illetve ellátásuk szervezésével - foglalkoznak, és akiknek a munkájuk elvégzéséhez szükséges a bizonyítékokon alapuló hazai ajánlások ismerete és használata. Ez a kör gyakorlatilag minden orvosi és szakápolói szakterületet, valamint ellátási szintet érint, kivéve a gyógyíthatatlan gyermekek ellátását végzőkét, mert azzal külön egészségügyi szakmai irányelv foglalkozik. A szervezési ajánlások - elsősorban az EAPC White paper/Fehér könyv ajánlásai [1] - javasoltak a szociális, finanszírozási és egészségpolitikai területeken tevékenykedők, döntéshozók számára, mivel a palliatív szakterület új és folyamatos fejlesztés alatt áll.
Az egészségügyi szakmai irányelv a fent megadott ellátók számára szakmai tevékenységük során felhasználásra ajánlott abból a célból, hogy a gyógyíthatatlan daganatos betegek kínzó testi és lelki tünetei időben felismerésre és megfelelő módon ellátásra kerüljenek.
Az egészségügyi szakmai irányelv hasznos segítséget nyújthat ezen kívül a daganatos betegeknek és a hozzátartozóknak, valamint a betegszervezeteknek is, mivel összefoglaló szakmai tájékoztatást kaphatnak a hazai ellátásról.
3. Kapcsolat a hivatalos hazai és külföldi szakmai irányelvekkel
Egészségügyi szakmai irányelv előzménye:
Jelen fejlesztés az alábbi, lejárt érvényességi idejű szakmai irányelv témáját dolgozza fel.
| Azonosító: | 000768 |
| Cím: | Egészségügyi szakmai irányelv - |
| A daganatos felnőtt betegek teljes körű hospice és | |
| palliatív ellátásáról | |
| Nyomtatott verzió: | Egészségügyi Közlöny 2017. Eük. 15. |
| Elektronikus elérhetőség: | https://kollegium.aeek.hu |
Kapcsolat külföldi szakmai irányelv(ek)kel:
Jelen irányelv az alábbi külföldi irányelv(ek) ajánlásainak adaptációjával készült.
| Szerző(k): | - |
| Tudományos szervezet: | National Comprehensive Cancer Network |
| Cím: | National Comprehensive Cancer Network (NCCN) Guidelines. Palliative |
| Megjelenés adatai: | Care, Version 2. 2021. |
| NCCN.org | |
| Elérhetőség: | https://www.nccn.org/professionals/physician_gls/f_guidelines. |
| asp#palliative |
Kapcsolat hazai egészségügyi szakmai irányelv(ek)kel:
Jelen irányelv nem áll kapcsolatban más hazai egészségügyi szakmai irányelvvel.
VI. AJÁNLÁSOK SZAKMAI RÉSZLETEZÉSE
Szervezési ajánlás
Ajánlás1
A palliatív ellátást különféle szinteken kell megvalósítani. Legalább két, az egészségügybe integrált szintjét kell elérhetővé tenni: a palliatív szemléletű szakellátást és a palliatív szakellátást. E két alapszint kiegészíthető az általános palliatív ellátás szintjével. (2A)
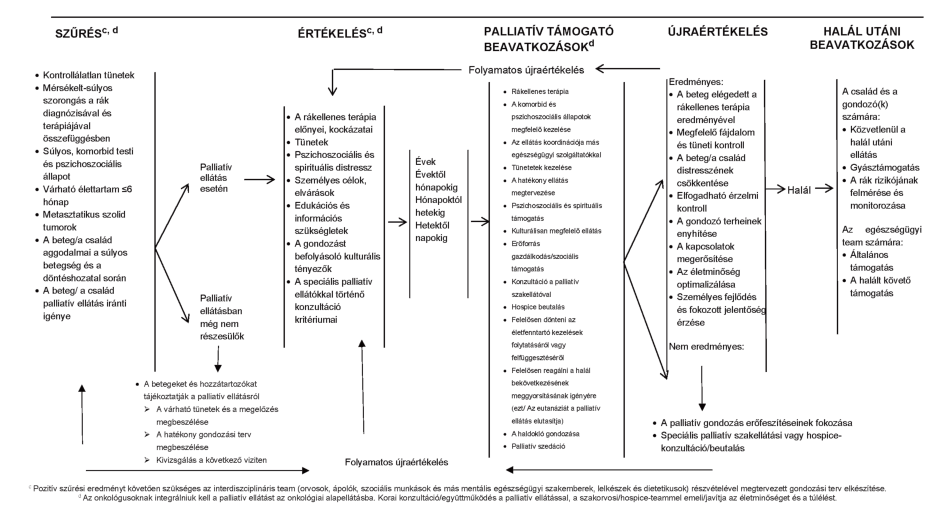
Minden palliatív ellátást igénylő beteget és hozzátartozóit a megfelelő szintű, multidiszciplináris: szomatikus, pszichés, spirituális és szociális ellátásban kell részesíteni, amelyet a minimumfeltételekben meghatározott összetételű szakmai csoport nyújt. A betegeket és családokat a kezelőorvosnak, háziorvosnak informálni kell a palliatív ellátás lehetőségéről, annak formáiról, elérhetőségéről, valamint a súlyosan beteg emberek jogairól. Palliatív szemléletű szakellátás az alapellátásban és az általános kórházi ellátás keretében valósul meg. Az általános palliatív ellátást olyan szakemberek nyújtják, akik az életet veszélyeztető betegségekkel küzdő betegeket kezelnek (pl. onkológusok, geriáterek). A palliatív szakellátást dedikált palliatív team nyújtja. Ennek megkezdésekor a hospice-palliatív team felméri, kiértékeli a beteg és a család szükségleteit, kezeli a szükséges fizikai és lelki tüneteket, nyomon követi és dokumentálja a kezelés eredményességét (hatás, mellékhatás), megteszi a szükséges módosításokat. [1-10]
Lásd 1. ábra
1. ábra: A palliaítv ellátás áttekintése az NCCN Guideline 2021 alapján [3]
Palliatív orvosi ajánlások
Ajánlás2
A daganatos beteg fájdalmát a lehető legmagasabb szinten kell kezelni, amely alatt a következők értendők. (2A) [3, 11-19]
- A daganatos beteg fájdalmát minden vizit alkalmával fel kell mérni, és a mért értéket rögzíteni szükséges.
- A beteg különböző fájdalmait külön szükséges felmérni és kezelni.
- A fájdalom felméréséhez fájdalomfelmérő skálát célszerű használni.
- Törekedni kell a fájdalom típusának meghatározására.
- A fájdalom felmérésénél, annak érzelmi, szociális és spirituális komponenseit is elemezni szükséges.
- A daganatos fájdalomra fájdalomcsillapítók rendszeres adása javasolt.
- Opioidok adása mellett az adjuváns és nem opioid szerek együttes adása javasolt a meghatározott fájdalomtípus alapján.
- Gyenge fájdalom esetén (numerikus skálán < 3) nem opioid és adjuváns szerek használata javasolt.
- Közepes (numerikus skálán 4-6 közötti) fájdalmakra gyenge opioid, nem opioid és adjuváns szerek használata javasolt.
- Erős fájdalmak esetén (numerikus skálán > 7) kis dózisú erős opioid felfelé titrálása azonnal megkezdhető.
- Erős fájdalmak esetén az elsőként választandó szer lehetőség szerint orális opioid legyen.
- Az opioid alkalmazásával együtt laxatívum alkalmazása is szükséges.
- Neuropathiás fájdalomra opioidok adása mellett adjuváns szerként triciklikus antidepresszáns vagy antikonvulzív szerek adása javasolt.
- Áttörő fájdalmak kezelésére a bázis opioid mellé kiegészítő fájdalomcsillapító adása szükséges.
- Amennyiben 24 órán belül 3 fájdalom epizód jelentkezik, a beteg bázis opioid gyógyszerét szükséges emelni.
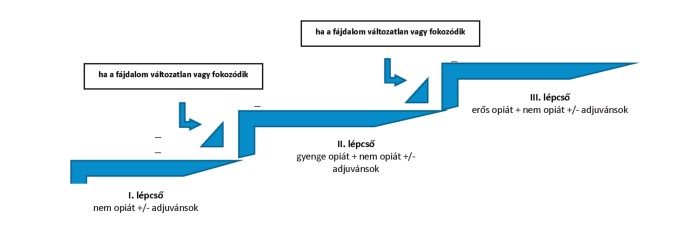
Lásd 2. ábra és 1-6. táblázat.
2. ábra: Fájdalomcsillapítás a WHO-ajánlás alapján[11]
1. táblázat: A fájdalomcsillapítás alapgyógyszerei (saját fejlesztés
| Nem ópioidok: → paracetamol, metamizol, acetilszalicilsav, NSAID-ok |
| Ópioidok: - gyenge ópioid: codein, dihydrocodein, aethylmorphin, tramadol - erős ópioid: morphin, fentanyl, hydromorphon, oxycodon, methadon Adjuvánsok: - antidepresszáns: amitriptylin, imipramin, clomipramin, duloxetin, mirtazapin - antikonvulzívum: carbamazepin, valproát, gabapentin, pregabalin, - neuroleptikum: → haloperidol, levomepromazin, olanzapin - anxiolitikum: alprazolam, diazepam, lorazepam, clonazepam - kortikoszteroid: → dexamethason, methylprednisolon |
2. táblázat: Nem ópioid analgetikumok (saját fejlesztés) [11-13, 15]
| Generikus név és szokásos adag | Maximális napi dózis | Fontosabb mellékhatások |
| Acetaminofen/paracetamol (500-1000 mg 4-6 óránként) | 4000 mg | ritkán epigastrialis fájdalom, hányinger, májkárosodás (túladagoláskor) |
| Metamizol (500-1000 mg 6-8 óránként) | 4000 mg | allergiás reakciók, agranulocytosis(< 1:10s), hypotonia(iv. adáskor), ritkán gyomorirritáció |
| Acetilszalicilsav (500-1000 mg 4-6 óránként) | 4000 mg | vérzékenység, gyomorirritáció, hányinger, hányás, hasmenés, máj- és vesekárosodás, allergiás reakciók, szédülés |
| Celecoxib (2x200 mg) | 400 mg | vérzékenység, gyomorirritáció, hányinger, hányás, hasmenés, máj- és vesekárosodás, oedemakészség, allergiás reakciók, fejfájás, ritkán coronaria esemény |
| Diclofenac (50 mg 6 óránként, vagy 2x75 mg retard) | 150 mg | |
| Ibuprofen (200-800 mg 4-6 óránként, vagy 2x800-1600 mg retard) | 2400 mg | |
| Naproxen (275-550 mg 12 óránként) | 1100 mg |
3. táblázat: Gyenge ópioidok (saját fejlesztés) [11, 12, 15]
| Generikus név és szokásos adag | Maximális napi dózis | Fontosabb mellékhatások |
| dihydrocodein (gyors hatású és retard) | 240 mg | székrekedés, hányinger |
| tramadol (gyors hatású és retard) | 400 mg | szédülés, hányinger, fejfájás, székrekedés vagy hasmenés |
| tapentadol | 600 mg | szédülés, hányinger, étvágytalanság |
4. táblázat: Erős ópioidok (saját fejlesztés) [11, 12, 15]
| Hatóanyag | Gyógyszerforma | Kiszerelés | Kezdődózis* |
| morphin | inj. | 10-20 mg/amp | 4-6x5 mg |
| gyors hatású tb | 10-20 mg/tb | 6x10 mg | |
| retard tb | 10-30-60-100 mg/tb | 2x30 mg | |
| hydromorphon | retard tb | 8-16-32-64 mg/tb | 1x8 mg |
| fentanyl | transdermalis tapasz | 12-25-50-75-100 µg/h | 25 ug/h 72 (néha 48) óránként |
| inj.** | 100 µg/2 ml 250 µg/5 ml | áttöréses fájdalmak megelőzésére, vagy iv. titrálásra, egyedi | |
| oxycodon | gyors hatású tb | 5-10-20 mg/tb | 4x5 mg, illetve áttöréses fájdalmak megelőzésére, egyedi |
| retard tb | 5-10-20-40-80 mg/tb | 2x10-20 mg | |
| oxycodon+naloxon | retard tb | 10/5-20/10-40/20 mg/tb | 2x10/5 mg |
| methadon | gyors hatású tb | 5 mg/tb 5-20-40 mg/tb | individuális beállítás, 6x5 mg, majd 3-4 nap után 3x5 mg, lehetőleg intézetben |
* A feltüntetett kezdődózisok egyben az egyes szereknek a 10 mg, gyors hatású, orális morfinnal ekvianalgetikus dózisait is jelentik, napi adagra vonatkoztatva.
** Mozgás indukálta fájdalmak csillapítása során az erős opiátok dózisa csak a nyugalmi fájdalom megszűntéig titrálható, ezt követő dózisemelés aluszékonyságot okoz. Erre a célra gyors és rövid hatású opiátok kiegészítő, preventív alkalmazására van szükség. Használható Fentanyl inj, fájdalmas kórházi beavatkozások előtt 15 perccel adott sc. inj. formájában. A dózis egyedileg titrálandó, a napi opiátadag függvényében. Nagy dózisoknál probléma az injekció nagy térfogata.
5. táblázat: Az erős ópioidok mellékhatásai (saját fejlesztés) [11, 12, 15]
| Mellékhatás | Terápia |
| 1. Székrekedés | senna 2x20-30 mg, bisacodyl 1-2x10 mg laktulóz 1-3x20-30 ml |
| 2. Hányinger, hányás | haloperidol 1-2x1,5 mg metoclopramid 3x10 mg |
| 3. Szedáció | dóziscsökkentés |
| 4. Hallucináció, zavartság | haloperidol 2x1,5-3 mg |
| 5. Ortosztatikus vérnyomásesés | bő folyadék- és sóbevitel, fludrocortison 0,1 mg, az alsó végtagok fáslizása |
| 6. Multifokális myoclonusok | clonazepam 2x0,25-0,5 mg |
| 7. Verejtékezés | antihisztamin és anticholinerg szerek |
| 8. Vizeletretenció | pilocarpin 3x5-10 mg (ha egyéb okból nem kontraindikált!) |
| 9. Viszketés | antihisztamin |
| 10. Bronchusgörcs | antihisztamin, hörgtágítók |
6. táblázat: Fontosabb adjuváns szerek (saját fejlesztés) [3, 11, 12, 15, 18, 19]
| Gyógyszer (generikus név) | Terápiás hatás | Indikáció |
| Kortikoszteroidok | ||
| methylprednisolon, dexamethason | hangulat és étvágyjavító, csökkenti a tumor körüli oedemát | agyi nyomásfokozódás, plexus- és gerincvelői kompresszió, anorexia |
| Antidepresszánsok (AD) | ||
| Triciklikus szerek (TCA-k)* amitriptylin imipramin clomipramin (kezdő dózis opiátkezelés mellett este 1x10-12,5 mg, fokozható 1x75-100 mg-ig) | gátolják a nordrenalin és szerotonin synaptikus visszavételét, fokozzák a leszálló fájdalomgátló pálya aktivitását; Na-csatorna blokkolók; az amitriptylin antihistamin és anticholinerg hatású | neuropathiás fájdalom, mind perifériás, mind centrális szenzitizáció esetén; krónikus ischaemiás fájdalom; tenesmoid hólyag- és végbélfájdalom (amitriptylin), depresszió, alvászavar |
| Szerotonin-noradrenerg visszavételt gátlók*(SNRI-k) duloxetin (kezdődózis 30 mg, max.120 mg-ig titrálható) | gátolja a nordrenalin és szerotonin synaptikus visszavételét, fokozza a leszálló fájdalomgátló pálya aktivitását | neuropathiás fájdalom, depresszió |
| Noradrenderg és specifikus szerotonerg szerek* (NaSSA) mirtazapin (kezdődózis 15 mg, max. 45 mg-ig titrálható). | preszinaptikus a2-antagonista, fokozza a noradrenalin és szerotonin szinaptikus szintjét; 5HT2 és 5HT3 blokkoló, antihistamin hatású | depresszió, szorongás, alvászavar, neuropátiás fájdalom, hányinger, viszketés |
| Antiepileptikumok (AED) | ||
| carbamazepin* (kezdődózis 1x50-100 mg, napi 3x400 mg-ig titrálható) | Na-csatorna blokkoló, csökkenti a spontán kisülések számát; a CBZ erős enziminduktor, jelentős gyógyszer interakciós kockázat áll fenn | neuropátiás fájdalom, elsősorban perifériás szenzitizáció, illetve lancináló (pl. trigeminus, gloossopharyngeus) neuralgia esetén; epilepsia |
| oxcarbazepin* (kezdődózis 1x150 mg, napi 2x1200 mg-ig titrálható) | ||
| Gyógyszer (generikus név) | Terápiás hatás | Indikáció |
| gabapentin (kezdő dózis 1x100-300 mg, fokozatosan emelve akár 3x1200 mg-ig) | a feszültségfüggő Ca-csatornák a26 alegységéhez kötődve csökkentik a szinaptikus glutamát szintet, fokozzák a fájdalom gátló pálya aktivitását | neuropathiás fájdalom, mind perifériás, mind centrális szenzitizáció esetén |
| pregabalin (kezdődózis 1x75-150 mg, fokozatosan emelve 2x300 mg-ig) | ||
| valproat* (kezdődózis 1x150-300 mg fokozatosan emelve napi 600-1000 mg-ig) | komplex mecghanizmus: fokozza a GABA koncentrációját a szinapszisokban, Na- és Ca-csatorna valamint egyéb jelátviteli út blokkoló | neuropathiás fájdalom; epilepsia |
| NMDA-blokkolók | ||
| ketamin (4x10 mg sc., erős opiáttal kombinálva, fokozatosan emelve az adagot akár napi 300 mg-ig) | NMDA blokkoló, csökkenti a centrális szenzitizációt, acutantidepresszáns hatású | neuropathiás fájdalom, különösen centrális szenzitizáció esetén |
| Lokálanesztetikumok | ||
| lidocain (Helyi vagy vezetéses érzéstelenítéshez: 0,5-2%-os oldatban, sz. e. adrenalinnal. Szisztémás adáshoz: 2-5 mg/kg dózisú rövid infúzióban). | Na-csatorna blokkoló | neuropathiás fájdalom, elsősorban perifériás szenzitizáció esetén; lokális fájdalomcsillapításra, idegblokádokhoz, neuraxialis analgesiához |
| Osteoclastinhibitorok | ||
| bisfosfonátok (pl. zolendronsav) | beépül a csontba és gátolja az osteoclastok működését | csontáttétek, hypercalcaemia |
| denosumab | gátolja az osteoclastérést a RANK ligandonkeresztül | csontáttétek |
| calcitonin(100 NE 8 óránként sc.) | calcitoninreceptorhoz kötődve gátolja az osteoclastműködést | hypercalcaemia |
| Izomlazítók | ||
| chlorzoxazone tolperison | centrális támadáspontú izomrelaxánsok, pontos mechanizmusuk nem ismert | krónikus, illetve daganatos fájdalomban hatékonyságuk nem bizonyított |
| tizanidin* (fokozatos lassú titrálás, max. 36 mg/nap) | preszinaptikus a2 agonista, gátolja a glutamát és aszpartát felszabadulását; centrális izomlazító | fájdalmas izomspazmusok |
| baclofen* (fokozatos lassú titrálás, max. 100 mg/nap) | GABAB agonista, gátolja a glutamát és aszpartát felszabadulását; centrális izomlazító | fájdalmas izomspazmusok, spinalis automatizmusok, csuklás |
| Benzodiazepinek | ||
| diazepam* (1-3x5-10 mg per os, iv., rectalisan) | GABAA agonisták (pozitív alloszterikus modulátorok); szedatív, hipnotikus, anxiolitikus, antikonvulzív, izomrelaxáns és légzésdepresszív hatásúak. | szorongás, alvászavar, pánikreakciók rövid távú kezelésére, epilepsziás görcsök, myoclonusok, anticipált hányás |
| alprazolam* (1-3x0,25-1 mg) | ||
| lorazepam* (0,5-2 mg) | ||
| clonazepam* (1-3x0,25-2 mg) | ||
| haloperidol (antiemetikumként 0,5-1 mg iv., 1-2,5 mg sc., 1,5-4,5 mg p.o.; agitáció csökkentésére 5-10 mg sc.) | erős centrális dopamin (D2) antagonista | hányinger-hányás, hallucinációk, pszichomotoros agitáció |
| Gyógyszer (generikus név) | Terápiás hatás | Indikáció |
| levomepromazin* (fájdalomcsillapításra, szedálásra 1-3x25 mg, antiemetikumként 1x4-25 mg) | α-adrenerg, cholinerg és 5-HT2, mérsékelt H, és gyenge D2-3 blokkoló, széles spektrumú antiemetikum; erősen szedatív hatású, közepes-erős hatású fájdalomcsillapító, NMDA-blokkoló | hányinger-hányás, terminális szedálás; ópiátok alternatívájaként is használható, ha azok kontraindikáltak |
| olanzapin* (antiemetikumként 5-10 mg p.o.) | D2-4, 5-HT2-3, cholinerg, a-adrenerg és H1 blokkoló | hányinger-hányás; szórványos adatok szólnak fájdalomcsillapító hatásáról |
| Amfetaminok | ||
| methylphenidat (2x5-10 mg, fokozatosan titrálva) | dopamin visszavétel gátló | apathiával járó depresszió (rövid távú, ultragyors kezelésre); esetleg az ópioidok szedatív hatásának csökkentésére |
* Valamennyi szedatív gyógyszer idősekben fokozott óvatossággal, a táblázatban közöltnél kisebb kezdődózissal alkalmazandó!
Ajánlás3
Anorexia-cachexia szindróma esetén keresni és kezelni kell a reverzibilis okokat, melyek a kórképet súlyosbíthatják. A nem gyógyszeres kezelésekre is nagy hangsúlyt kell fektetni, beleértve a család tájékoztatását. (2A) [3, 20-26]
Ajánlás4
A hányáscsillapítás során antiemetikum rendszeres adása szükséges. (2A)
- A hányingerre, hányásra rá kell kérdezni minden vizit alkalmával.
- Keressük és kezeljük a hányinger, hányás reverzibilis okait.
- A megfelelő szájhigiéniáról való tájékoztatás és betegedukáció elengedhetetlen.
- Törekedjünk a hányás okspecifikus kezelésére.
- Amennyiben a hányás kifejezett, alternatív beviteli módokat válasszunk a gyógyszerek biztonságos beadására (rectalis, subcutan).
- A hányáscsillapítás során - amíg a kiváltó ok fennáll - az antiemetikum rendszeres adása szükséges.
Lásd 7. táblázat
7. táblázat: A hányás okspecifikus csillapítása [3, 27-32]
| Ok | Elsőként választandó | Másodikként választandó | Adjuváns |
| Késleltetett gyomorürülés | metoclopramid* 3x10 mg po./p.r./sc. domperidon 3x10 mg, po. | dexamethason, protonpumpagátló | |
| Gastrointestinalis irritáció (gyógyszer, radioterápia) | metoclopramid* 3x10 mg po./p.r./sc. | 5HT3-antagonista po./iv. haloperidol | H2-blokkoló, protonpumpagátló, misoprostol |
| Bélobstrukció - kólika nélkül - kólikával | metoclopramid* 3x10 mg po./p.r./sc. haloperidol 1-2x1,5 mg po./sc. | + dexamethason 1x8-16 mg iv./po. levomepromazin** 1x4-25 mg po./p.r. | laxatívumok, atropin 3x0,5 mg sc., dexamethason 5HT3-antagonista hioscin butilbromid 40-120 mg sc. |
| Ok | Elsőként választandó | Másodikként választandó | Adjuváns |
| Toxinok (urea, Ca) Gyógyszerek (CTZ) | haloperidol 1x1,5-3 mg po./sc. | levomepromazin** 1x4-25 mg po./p.r. | |
| Intracranialis nyomásfokozódás | dexamethason | levomepromazin** 1x4-25 mg po./p.r. | |
| Vestibularis izgalom | dimenhydrinat 3x50-100 mg po./p.r. | levomepromazin** 1x4-25 mg po./p.r. vagy: mirtazapin 1x15 mg p.o. | |
| Ismeretlen | metoclopramid | levomepromazin** 1x4-25 mg po./p.r. | dexamethason, 5HT3-antagonista |
* Az antikolinerg gyógyszerek (pl. atropin, levomepromazin) felfügesztik a prokinetikumok perifériás hatását. Antikolinerg gyógyszereket lehetőség szerint ne kombináljunk egymással!
** A levomepromazin 1x5-10 mg olanzapinnal helyettesíthető. Mindkét szer csak este adandó, idősekben a kezdődózis a táblázatban megjelölt fele legyen.
Ajánlás5
Az opioidokat szedő betegnek rendszeres székletlazító és bélmozgató gyógyszer adása szükséges. (2A)
Az opioid felírásakor a beteget és gondozó hozzátartozóját tájékoztatni kell a lehetséges mellékhatásokról, kiemelten a székrekedésről.
Lásd 8. táblázat
8. táblázat: A székrekedés okai és kezelése [3]
| Ok | Megjelenés | Választandó kezelés |
| 1. Csökkent motilitás inaktivitás, depresszió, csökkent táplálékfelvétel | kemény széklet | stimuláns szerek (szenna, phenolphtalein, bisacodyl, nátrium picosulphat), rostok |
| 2. Gyógyszerek opiátok, vasterápia, NSAID-ok anticholinerg szerek | ||
| 3. Csökkent víztartalom csökkent folyadékbevitel, hányás, láz, polyuria, vízhajtók | száraz széklet | bő folyadék + ozmotikus szerek (laktulóz, macrogol) |
| 4. Renyhe székelési reflex gyengeség, tartós fekvés, gerincvelő-sérülés | telt ampulla | kiürítés + stimuláns szerek (glycerines kúp, pezsgő kúp) |
| 5. Impactatio | túlfolyásos széklet, tapintható sigma | kiürítés (akár rendszeresen is) |
| 6. Bélobstrukció | általában meteorizmus, gyakran üres ampulla |
Ajánlás6
Bélelzáródás gyanúja esetén a beteg általános állapota és életkilátásai alapján kell dönteni az ellátási tervről. (2A) [3, 33-34]
- Műtéti megoldás, amennyiben a beteg általános állapota és életkilátásai jók.
- Konzervatív kezelés, amennyiben a beteg általános állapota gyenge (ECOG4). Ennek keretében a hányinger, hányás csökkentésére széles spektrumú antiemeticum adására lehet szükség (pl. levomepromazin).
- Részleges bélelzáródás esetén a passzázs fenntartása érdekében kombinált, több támadáspontú kezelés szükséges.
Ajánlás7
Dyspnoe esetén törekedni kell a dyspnoe okának felderítésére, amennyiben reverzibilis, annak maximális kezelésére. (2A) [3, 35-41]
- Az opioidok megfelelő körültekintéssel biztonságosan alkalmazhatók a nehézlégzés csökkentésére.
- Kis dózisú opioid (morphine) opioid-naív betegnek is adható dyspnoe enyhítésére.
Ajánlás8
A zavartság reverzibilis okait keresni és kezelni kell. (2A) [3, 41-43]
- Hypoaktív delírium felismerése és kezelése szükséges.
- A terminális delírium a klinikai kép és a beteg általános állapota alapján kezelendő.
- A zavartság lényegéről a beteg és a hozzátartozó tájékoztatása, valamint pszichés támogatásuk szükséges.
Ajánlás9
Haldokló beteg masszív vérzésekor a beteget szedálni kell. (2A) [3]
A beteg és a hozzátartozó tájékoztatása szükséges a fenyegető vérzés lehetőségéről, annak esetleges fatális kimeneteléről.
Ajánlás10
A terápiarezisztens hányás, aluszékonyság, zavartság esetén szérum kalciumszint meghatározása szükséges. (2A) [44-48]
Ajánlás11
Az epilepsziás görcsök kezelését a roham etiológiájának megfelelően kell megválasztani. (2A)
Agyi áttétes betegeknél lezajlott convulziót követően indítunk antiepileptikus kezelést. [49]
Ajánlás12
A végső órákban a gyógyszerelést redukálni kell, és csak az úgynevezett"utolsó négy" szer adását nem szabad felfüggeszteni. (2B) [3, 50]
Az utolsó négy gyógyszer:
- A fájdalomcsillapítást mindvégig folytatni kell, míg a beteg él.
- Agitáció esetén midazolam adandó.
- Hányinger-hányás csökkentésére haloperidol vagy levomepromazin adandó.
- A hörgi secretio csökkentésére hioszcin-butilbromid vagy atropin adandó.
Ajánlás13
Amennyiben nem krízishelyzetről van szó, a palliatív szedáció bevezetése a páciens által már korábban kinyilvánított előzetes rendelkezés szerint történjen. (2A) [3, 50-53]
Palliatív szakellátási ajánlások
Ajánlás14
Az ápoló első feladata a beteg felvételekor környezettanulmány készítése, igényei, szükségletei és a pszichoszociális problémák felmérése, meghatározása. (2A) [54-55]
Ennek ismeretében intézményi és/vagy személyes gondoskodást nyújtó ellátás, tanácsadói szolgálat, gyógyászati segédeszköz-ellátó bevonása.
Ajánlás15
A beteg korlátozottsága, diszfunkciója esetén az igények és szükségletek alapján kell biztosítani a testi higiénét (fürdetés, hajápolás, -mosás, borotválás, körömápolás, bőrápolás, száj- és fogápolás), a magasabb rendű szükségleteket, valamint az önellátás javítását. (2A) [54-55]
Ajánlás16
A hospice-palliatív ellátásban a következő szakápolási feladatokat kell biztosítani a beteg és a hozzátartozó számára: (2A) [3, 54-55]
- Szondán át történő tápláláshoz és folyadékfelvételhez kapcsolódó szakápolási tevékenységek végzése és megtanítása.
- A trachealis kanül tisztítása, betét cseréje, a tevékenység tanítása.
- Állandó katéter cseréjéhez vagy rendszeres katéterezéshez, hólyagöblítéshez kapcsolódó szakápolási feladatok, női beteg katéterezése, beöntés adása.
- Infúziós folyadékpótlás, infúziós pumpa alkalmazása, parenteralis gyógyszerbeadáshoz kapcsolódó szakápolási feladatok - egyedi megbízás alapján.
- Subcutan vagy intramuscularis injekció beadása, vérvétel.
- Stomaterápia és drének kezelésének szakápolási feladatai.
- Felfekvések, fekélyek, tumoros sebek, sipolyok ellátása, kötözése, felfekvés prevenciója.
- Műtéti területek, nyitott és zárt sebek ellátása.
- Szakmaspecifikus szájápolási tevékenységek.
- Betegség következményeként átmenetileg vagy véglegesen kiesett vagy csökkent funkciók helyreállításához, fejlesztéséhez vagy pótlásához kapcsolódó szakápolási feladatok.
- Tartós fájdalomcsillapítás szakápolói feladata körébe tartozó eljárások: erős opiátterápiában részesülő betegek rendszeres ellenőrzése, subcutan infúziós pumpa és epiduralis kanül ellátásához kapcsolódó szakápolási feladatok.
- Halottellátás.
Lásd 9. táblázat
9. táblázat: Az előrehaladott állapotú beteg tüneti ellátásának ápolói vonatkozásai (saját fejlesztés) [54, 55]
| Tünet | Ápolási ajánlás | Tevékenységi kör | A team tagjai |
| FÁJDALOM | Fájdalomfelmérő lap alkalmazása. (Javasolt figyelembe venni az otthoni hospice- ellátásban alkalmazott fájdalomfelmérő lapot. [79]) | önálló | orvos, ápoló, gyógytornász, pszichológus |
| Napi szintű fájdalomfelmérés. | önálló | ||
| Fájdalomfelmérő skála alkalmazása. | önálló | ||
| Nem gyógyszeres fájdalomcsillapítási módszerek (kényelmi eszközök, fizioterápiák alkalmazása, pozicionálási technikák). | önálló | ||
| Gyógyszeres fájdalomcsillapítás. | függő | ||
| Nem gyógyszeres fájdalomcsillapítási módszerek. (érzelmi támogatás, fizikai módszerek - simogatás, masszázs, ringató, vibráció, hideg-, meleg terápia, légzéstechnika, kognitív módszerek (pl. zene, rádió), spirituális módszerek (pl. ima). | önálló, függő | ||
| Subcutan infúziós pumpa és epiduralis kanül ellátásához kapcsolódó szakápolási feladatok, gyógyszerelés ellenőrzése. | önálló, függő | ||
| BŐRT INFILTRÁLÓ TUMOROS SEBEK | Sebfertőtlenítés. | önálló, függő | orvos, ápoló |
| Sz.e. sebleoltás. | függő | ||
| Sebkötözés (modern intelligens kötszerek alkalmazása). | önálló, függő, együttműködő |
| Tünet | Ápolási ajánlás | Tevékenységi kör | A team tagjai |
| DECUBITUS | Prevenció (mobilizálás, kényelmi eszközök, bőrvédelem, táplálás, folyadékpótlás). | önálló | orvos, ápoló, gyógytornász, dietetikus |
| Seb felmérése (stádium, mélység, kiterjedés, váladékozás). | önálló | ||
| Sebfertőtlenítés. | önálló, függő | ||
| Sebkötözés (modern intelligens kötszerek alkalmazása). | önálló, függő, együttműködő | ||
| STOMA, FISTULA | Szervrendszerhez kapcsolódó stoma, fistula ellátásának specifikuma. | önálló, függő, együttműködő | orvos, ápoló, stomaterápiás szakember |
| ÉTVÁGYTALANSÁG, ALULTÁPLÁLTSÁG | Étvágyjavítók adása (tápszerek, gyógyszerek). Malnutríció felmérése. | önálló, függő | orvos, ápoló, dietetikus |
| - A beteg maradjon távol a "konyhától", mert gyakori, hogy már az ételek illatától is jóllakik! - Inkább többször egyen, keveset, mint egyszerre sokat! - Az étkezésnek számos kulturális, illetve Szociális aspektusa is van (felöltözve, terített asztal mellett, nyugodt környezetben jobban esik az étel). - Kisebb tányérra, egyszerre keveset szedjünk, így megmaradhat az a jóleső érzés, hogy "az egész elfogyott"! - Az étkezések időpontját célszerű a beteg éhségéhez igazítanunk. | önálló | ||
| HÁNYINGER, HÁNYÁS | - A szájon át történő táplálék- és folyadékbevitelt ne erőltessük! Ha azonban a hányások nem nagy mennyiségűek és nem túl gyakoriak, apró kortyokban fogyasztott folyadék (leginkább hideg víz) megengedett, és sok esetben a hányások ellenére kielégítő orális folyadékbevitel biztosítható. Ha a betegnek az étel jól esik, nincs akadálya annak sem, hogy apró falatkákban táplálékot vegyen magához. Nagy mennyiségű vagy igen gyakori hányások esetén célszerű átmenetileg leállítani az orális táplálék- és folyadékbevitelt, és átmenetileg parenterális hidrálást alkalmazni, amíg a hányást elfogadhatóan sikerül csillapítanunk. - Gyógyszeres terápia. | önálló, függő, együttműködő | orvos, ápoló |
| Tünet | Ápolási ajánlás | Tevékenységi kör | A team tagjai |
| SZÉKREKEDÉS | A beteg gyógytornász által irányított általános mobilizációja, kötőszöveti és reflexmasszázs alkalmazása jótékonyan kiegészítheti a székrekedés tünetének kezelését. | önálló, függő | orvos, ápoló, gyógytornász, dietetikus |
| Megfelelő folyadék- és rostbevitel (gyümölcsök, kávé, szörpök, zöldségfélék, gabona- és magőrlemények, illetve rostpótlásra speciális rostkivonatok, -keverékek), valamint a mozgás lehetőség szerinti fokozása, segédeszközök alkalmazása. | önálló | ||
| Szükség esetén beöntés, manuális technika alkalmazása | függő | ||
| Gyógyszeres terápia. | függő | ||
| VISZKETÉS | - Kerülni kell a bőrsérüléseket (alkoholos készítmények, durva ruházat, gyakori forró fürdő, szappanok gyakran okoznak bőrsérüléseket, ezeket ajánlatos kerülni és előtérbe kell helyezni az olajos, hidratáló bedörzsölést). Az izzadási folyamatokat kerülni kell, esetleg orvosi utasításra gyógyszeres kezelés alkalmazandó. | önálló, függő | orvos, ápoló |
| SZÁJSZÁRAZSÁG | - Italok gyakori, kortyonkénti fogyasztása. - Citromos jégkocka szopogatása. - Nedvesítsük a beteg száját minél gyakrabban vízzel, jégkockával, nedves pálcikával, vizes gézlappal, vagy magas nedvességtartalmú gyümölcsökkel! - Vízpermet, inhalálás, akár a szoba légterének párásítása. - Ajkakat vazelinnel vagy zsíros ajakkrémmel célszerű bekenni. - Fekélyek, gyulladások esetében a száj megtisztítása, öblögetése hígított sós vízzel, fertőtlenítő, illetve antibiotikus szájöblögető oldatokkal étkezés után és lefekvés előtt. - Kerüljük a túl meleg, hideg vagy csípős élelmiszereket! - Az ízérzés zavara esetében ajánlatosak a vitamindús ételek. Fogyasszon a beteg sok gyümölcsöt, zöldséget, használjon erősebb fűszereket, több cukrot, esetleg kevés ecetet, citromot! Fogyasszon könnyebben emészthető ételeket (halat, tejterméket)! Ételeit hidegen, langyosan fogyassza, és igyon több folyadékot! | önálló, függő | orvos, ápoló |
| ZAVARTSÁG, NYUGTALANSÁG | Verbális megnyugtatás. Pszichés támogatás. Relaxációs technikák. Gyógyszeres terápia. | önálló, függő | orvos, ápoló, pszichológus |
| Tünet | Ápolási ajánlás | Tevékenységi kör | A team tagjai |
| NEHÉZLÉGZÉS | Verbális megnyugtatás. Kényelmi eszközök, pozicionálás. Légzési technikák megtanítása. Oxigénterápia. Gyógyszeres kezelés. | önálló, függő | orvos, ápoló, gyógytornász |
Forrás: saját fejlesztés
Ajánlás17
A palliatív ellátásban biztosítani kell a fizioterápiás, ellátás lehetőségét (gyógytorna, mobilizálás), melynek célja javítani a beteg szomatikus funkcióit, önellátását, csökkenteni kiszolgáltatottságát és segíteni az állapotához való alkalmazkodását. (2A) [56]
Ajánlás18
Minden palliatív ellátást igénylő betegnél szükséges a táplálkozási anamnézis felvétele és táplálási terv elkészítése, szükség esetén dietetikus bevonásával. (2A) [57]
Pszichoszociális ajánlások
Ajánlás19
A pszichoszociális támogatás során mentálhigiénés szakemberek bevonásával biztosítani kell az előrehaladott állapotú beteg és családtagjai számára a következőket. (2A)
- Kommunikáció fejlesztése a családtagok között, családi kapcsolatok javítása.
- Pszichoszociális életminőség javítása.
- Aktivitás fenntartása.
- Negatív érzelmek normálisként való elfogadása és mérséklése.
- Életmérleg készítése.
Ajánlás20
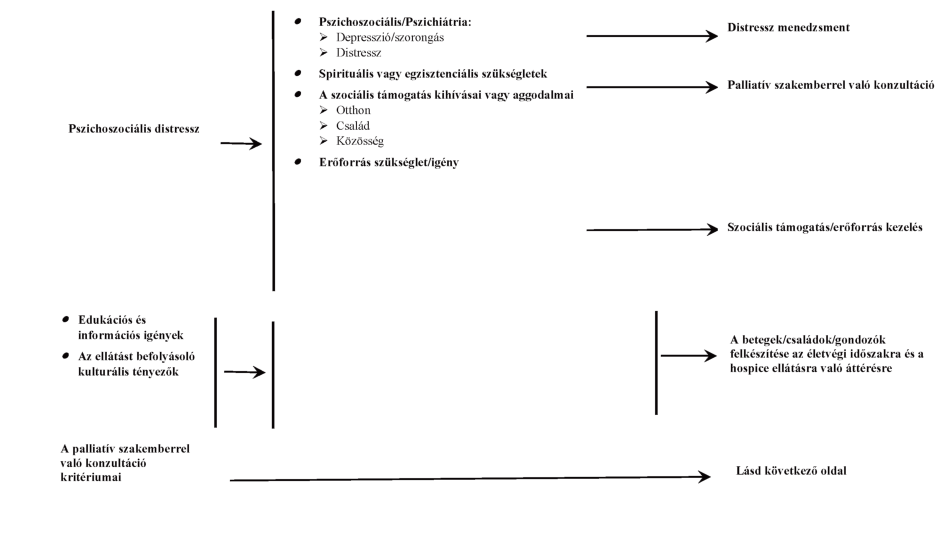
A pszichoszociális státus szűrése, különös tekintettel arra, hogy a distressz szintjének mérése és monitorozása kerüljön be a pulzus, légzés, hőmérséklet, vérnyomás és fájdalom mérése mellé a hospice-betegek első vizsgálatába és az utánkövetéses vizsgálatokba is. (2A) [2, 61-62]
Lásd 10. táblázat
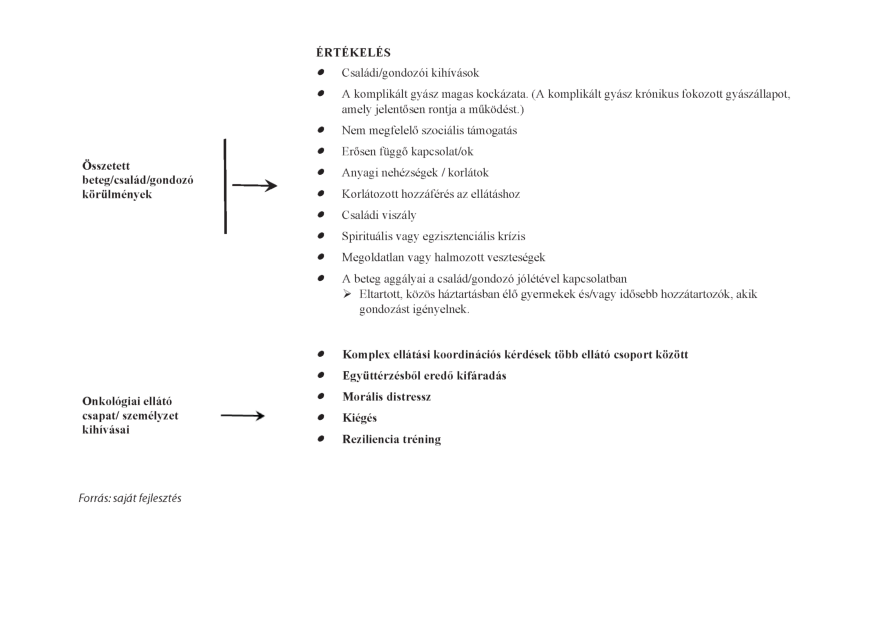
10. táblázat: A hospice-palliatív ellátás pszichoszociális vonatkozásai (saját fejlesztés) [6, 58-59, 60]
| Tünet | Pszichoszociális ajánlás | Kompetencia | A team tagjai |
| Tünetmentesség (minden betegnél elvégzendő) | szűrés | kérdőív, javasolt: distresszhőmérő, problémalista | koordinátor, ápoló, orvos, pszichoszociális szakember |
| monitorozás | önálló | összes teamtag, aki a beteggel és családjával foglalkozik | |
| korábbi pszichológiai, pszichiátriai anamnézis, pszichoszociális rizikófaktorok szűrése | önálló | koordinátor, ápolók, orvos, pszichoszociális szakember |
| Tünet | Pszichoszociális ajánlás | Kompetencia | A team tagjai |
| Distressz | felismerés, teamen belüli informálás, dokumentálás | önálló | összes teamtag, aki a beteggel és családjával foglalkozik |
| verbális megnyugtatás, támogató kommunikáció | önálló, függő | orvos, szakellátók, szociális munkás, önkéntes | |
| rizikófaktorok monitorozása, pszichés vezetés | önálló | pszichoszociális szakember, orvos | |
| folyamatos monitorozás, teamen belüli informálás, dokumentáció | önálló | összes teamtag, aki a beteggel és családjával foglalkozik | |
| Enyhe pszichés tünetek, pl. szorongás, depresszív tünetek, alkalmazkodási zavarok | felismerés, teamen belüli informálás, dokumentálás | önálló | összes teamtag, aki a beteggel és családjával foglalkozik |
| támogató kommunikáció, általános érzelmi támogatás | önálló, függő | szakellátás, önkéntes | |
| rizikófaktorok monitorozása, általános érzelmi támogatás, hatékony tájékoztatás, szakemberhez irányítás | önálló | orvos | |
| rizikófaktorok monitorozása, pszichés vezetés, kezelés | önálló | pszichoszociális szakember | |
| folyamatos monitorozás, teamen belüli informálás, dokumentáció | önálló | összes teamtag, aki a beteggel és családjával foglalkozik | |
| Közepes, súlyos pszichés tünetek, pl. szorongás, depresszív tünetek, alkalmazkodási zavarok | felismerés, teamen belüli informálás, dokumentálás | önálló | összes teamtag, aki a beteggel és családjával foglalkozik |
| támogató kommunikáció, általános érzelmi támogatás | önálló, függő | szakellátás, önkéntes | |
| rizikófaktorok monitorozása, általános érzelmi támogatás, hatékony tájékoztatás, szakemberhez irányítás, gyógyszeres terápia | önálló függő | orvos | |
| rizikófaktorok monitorozása, pszichés vezetés, kezelés, gyógyszeres terápia | önálló | pszichoszociális szakember, pszichiáter! | |
| folyamatos monitorozás, teamen belüli informálás, dokumentáció | önálló | összes teamtag, aki a beteggel és családjával foglalkozik |
| Tünet | Pszichoszociális ajánlás | Kompetencia | A team tagjai |
| Gyász | felismerés, teamen belüli informálás, dokumentálás, támogató kommunikáció, általános érzelmi támogatás, kapcsolat lezárása | önálló | összes teamtag, aki a beteg családjával foglalkozik |
| Normális gyász | gyásztámogatás | önálló | gyásztanácsadó, pszichoszociális szakember |
| Komplikált gyász | pszichés vezetés, kezelés, gyógyszeres terápia | önálló | pszichoszociális szakember, pszichiáter |
Forrás: saját fejlesztés
Ajánlás21
A munkahelynek biztosítania kell a palliatív ellátásban dolgozó személyzet számára a fizikai és pszichés regenerálódás lehetőségét, a képzést, továbbképzést (pl. esetmegbeszélő csoport, Bálint-csoport, kommunikációs tréning, kiégés elleni tréning, egyéni konzultáció) és a szupervíziót. (2A) [6-9, 63-67]
Ajánlás22
Az onkológusoknak integrálniuk kell a palliatív ellátást az általános onkológiai ellátásba. Az életminőség- és a túlélés javítása érdekében fontolóra kell venni a korai konzultációt/együttműködést a palliatív ellátással foglalkozó szakemberrel/hospice-palliatív teammel. (2A) [59, 68, 6]
Ellátási folyamat algoritmusa (ábrák)
3. ábra A hospice-ellátásba való bekerülés folyamata
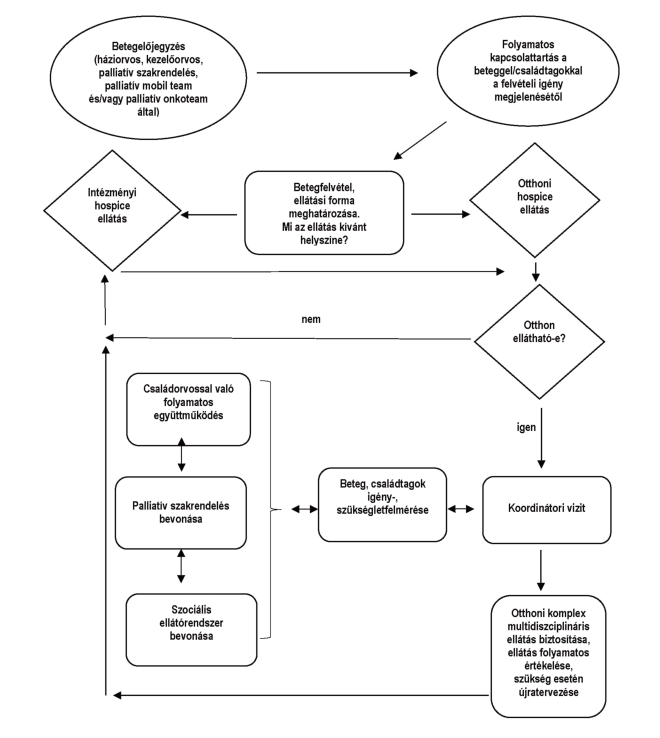
Forrás: saját fejlesztés
4. ábra A pszichoszociális ellátás folyamata
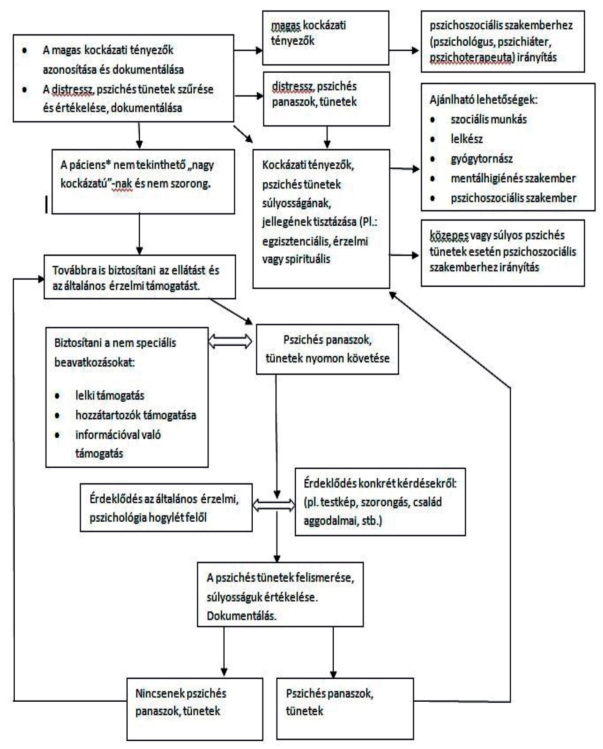
Forrás: saját fejlesztés
5. ábra A pszichoszociális státusz értékelésének folyamata a palliatív team által [59]

VII. JAVASLATOK AZ AJÁNLÁSOK ALKALMAZÁSÁHOZ
1. Az alkalmazás feltételei a hazai gyakorlatban
A palliatív-hospice-ellátás dinamikusan fejlődő, innovatív és prioritást élvező komplex ellátási forma, mely az előrehaladott állapotú daganatos betegek komplex ellátásával foglalkozik multidiszciplináris ellátás keretében. Érintett beteg kb. 12 ezer fő/év, aki hospice-palliatív ellátásban részesül. Az egészségügyi és szociális ellátórendszer minden ellátási szintjén alkalmazni és integrálni szükséges.
1.1. Ellátók kompetenciája (pl. licence, akkreditáció stb.), kapacitása
A hospice és palliatív ellátás minden ellátási formájában szükségszerű a kompetens, elméleti és gyakorlati szempontból jól képzett multidiszciplináris team jelenléte. Palliatív orvosi háttérrel, szakképzett ápolók, dietetikusok, gyógytornászok, mentálhigienes szakemberek, egyházi személyek, önkéntesek, fizioterapeuták, szociális munkások tudnak komplex, szükségletalapú ellátást biztosítani.
1.2. Speciális tárgyi feltételek, szervezési kérdések (gátló és elősegítő tényezők és azok megoldása) Speciális tárgyi feltétele nincs.
1.3. Az ellátottak egészségügyi tájékozottsága, szociális és kulturális körülményei, egyéni elvárásai
A betegnek és családjának - az állapota orvosi szempontból történő informálásán túl - tisztában kell lennie a betegség és az azzal járó testi-lelki állapot sajátosságaival, személyes igényeivel, kulturális és értékpreferenciáival egyaránt.
Az optimális ellátás megtervezése érdekében az ellátónak tájékozódnia kell a beteg szociokulturális hátteréről, esetlegesen vallásgyakorlási, étkezési és egyéb szokásairól, kapcsolattartási igényéről, amelyek jelentősen befolyásolhatják azt, hol és hogyan lehet a beteget a legmegfelelőbben ellátni. A beteggel és családjával való kommunikáció/szakmai konzultáció kiterjed azokra a tudnivalókra, amely a beteg állapotának lehetőség szerinti legjobb fenntartásához szükségesek, így az életmód- és étkezési tanácsadásra.
1.4. Egyéb feltételek
A palliatív-hospice-ellátás témaköre és az azzal kapcsolatos ismeretanyag átadása fontos lenne, hogy megjelenjen minden képzési szinten és szakterületen (orvostudományi, egészségtudományi, társadalomtudományi).
2. Alkalmazást segítő dokumentumok listája
2.1. Betegtájékoztató, oktatási anyagok
1. melléklet: Előrehaladott állapotú, elsősorban végstádiumú daganatos betegek hospice/palliatív ellátási formákba való bekerülésének rendje
2. melléklet: A betegfelvétel rendje
3. melléklet: Ellátási formák területi lefedettsége - ellátás kereső
4. melléklet. Tájékoztató a Magyarországon működő hospice-ellátókról
2.2. Tevékenységsorozat elvégzésekor használt ellenőrző kérdőívek, adatlapok
5. melléklet: Karnofsky-skála
2.3. Táblázatok
1. táblázat: A fájdalomcsillapítás alapgyógyszerei
2. táblázat: Nem ópioid analgetikumok
3. táblázat: Gyenge ópioidok
4. táblázat: Erős ópioidok
5. táblázat: Az erős ópioidok mellékhatásai
6. táblázat: Fontosabb adjuváns szerek
7. táblázat: A hányás okspecifikus csillapítása
8. táblázat: A székrekedés okai és kezelése
9. táblázat: Az előrehaladott állapotú beteg tüneti ellátásának ápolói vonatkozásai
10. táblázat: A hospice-palliatív ellátás pszichoszociális vonatkozásai
11. táblázat: Az irányelv speciális céljai és indikátoraik
2.4. Ábrák, algoritmusok
1. ábra: A palliatív ellátás áttekintése az NCCN Guidelines 2021 alapján
2. ábra: Fájdalomcsillapítás a WHO ajánlás alapján
3. ábra A hospice-ellátásba való bekerülés folyamata
4. ábra: A pszichoszociális ellátás folyamata
5. ábra: A pszichoszociális státusz értékelésének folyamata a palliatív team által
2.5. Egyéb dokumentum
Nincsenek.
3. A gyakorlati alkalmazás mutatói, audit kritériumok
Ajánlás18-ra vonatkozóan: A vizsgált időszakban hány esetben történt palliatív ellátást igénylő betegnél táplálkozási anamnézis felvétele, dietetikus bevonása?
Ajánlás4-re vonatkozóan: A vizsgált időszakban hányáscsillapítás során hány esetben történt antiemetikum adása?
Ajánlás5-re vonatkozóan: A vizsgált időszakban opioidot használt betegeknél hány esetben történt székletlazító és bélmozgató adása?
Általános célok:
- A minőség javítása és a különbségek csökkentése az új és a meglévő programokban.
- Az ellátás folytonosságának megteremtése a különböző helyzetekben és környezetekben.
- Együttműködés elősegítése a különféle palliatív ellátási programokban, helyi hospice-okban és más egészségügyi területeken.
- Kórházi palliatív ellátási programok létrehozásának és folyamatos fejlesztésének elősegítése.
- A palliatív ellátás legfontosabb elemeinek egyöntetűen elfogadott meghatározásai, amelyek biztosítják az ellátás minőségét, következetességét és megbízhatóságát.
- Teljesítményértékelő és minőségjavító kezdeményezések támogatása. [1]
Speciális célok:
Az egészségügyi szakmai irányelv speciális céljai az alábbi ajánlások és indikátorok mentén fogalmazódtak meg.
| Célok | Indikátorok |
| Minden palliatív ellátást igénylő beteg megfelelő palliatív gondozásban részesülhessen. | Daganatos betegek esetében: IV-es stádiumú onkológiai betegek, Karnofsky-index/összes daganatos beteg, az Országos Rákregiszter alapján. Egyéb súlyos, krónikus betegségek (pl. COPD, Parkinson-kór, krónikus szívelégtelenség, SM) regiszterei alapján, évente. |
| A palliatív ellátás multidiszciplináris: szomatikus, pszichés, spirituális, szociális ellátási formája valósuljon meg. | NEAK-, MHPE-jelentés alapján évente: NEAK-jelentés alapján (8 tevékenységi kód), pl. ápolás/ összes ellátás. |
| Az ellátás célja a betegek életminőségének javítása. | Hospice-ellátási dokumentáció alapján, pl. fájdalomlap, ápolási lap. Későbbiekben mérlegelni kell egy életminőség- kérdőív egységes, országos bevezetését. Hospice-ellátó adata/országos átlag, fél évente. |
| A palliatív ellátásban dolgozó team tagjainak speciális hospice-képzésben kell részt venniük. | Az ellátó dolgozóinak hány százaléka rendelkezik speciális hospice-képzettséggel: hospice-tanfolyamot végzettek/ összes dolgozó, NEAK szerződések szerződéskötéskor, MHPE-jelentés évente. |
| A palliatív szemlélet az alapellátásban is érvényesüljön! | Hospice- és/vagy palliatív ellátási továbbképzést végzett, alapellátásban dolgozó szakember (orvosok, egészségügyi szakdolgozók) / az összes, alapellátásban részt vevő egészségügyi dolgozó; évente, SZAFTEX, OFTEX-nyilvántartás alapján. |
| A társadalom szolidaritása is érvényesüljön a súlyos betegekkel kapcsolatban! | Hospice-ban dolgozó képzett önkéntesek száma, hospice társadalmi rendezvények száma, évente - MHPE jelentés+ honlap. |
VIII. IRÁNYELV FELÜLVIZSGÁLATÁNAK TERVE
Az egészségügyi szakmai irányelv tervezett felülvizsgálata az érvényesség lejárta (3 év) előtt fél évvel kezdődik el. Az egészségügyi szakmai irányelv felülvizsgálatáért az Egészségügyi Szakmai Kollégium Hospice-palliatív ellátás Tagozata felelős. A tagozat elnöke kijelöli a felülvizsgálatért felelős személyt/személyeket. Soron kívüli felülvizsgálatra kerül sor, ha az ajánlások alátámasztását biztosító bizonyítékokban vagy a hazai ellátórendszerben változás következik be.
IX. IRODALOM
[1.] White paper on standards and norms for hospice and palliative care in Europe - part 1, 2. Recommendations from the European Association for Palliative Care. European Journal of Palliative Care 2009. 16 (6): 278-289; 2010. 17(1): 22-34.
http://www.eapcnet.eu/Themes/Organisation/EAPCStandardsNorms/tabid/735/Default.aspx
http://www.eapcnet.eu/LinkClick.aspx?fileticket=f63pXXzVNEY%3d&tabid=735
Fordítása: Fehér Könyv az európai hospice és palliatív ellátás standardjairól és normáiról. Az Európai Palliatív Szövetség ajánlásai. 1-2. rész. Kharón, 14 (3): 1-28; és Kharón, 14 (3): 29-54. 2010
https://www.kharon.hu/docu/2010-3_lukas-feher-1.pdf, https://www.kharon.hu/docu/2010-3_lukas-feher-2.pdf
[2.] Az Európai Tanács (Rec 2003) ajánlása a hospice-ellátás szervezéséről. Kiadta: Magyar Hospice-Palliatív Egyesület, 2004.
[3.] NCCN Clinical Practice Guideline in Oncology (NCCN Guidelines), Palliative Care, Version 2.2021. https://www.nccn.org/professionals/physician_gls/pdf/palliative.pdf
[4.] Összefoglalás a 2019. évi hospice betegellátásról. http://www.hospice.hu/hospice-jelentesek/
[5.] 6. és 7. melléklet az 54/2015. (XI. 24.) EMMI rendelethez. Magyar Közlöny, 2015. 181.sz. 22706-22710., 22715.o 1/2012. (V.31.) ld. még: EMMI rendelet az új szakmai minimumfeltételekről. Magyar Közlöny 2012. 64. sz. (10.130 - 10.539 o.), ezen belül a hospice: 10.342 - 10.345 o.
[6.] Clinical Practice Guidelines for Quality Palliative Care. 4th edition. National Consensus Project for Palliative Care, USA, 2018 https://www.nationalcoalitionhpc.org/wp-content/uploads/2020/07/NCHPC-NCPGuidelines_4thED_web_FINAL.pdf
[7.] 937/2013 (V.28.) EMMI Rendelet az emberi erőforrások minisztere ágazatába tartozó szakképesítések szakmai és vizsgakövetelményeiről - ezen belül: klinikai szakápoló, hospice szakápoló
[8.] 22/2012 (IX.14.) EMMI Rendelet a szakorvosok, szakfogorvosok, szakgyógyszerészek és szakpszichológusok egészségügyi szakirányú szakmai továbbképzéséről - Rezidens törzsképzési rendelet, ezen belül: fájdalomcsillapítással és palliatív ellátással kapcsolatos kötelező továbbképzés
[9.] 23/2012. (IX. 14.) EMMI rendelet a szakorvosok, szakfogorvosok, szakgyógyszerészek és szakpszichológusok egészségügyi szakirányú szakmai továbbképzéséről - Licence rendelet -ezen belül: Palliatív licence
[10.] 1997. évi CLIV. Törvény az egészségügyről
[11.] WHO Steering Group for the Medical Management of Cancer Pain: WHO guidelines for the pharmacological and radiotherapeutic management of cancer pain in adults and adolescents. Geneva: World Health Organization. 2018. https://www.who.int/publications/i/item/who-guidelines-for-the-pharmacological-and-radiotherapeutic-management-of-cancer-pain-in-adults-and-adolescents
[12.] Fallon M, Giusti R, F. Aielli F et al. on behalf of the ESMO Guidelines Committee: Management of cancer pain in adult patients: ESMO Clinical Practice Guidelines. Annals of Oncology 29 (Supplement 4): iv166-iv191, 2018. doi:10.1093/annonc/mdy152
[13.] Magee DJ, Jhanji S, Poulogiannis G, Farquhar-Smith P, Brown MRD.: Nonsteroidal anti-inflammatory drugs and pain in cancer patients: a systematic review and reappraisal of the evidence. Br J Anaesth. 2019; 123(2): e412-e423. doi: 10.1016/j.bja.2019.02.028
[14.] Palliative Care Research Collaborative pain guidelines: Opioid switching to improve analgesia or reduce side effects. A systematic review. Palliative Medicine. 2011; 25(5): 494-503. doi: 10.1177/0269216310384902
[15.] NCCN Clinical Practice Guideline in Oncology (NCCN Guidelines), Adult Cancer Pain, Version 2.2021. https://www.nccn.org/professionals/physician_gls/pdf/pain.pdf
[16.] Zanos P, Moaddel R, Morris PJ.: Ketamine and ketamine metabolite pharmacology: insights into therapeutic mechanisms. Pharmacol Rev. 2018; 70:621-660.https://doi.org/10.1124/pr.117.015198
[17.] Mercadante S.: Breakthrough pain in cancer patients: prevalence, mechanisms and treatment options. Curr Opin Anaesthesiol. 2015; 28(5):559-64. doi: 10.1097/ACO.0000000000000224.
[18.] Kumar A, Pottabathini R, Bhatnagar A, Garg S, Gupta V.: Pharmacological management of neuropathic pain: current trends and possible approaches, Arch Neurosci. 2017; 4(1):e28998. doi: 10.5812/archneurosci.28998.
[19.] Finnerup NB. et al.: Pharmacotherapy for neuropathic pain in adults: a systematic review and metaanalysis. Lancet Neurol. 2015; 14(2), 162-173.
[20.] Ozorio GA, Almeida MMFA, Faria SO, Cardenas TC, Waitzberg DL. Appetite Assessment of Hospitalized Cancer Patients in Brazil - A Validation Study.Clinics. 2019; 74:e1257 DOI: 10.6061/clinics/2019/e1257
[21.] Childs DS, Jatoi A: A hunger for hunger: A review of palliative therapies for cancer-associated anorexia. Ann Palliat Med 2019;8(1):50-58. doi:10.21037/apm.2018.05.08.
[22.] Kasvis P, Vigano ML, Vigano A: Health-related quality of life across cancer cachexia stages. Ann Palliat Med 2019;8(1):33-42. doi: 10.21037/apm.2018.08.04
[23.] Del Fabbro E: Combination therapy in cachexia. Ann Palliat Med 2019;8(1):59-66. doi: 10.21037/apm.2018.08.05
[24.] Dev R: Measuring cachexia-diagnostic criteria. Ann Palliat Med 2019;8(1):24-32. doi: 10.21037/apm.2018.08.07
[25.] Malik JS, Yennurajalingam S: Prokinetics and ghrelin for the management of cancer cachexia syndrome. Ann Palliat Med 2019;8(1):80-85. doi: 10.21037/apm.2018.11.01
[26.] Davis MP, Panikkar R: Sarcopenia associated with chemotherapy and targeted agents for cancer therapy. Ann Palliat Med 2019;8(1):86-101. doi: 10.21037/apm.2018.08.02
[27.] Simkó Cs: A daganatos betegséghez és kezeléshez társuló hányinger és hányás differenciáldiagnosztikája és korszerű kezelése. Magy Onkol 2017; 61:259-269.
[28.] NCCN Clinical Practice Guideline in Oncology (NCCN Guidelines), Antiemesis. Version 1.2021. https://www.nccn.org/professionals/physician_gls/pdf/antiemesis.pdf
[29.] Laugsand EA, Kaasa S, Klepstad P.: Management of opioid-induced nausea and vomiting in cancer patients: systematic review and evidence-based recommendations. Palliat Med 2011, 25(5): 442-453. doi: 10.1177/0269216311404273
[30.] Dietz I, Schmitz A, Lampey I, Schulz C.: Evidence for the use of levomepromazine for symptom control in the palliative care setting: a systematic review. BMC Palliative Care 2013, 12:2. doi:10.1186/1472-684X-12-2
[31.] Economos G, Lovell N, Johnston A, Higginson IJ.: What is the evidence for mirtazapine in treating cancer-related symptomatology? A systematic review. Supportive Care in Cancer https://doi.org/10.1007/s00520-019-05229-7. Published online: 19 Dec 2019.
[32.] Saudemont G, Prod'Homme C, Da Silva A et al.: The use of olanzapine as an antiemetic in palliative medicine: a systematic review of the literature. BMC Palliative Care 2020, 19:56. doi.org/10.1186/s12904-020-00559-4
[33.] Ripamonti C, Mercadante S.: Pathophysiology and management of malignant bowel obstruction. In: Oxford Textbook of Palliative Medicine, 4th ed, Hanks GW, Cherny NI, Christakis NA, et al (Eds), Oxford University Press, Oxford 2010. p.850.
[34.] Mercadante S: Palliative care of bowel obstruction in cancer patients. UpToDate. last updated: Jul 26, 2021. https://www.uptodate.com/contents/palliative-care-of-bowel-obstruction-in-cancer-patients hozzáférés:2021.09.22.
[35.] Myers J, Dudgeon D. Dyspnea. In: Yennurajalingam S, Bruera E. (ed.) Oxford American Handbook of Hospice and Palliative Medicine. Oxford University Press, New York, 2011; pp. 169-180.
[36.] Crombeen AM, Lilly EJ: Management of dyspnea in palliative care. Curr Oncol. 2020; 27(3)142-145.
[37.] Zylicz Z: Opioids for the treatment of breathlessness. Are all opioids equally efficacious? Palliat Med Pract 2018; 12, 3: 151-155
[38.] Simon ST, Higginson IJ, Booth S, Harding R, Weingärtner V, Bausewein C. Benzodiazepines for the relief of breathlessness in advanced malignant and non-malignant diseases in adults. Cochrane Database of Systematic Reviews 2016, Issue 10. Art. No.: CD007354. DOI: 10.1002/14651858.CD007354.pub3.
[39.] Rogers JB, Modi P, Minteer JF: Dyspnea in Palliative Care. StatPearls. NCBI Bookshelf. A service of the National Library of Medicine, National Institutes of Health. Last Update: January 23, 2021. Hozzáférés: 2021.09.27. https://www.ncbi.nlm.nih.gov/books/NBK526122/
[40.] Hui D, Bohlke K, Bao T. et al.: Management of Dyspnea in Advanced Cancer: ASCO Guideline. ascopubs.org/journal/jco on February 22, 2021: https://doi.org/10.1200/JCO.20.03465
[41.] Hosie A, Davidson PM, Agar M. et al.: Delirium prevalence, incidence, and implications for screening in specialist palliative care inpatient settings: a systematic review. Palliative Medicine, 2013; 27(6):486-498.
[42.] Fang C, Chen H, Liu S. et al.: Prevalence, detection and treatment of delirium in terminal cancer inpatients: A prospective survey. Japanese Journal of Clinical Oncology, 2008; 38(1):56-63.
[43.] Maldonado JR: Acute brain failure. Critical Care Clinics, 2017; 33(3):461-519.
[44.] Beach SR, Gross AF, Hartney KE. et al.: Intravenous haloperidol: A systematic review of side effects and recommendations for clinical use. General Hospital Psychiatry, 2020; 67:42-50.
[45.] Moran J: Catastrophic events in terminal patients. Austin Health guideline. Document No: 13241 Version No: 1.1 Posted date: 3/11/2014 https://www.palliativedrugs.com/download/141217_catastrophic_event_31_10_14_2%5B1%5D.pdf
[46.] Goldner W: Cancer-Related Hypercalcemia. Journal of Oncology Practice,2016; 12(5): 426-432.
[47.] Zagzag J, Hu MI, Fisher SB. et al.: Hypercalcemia and Cancer: Differential Diagnosis and Treatment. Cancer Journal for Clinicians, 2018; 68:377-386.
[48.] Radvanyi I., Csikós Á: Malignitáshoz társuló hypercalcaemia korai felismerésének jelentősége. Orv. Hetil., 2013, 154, 1367-1373.
[49.] Grönheit W, Popkirov S, Wehner T, Schlegel U, WellmerJ: Practical Management of Epileptic Seizures and Status Epilepticus in Adult Palliative Care Patients. Front Neurol. 2018; 9: 595. doi: 10.3389/fneur.2018.00595
[50.] Connelly J, Weissman DE: Seizure Management in the Dying Patient. Fast facts and concepts #229 Palliative Care Network of Wisconsin. Updated in June 2018. https://www.mypcnow.org/fast-fact/seizure-management-in-the-dying-patient/
[51.] Cherny NI, Radbruch L et al: European Association for Palliative care (EAPC) recommended framework for the use of sedation in palliative care. Pal Med 2009; 23(7):581-93.
[52.] Twycross R: Reflections on palliative sedation. Palliat Care, 2019 Jan 27; 12:1178224218823511. doi: 10.1177/1178224218823511.
[53.] Campbell C. Artificial nutrition and hydration. National Council for Palliative Care /Association for Palliative Medicine. 2007 London. National Council for Hospice & Palliative Care Services.
[54.] Oláh A.: Az ápolástudomány tankönyve Medicina könyvkiadó Zrt..Budapest, 2012.
[55.] Ferrell BR, Paice JA: Oxford Textbook of Palliative Nursing. Oxford, 2019.
[56.] A terminális állapotú betegek nyirok ödéma kezelésének kompetenciájáról. Szakmai ajánlás, 2011/3.21
[57.] Guidance on Cancer Services. Improving Supportive and Palliative Care for Adults with Cancer. National Institute for Clinical Excellence, London, 2004.
[58.] Kegye A (szerk.): Pszichoszociális onkológia - Gyakorlati útmutató a teljes körű betegellátáshoz. Zafír Press; 2014.
[59.] NCCN Guidelines Palliative Care Version 2/2021. JNCCN, 19(7):780-788. 2021
[60.] Chochinov HM: Méltóságterápia. Utolsó szavak az utolsó napokra. Budapest: Oriold; 2014.
[61.] Bultz BD, Johansen C.: Screening for Distress, the 6 Vital sign: where are we, and where are we going? Psycho-Oncology V:20 569-571, 2011 http://onlinelibrary.wiley.com/doi/10.1002/pon.1986/full
[62.] Mailáth M, Laczkóné Majer R, Horváth Z, Szabó GS.: A pszichés morbiditások korai felismerése a pszichoonkológiai ellátás során. Magyar onkológia, 61, 276-283.2017. https://huon.hu/2017/61/3/0276/0276a.pdf
[63.] Kis ECs, Sz. Makó H (Szerk.): Gyász, krízis, trauma és a megküzdés lélektana, Pro Pannonia; 2015.
[64.] Sanderson C, Lobb EA, Mowll J et al: Signs of post-traumatic stress disorder in caregivers following an expected death: A qualitative study. PallMed 27(7) 625-631, 2013
[65.] NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines) Distress Management, Version 3.2019 National Comprehensive Cancer Network
[66.] Simkó Cs: Súlyos beteg a családban. Kharón, 8 (4) 13-31. 2004.
[67.] Puffett N, Perkins P: What influences palliative care nurses in their choice to engage in or decline clinical supervision? Int J Palliat Nurs, 23: 524-533, 2017
[68.] NCCN Clinical Practice Guidelines in Oncology Palliative Care Version I.2018, NCCN.org; https://oncolife.com.ua/doc/nccn/Palliative_Care.pdf
[69.] Benyó G, Lukács M, Busa C, Mangel L, Csikós Á: A magyarországi palliatív-hospice-ellátás helyzete, kihívásai, kitörési pontjai. Magyar Onkológia, 61, 292-299, 2017
[70.] Ferguson M, Capra S, Bauer J, Banks M. Development of a valid and reliable malnutrition screening tool for adult acute hospital patients. Nutrition 1999; 15(6), 458-464. 16.
[71.] Ferguson M, Bauer J, Gallagher B, Capra S, Christie DR, Mason BR. Validation of a malnutrition screening tool for patients receiving radiotherapy. Australas Radiol 1999; 43(3), 325-327.
[72.] Ottery F. Definition of standardized nutritional assessment and intervention pathways in oncology. Nutrition 1996; 12(1); S15-S19
[73.] KONDRUP J, ALLISON SP, ELIA M, VELLAS B, ESPEN PM: Guidelines for Nutrition Screening 2002 Clinical Nutrition (2003) 22(4): 415-421r 2003 doi:10.1016/S0261-5614(03)00098-0
[74.] 37/2004. (IV. 26.) ESzCsM rendelet. az étrend-kiegészítőkről
[75.] https://www.ogyei.gov.hu/kulonleegs_taplalkozasi_celu_elelmiszerek/
[76.] National Hospice & Palliative Care Organization COMMENTARY AND POSITION STATEMENT ON ARTIFICIAL NUTRITION AND HYDRATION (2010) http://www.nhpco.org/sites/default/files/public/ANH_Statement_ Commentary.pdf
[77.] Mayo Clinic Health System Home Health & Hospice (2016) Nutrition Therapy in Hospice Care
[78.] Csikós Á (szerk.): Palliatív ellátás. Budapest: Medicina; 2022.
[79.] Az otthoni szakápolási tevékenységről szóló 20/1996. (VII. 26.) NM rendelet
X. FEJLESZTÉS MÓDSZERE
1. Fejlesztőcsoport megalakulása, a fejlesztési folyamat és a feladatok dokumentálásának módja
Az egészségügyi szakmai irányelv kidolgozását az Egészségügyi Szakmai Kollégium Hospice-palliatív ellátás Tagozata kezdeményezte a témaválasztási javaslat dokumentum kitöltésével és továbbításával. Ezt követően az irányelvfejlesztő csoport kialakítása történt meg, valamint az összeférhetetlenségi és egyetértési nyilatkozatok kitöltése. Az egészségügyi szakmai irányelvfejlesztés a vizsgálati és terápiás eljárási rendek kidolgozásának, szerkesztésének, valamint az ezeket érintő szakmai egyeztetések lefolytatásának egységes szabályairól szóló 18/2013. (III. 5.) EMMI rendeletben foglaltak alapján történt. Az egészségügyi szakmai irányelv kialakítása a tagok egyéni munkáján és többszöri konzultáción keresztül valósult meg.
A fejlesztőcsoport az előző hospice- és palliatív irányelvek (legutóbbi változat:"Az Egészségügyi Minisztérium szakmai irányelve a terminális állapotú daganatos felnőtt és gyermek betegek hospice és palliatív ellátásáról") kidolgozásában részt vett munkacsoport tagjaiból áll.
A munkacsoport - a téma összetettségénél fogva - multidiszciplináris, amely a témában kiemelkedően jártas orvosokból, diplomás ápolókból, pszichoterapeutából, mentálhigiénés szakemberből, gyógytornászból, kulturális antropológusból áll.
2. Irodalomkeresés, szelekció
Keresési kulcsszavak: palliatív ellátás, hospice, életminőség, daganatos betegek, életvégi ellátás, terminális állapot, haldoklás, pszichoszociális támogatás, pszichoonkológia, szupervízió, holisztikus, individualizált, multidiszciplinaritás, gyász.
Az irodalomkeresés a fejlesztőcsoport tagjainak szakmájához kapcsolódóan történt (Medline, PubMed, saját gyűjtések stb.), mindenki a saját témájában, a saját kutatásaihoz kapcsolódóan keresett szakirodalmat.
Emellett: International Palliative Leadership program szakirodalma, nemzetközi kapcsolatok (pl. European Association for Palliative Care) anyagai.
3. Felhasznált bizonyítékok erősségének, hiányosságainak leírása (kritikus értékelés, "bizonyíték vagy ajánlás mátrix"), bizonyítékok szintjének meghatározási módja
A National Comprehensive Cancer Network (NCCN) Guidelines [3] alapján.
Világszerte tendencia, hogy számos, jól tervezett, randomizált, prospektív tanulmányban hasonlítsák össze a különböző kuratív és palliatív kezelési eljárások hatékonyságát, azonban a heterogén beteganyag (nagyon különböző daganatos és nem onkológiai populációk) és a különböző kezelési eljárások - gyakran empirikus alkalmazása miatt hiányoznak a morbiditás és lethalitás közvetlen betegségspecifikus mutatói. Egyértelmű vizsgálatok csak az életminőség és a kezelési költségek vonatkozásában fedezhetők fel. A megfelelő evidenciaszint hiányában a nemzetközi szakértői panelek (brit, amerikai, nemzetközi) tettek terápiás javaslatokat. Ezek figyelembevételével alakítottuk ki az ajánlásokat, tekintettel a hazánkban hozzáférhető gyógyszerek és gyógyító eljárások alkalmazásának szabályaira is.
A jelenlegi egészségügyi szakmai irányelv az aktuális nemzetközi irányelvek legjobb bizonyítékai alapján tesz javaslatot a daganatos felnőtt betegek teljes körű hospice és palliatív ellátására. A bizonyítékok szintjét és az ajánlások rangsorolását az egészségügyi szakmai irányelv elkészítése során leggyakrabban alkalmazott/figyelembe vett NCCN 2021 által javasolt rendszer szerint adjuk meg.
Ajánlások rangsorolása
Ajánlás besorolást nem alkalmaztunk, az ajánlások betartásának kötelezőségét a szóhasználattal fejeztük ki (kell és szükséges). A bizonyítékok szintjének megadásával utalunk a beavatkozás hasznosságára.
4. Ajánlások kialakításának módszere
Az ajánlásokat a munkacsoport tagjai - kisebb csoportokban dolgozva - a szakterületüknek megfelelően állították össze. A végső döntéseket a fejlesztőcsoport informális megegyezéssel hozta meg. Véleménykülönbségek nem voltak, kiegészítési javaslatok merült fel.
5. Véleményezés módszere
Az egészségügyi szakmai irányelv szakmai tartalmának összeállítását követően megküldésre került a véleményezésre kijelölt Egészségügyi Szakmai Kollégium Tagozatainak. A visszaérkező javaslatok beillesztésre kerültek az egészségügyi szakmai irányelv szövegébe, vagy azok alapján módosításra került a dokumentum, amennyiben az irányelvfejlesztők egyetértettek azok tartalmával. A beillesztésről, illetve módosításról szóló döntést a fejlesztők egyhangúan hozták meg.
6. Független szakértői véleményezés módszere
Nem került bevonásra.
XI. MELLÉKLET
1. Alkalmazást segítő dokumentumok
1.1. Betegtájékoztató, oktatási anyagok
1. melléklet: Előrehaladott állapotú, elsősorban végstádiumú daganatos betegek hospice/palliatív ellátási formákba való bekerülésének rendje
A hospice-palliatív ellátásba azok az előrehaladott állapotú, elsősorban daganatos betegek kerülhetnek ellátásba alapbetegségük és kínzó tüneteik alapján, akiknek a várható túlélési ideje előreláthatóan 6-12 hónap. Az ellátást kezdeményezheti a beteg, a beteg törvényes képviselője/hozzátartozója, családorvos, illetve szakorvos. A hospice-palliatív ellátás minden formája ingyenes a beteg számára.
Otthoni hospice-ellátás igénybevételének folyamata
Az otthoni hospice-ellátás igénybevétele esetén nem szükséges a beteg szakorvosának a javaslattétele. Elegendő a beteg családorvosának elrendelése is. Az első elrendelés első 50 vizitnapra szól, amely igény és szükséglet esetén kétszer hosszabbítható.
Az elrendeléstől számított 48 órán belül az otthoni hospice szolgáltató hospice-szakápoló és koordinátor munkatársa felveszi a kapcsolatot a családdal, a beteggel. Kitölti a szükséges felvételi nyomtatványokat (megállapodás, hospice-elrendelő lap), felveszi az ápolási anamnézist, tervet és célokat határoz meg. Különböző skálák (fájdalomfelmérő lap, ECOG, Karnofsky, ápolási kategória, ESAS) alkalmazásával felméri a kínzó tüneteket. A szükséglet és igény figyelembevételével kirendeli a szükséges teamtagokat (palliatív orvos, dietetikus, gyógytornász, fizioterapeuta, mentálhigiénés szakember, szociális munkás, képzett önkéntesek), akik szakértően gondozzák a beteget, valamint tanácsadással, szakértelemmel, edukációval segítik a családot. Az otthoni hospice-ellátás a területi közösségi és szociális ellátásba integráltan működik. Az otthoni hospice-ellátás egészségügyi szakfeladatok összessége, nem tartozik bele a betegfelügyelet és a házi segítségnyújtás. A betegnél való tartózkodás időtartamát a beteg igényei és az ellátandó szakfeladatok határozzák meg. Az otthoni hospice-ellátás része a szociális ellátás szervezése, mely kiterjed az önkormányzatok, egyházi és civil szervezetek stb. által nyújtott házi segítségnyújtás és egyéb gondozási szolgáltatások bevonására is.
Intézeti hospice-ellátás igénybevételének folyamata
Intézeti hospice-ellátásba az a beteg kerül, akinek az otthoni hospice-ellátása nem megoldott, illetve a szükségletek, igények fokozódásával a család, a beteg ezt kéri. A legtöbb hospice-osztály előjegyzési rendszerrel működik, amelyhez a beteg, a család, a szakorvos és/vagy a családorvos által kitöltött felvételi kérelmi lap beadása szükséges. Az intézeti hospice-ellátás ápolási időtartamát az intézmények saját belső szabályzatuk alapján határozzák meg, de általában nem haladhatja meg a három hónapot.
A kórházi osztályról való felvétel esetében a zárójelentés, otthonából való felvétel esetében családorvosi beutaló szükséges. Az intézményi hospice-ellátás nem krónikus és nem onkológiai rehabilitációs ellátás, hanem egy külön önálló profillal, multidiszciplinaris teammel működő egység.
A klinikai palliativ konzultációs mobil team igénybevételének folyamata
Kórházon belül nyújtott szakellátás, amelynek célja a különböző osztályokon kezelt, előrehaladott állapotú betegek ellátásának segítése, a palliativ ellátási szempontok érvényesítése. Szakmai segítséget nyújt a terminális állapotú, elsősorban daganatos betegek és családtagjaik számára erre kiképzett, interdiszciplináris csoport segítségével, valamint szakmai, konzultatív segítséget biztosít a kórház szakemberei számára. A mobil team konzultációkérés alapján működik. A szakorvos/a beteg kezelőorvosa szóban, illetve írásban kéri a konzultációt a mobil team hospice-szakápoló és koordinátorától, aki 24 órán belül megjelenik a kórházi osztályon. A betegágy mellett megbeszélik a beteg állapotát, illetve a konzultációkérés indokát. A koordinátor a szakorvossal, a beteggel és a családdal való együttes megbeszélés során szervezi meg a beteg további hospice/palliatív szomatikus, pszichés és szociális ellátását.
Mindhárom ellátási formában a beteg folyamatos tájékoztatása szükséges az állapotáról, a kezelési és ápolási folyamatba való bevonása az ő igényei alapján történik.
2. melléklet: A betegfelvétel rendje:
http://www.hospice.hu/betegfelvetel-rendje/
3. melléklet: Ellátási formák területi lefedettsége - ellátás kereső:
https://hospice.hu/ellatas-kereso
4. melléklet: Tájékoztató a Magyarországon működő hospice-ellátókról
http://www.hospice.hu/hospice-ok/
1.2. Tevékenységsorozat elvégzésekor használt ellenőrző kérdőívek, adatlapok
5. melléklet: Karnofsky-skála (saját szerkesztés)
Definíció:
A Karnofsky-skála a beteg általános állapotának leírására szolgál a beteg aktivitása, tünetei és önellátási képessége alapján.
Cél:
- beteg általános állapotának nyomon követése
- ellátási, terápiás terv meghatározása
A beteg általános állapotának felmérésére az alábbi leírás alkalmazandó:
A Karnofsky-skála értéke 100%-tól 0%-ig terjed, ahol a 100% a normál aktivitást és a teljesen tünetmentes állapotot jelenti, majd a csökkenő százalékos értékek jelzik az állapotromlást, a tünetek fokozódását.
| panaszmentes, jó általános állapotú, nincs a betegségnek tünete | 100% |
| a normál napi aktivitás fenntartására képes, a betegségnek kisebb jelei, tünetei vannak | 90% |
| a normál aktivitás elvégzése erőfeszítésekbe kerül, jelen vannak a betegség egyes jelei, tünetei | 80% |
| önellátó, de a normál napi aktivitásra, aktív munkavégzésre nem képes | 70% |
| nagyrészt önellátó, de alkalmanként segítséget igényel | 60% |
| gyakori segítséget, orvosi ellátást igényel (az ébren töltött órák 50%-át ágyban tölti) | 50% |
| ébrenléti óráinak több mint 50%-át ágyban tölti | 40% |
| majdnem teljesen ágyban fekvő | 30% |
| teljesen ágyban fekvő, állandó ápolási segítséget igényel | 20% |
| komatózus vagy alig ébreszthető | 10% |
| halott | 0% |
Mikor alkalmazza:
1. betegfelvételkor
2. naponta rendszeresen
3. akut állapotváltozáskor
4. beteg elbocsátásakor
Hogyan alkalmazza:
A beteg általános állapotát rögzítő skálaértéket (%-ot) rögzítse az elektronikus ápolási dokumentáció, ápolási anamnézis megfelelő tartalmi részében.
1.3. Táblázatok
1. táblázat: A fájdalomcsillapítás alapgyógyszerei (saját fejlesztés)
| Nem ópioidok: -> paracetamol, metamizol, acetilszalicilsav, NSAID-ok |
| Ópioidok: |
| - gyenge ópioid: codein, dihydrocodein, aethylmorphin, tramadol - erős ópioid: morphin, fentanyl, hydromorphon, oxycodon, methadon |
| Adjuvánsok: |
| - antidepresszáns: amitriptylin, imipramin, clomipramin, duloxetin, mirtazapin - antikonvulzívum: carbamazepin, valproat, gabapentin, pregabalin, - neuroleptikum: -> haloperidol, levomepromazin, olanzapin - anxiolitikum: alprazolam, diazepam, lorazepam, clonazepam - kortikoszteroid: -> dexamethason, methylprednisolon |
2. táblázat: Nem ópioid analgetikumok (saját fejlesztés) [11-13, 15]
| Generikus név és szokásos adag | Maximális napi dózis | Fontosabb mellékhatások |
| Acetaminofen/paracetamol (500-1000 mg 4-6 óránként) | 4000 mg | ritkán epigastrialis fájdalom, hányinger, májkárosodás (túladagoláskor) |
| Metamizol (500-1000 mg 6-8 óránként) | 4000 mg | allergiás reakciók, agranulocytosis(< 1:10s), hypotonia(iv. adáskor), ritkán gyomorirritáció |
| Acetilszalicilsav (500-1000 mg 4-6 óránként) | 4000 mg | vérzékenység, gyomorirritáció, hányinger, hányás, hasmenés, máj- és vesekárosodás, allergiás reakciók, szédülés |
| Generikus név és szokásos adag | Maximális napi dózis | Fontosabb mellékhatások |
| Celecoxib (2x200 mg) | 400 mg | vérzékenység, gyomorirritáció, hányinger, hányás, hasmenés, máj- és vesekárosodás, oedemakészség, allergiás reakciók, fejfájás, ritkán coronaria esemény |
| Diclofenac (50 mg 6 óránként, vagy 2x75 mg retard) | 150 mg | |
| Ibuprofen (200-800 mg 4-6 óránként, vagy 2x800-1600 mg retard) | 2400 mg | |
| Naproxen (275-550 mg 12 óránként) | 1100 mg |
3. táblázat: Gyenge ópioidok (saját fejlesztés) [11, 12, 15]
| Generikus név és szokásos adag | Maximális napi dózis | Fontosabb mellékhatások |
| dihydrocodein (gyors hatású és retard) | 240 mg | székrekedés, hányinger |
| tramadol (gyors hatású és retard) | 400 mg | szédülés, hányinger, fejfájás, székrekedés vagy hasmenés |
| tapentadol | 600 mg | szédülés, hányinger, étvágytalanság |
4. táblázat: Erős ópioidok (saját fejlesztés) [11, 12, 15]
| Hatóanyag | Gyógyszerforma | Kiszerelés | Kezdődózis* |
| morphin | inj. | 10-20 mg/amp | 4-6x5 mg |
| gyors hatású tb | 10-20 mg/tb | 6x10 mg | |
| retard tb | 10-30-60-100 mg/tb | 2x30 mg | |
| hydromorphon | retard tb | 8-16-32-64 mg/tb | 1x8 mg |
| fentanyl | transdermalis tapasz | 12-25-50-75-100 µg/h | 25 µg/h 72 (néha 48) óránként |
| inj.** | 100 µg/2 ml 250 µg/5 ml | áttöréses fájdalmak megelőzésére, vagy iv. titrálásra, egyedi | |
| oxycodon | gyors hatású tb | 5-10-20 mg/tb | 4x5 mg, illetve áttöréses fájdalmak megelőzésére, egyedi |
| retard tb | 5-10-20-40-80 mg/tb | 2x10-20 mg | |
| oxycodon+naloxon | retard tb | 10/5-20/10-40/20 mg/tb | 2x10/5 mg |
| methadon | gyors hatású tb | 5 mg/tb 5-20-40 mg/tb | individuális beállítás, 6x5 mg, majd 3-4 nap után 3x5 mg, lehetőleg intézetben |
* A feltüntetett kezdődózisok egyben az egyes szereknek a 10 mg, gyors hatású, orális morfinnal ekvianalgetikus dózisait is jelentik, napi adagra vonatkoztatva.
** Mozgás indukálta fájdalmak csillapítása során az erős opiátok dózisa csak a nyugalmi fájdalom megszűntéig titrálható, ezt követő dózisemelés aluszékonyságot okoz. Erre a célra gyors és rövid hatású opiátok kiegészítő, preventív alkalmazására van szükség. Használható Fentanyl inj, fájdalmas kórházi beavatkozások előtt 15 perccel adott sc. inj. formájában. A dózis egyedileg titrálandó, a napi opiátadag függvényében. Nagy dózisoknál probléma az injekció nagy térfogata.
5. táblázat: Az erős ópioidok mellékhatásai (saját fejlesztés) [11, 12, 15]
| Mellékhatás | Terápia |
| 1. Székrekedés | senna 2x20-30 mg, bisacodyl 1-2x10 mg laktulóz 1-3x20-30 ml |
| 2. Hányinger, hányás | haloperidol 1-2x1,5 mg metoclopramid 3x10 mg |
| 3. Szedáció | dóziscsökkentés |
| 4. Hallucináció, zavartság | haloperidol 2x1,5-3 mg |
| 5. Ortosztatikus vérnyomásesés | bő folyadék- és sóbevitel, fludrocortison 0,1 mg, az alsó végtagok fáslizása |
| 6. Multifokális myoclonusok | clonazepam 2x0,25-0,5 mg |
| 7. Verejtékezés | antihisztamin és anticholinerg szerek |
| 8. Vizeletretenció | pilocarpin 3x5-10 mg (ha egyéb okból nem kontraindikált!) |
| 9. Viszketés | antihisztamin |
| 10. Bronchusgörcs | antihisztamin, hörgtágítók |
6. táblázat: Fontosabb adjuváns szerek (saját fejlesztés) [3, 11, 12, 15, 18, 19]
| Gyógyszer (generikus név) | Terápiás hatás | Indikáció |
| Kortikoszteroidok | ||
| methylprednisolon, dexamethason | hangulat és étvágyjavító, csökkenti a tumor körüli oedemát | agyi nyomásfokozódás, plexus- és gerincvelői kompresszió, anorexia |
| Antidepresszánsok (AD) | ||
| Triciklikus szerek (TCA-k)* amitriptylin imipramin clomipramin (kezdő dózis opiátkezelés mellett este 1x10-12,5 mg, fokozható 1x75-100 mg-ig) | gátolják a nordrenalin és szerotonin synaptikus visszavételét, fokozzák a leszálló fájdalomgátló pálya aktivitását; Na-csatorna blokkolók; az amitriptylin antihistamin és anticholinerg hatású | neuropathiás fájdalom, mind perifériás, mind centrális szenzitizáció esetén; krónikus ischaemiás fájdalom; tenesmoid hólyag- és végbélfájdalom (amitriptylin), depresszió, alvászavar |
| Szerotonin-noradrenerg visszavételt gátlók*(SNRI-k) duloxetin (kezdődózis 30 mg, max.120 mg-ig titrálható) | gátolja a nordrenalin és szerotonin synaptikus visszavételét, fokozza a leszálló fájdalomgátló pálya aktivitását | neuropathiás fájdalom, depresszió |
| Noradrenderg és specifikus szerotonerg szerek* (NaSSA) mirtazapin (kezdődózis 15 mg, max. 45 mg-ig titrálható). | preszinaptikus α2-antagonista, fokozza a noradrenalin és szerotonin szinaptikus szintjét; 5HT2 és 5HT3 blokkoló, antihistamin hatású | depresszió, szorongás, alvászavar, neuropátiás fájdalom, hányinger, viszketés |
| Antiepileptikumok (AED) | ||
| carbamazepin* (kezdődózis 1x50-100 mg, napi 3x400 mg-ig titrálható) | Na-csatorna blokkoló, csökkenti a spontán kisülések számát; a CBZ erős enziminduktor, jelentős gyógyszer interakciós kockázat áll fenn | neuropátiás fájdalom, elsősorban perifériás szenzitizáció, ill. lancináló (pl. trigeminus, gloossopharyngeus) neuralgia esetén; epilepsia |
| oxcarbazepin* (kezdődózis 1x150 mg, napi 2x1200 mg-ig titrálható) | ||
| Gyógyszer (generikus név) | Terápiás hatás | Indikáció |
| gabapentin (kezdő dózis 1x100-300 mg, fokozatosan emelve akár 3x1200 mg-ig) | a feszültségfüggő Ca-csatornák a26 alegységéhez kötődve csökkentik a szinaptikus glutamát szintet, fokozzák a fájdalom gátló pálya aktivitását | neuropathiás fájdalom, mind perifériás, mind centrális szenzitizáció esetén |
| pregabalin (kezdődózis 1x75-150 mg, fokozatosan emelve 2x300 mg-ig) | ||
| valproat* (kezdődózis 1x150-300 mg fokozatosan emelve napi 600-1000 mg-ig) | komplex mecghanizmus: fokozza a GABA koncentrációját a szinapszisokban, Na- és Ca-csatorna valamint egyéb jelátviteli út blokkoló | neuropathiás fájdalom; epilepsia |
| NMDA-blokkolók | ||
| ketamin (4x10 mg sc., erős opiáttal kombinálva, fokozatosan emelve az adagot akár napi 300 mg-ig) | NMDA blokkoló, csökkenti a centrális szenzitizációt, acut antidepresszáns hatású | neuropathiás fájdalom, különösen centrális szenzitizáció esetén |
| Lokálanesztetikumok | ||
| lidocain (Helyi vagy vezetéses érzéstelenítéshez: 0,5-2%-os oldatban, sz. e. adrenalinnal. Szisztémás adáshoz: 2-5 mg/kg dózisú rövid infúzióban). | Na-csatorna blokkoló | neuropathiás fájdalom, elsősorban perifériás szenzitizáció esetén; lokális fájdalomcsillapításra, idegblokádokhoz, neuraxialis analgesiához |
| Osteoclast inhibitorok | ||
| bisfosfonátok (pl. zolendronsav) | beépül a csontba és gátolja az osteoclastok működését | csontáttétek, hypercalcaemia |
| denosumab | gátolja az osteoclast érést a RANK ligandon keresztül | csontáttétek |
| calcitonin (100 NE 8 óránként sc.) | calcitonin receptorhoz kötődve gátolja az osteoclast működést | hypercalcaemia |
| Izomlazítók | ||
| chlorzoxazone tolperison | centrális támadáspontú izomrelaxánsok, pontos mechanizmusuk nem ismert | krónikus, illetve daganatos fájdalomban hatékonyságuk nem bizonyított |
| tizanidin* (fokozatos lassú titrálás, max. 36 mg/nap) | preszinaptikus a2 agonista, gátolja a glutamát és aszpartát felszabadulását; centrális izomlazító | fájdalmas izomspazmusok |
| baclofen* (fokozatos lassú titrálás, max. 100 mg/nap) | GABAB agonista, gátolja a glutamát és aszpartát felszabadulását; centrális izomlazító | fájdalmas izomspazmusok, spinalis automatizmusok, csuklás |
| Benzodiazepinek | ||
| diazepam* (1-3x5-10 mg per os, iv., rectalisan) | GABAA agonisták (pozitív alloszterikus modulátorok); szedatív, hipnotikus, anxiolitikus, antikonvulzív, izomrelaxáns és légzésdepresszív hatásúak. | szorongás, alvászavar, pánikreakciók rövid távú kezelésére, epilepsziás görcsök, myoclonusok, anticipált hányás |
| alprazolam* (1-3x0,25-1 mg) | ||
| lorazepam* (0,5-2 mg) | ||
| clonazepam* (1-3x0,25-2 mg) | ||
| haloperidol (antiemetikumként 0,5-1 mg iv., 1-2,5 mg sc., 1,5-4,5 mg p.o.; agitáció csökkentésére 5-10 mg sc.) | erős centrális dopamin (D2) antagonista | hányinger-hányás, hallucinációk, pszichomotoros agitáció |
| Gyógyszer (generikus név) | Terápiás hatás | Indikáció |
| levomepromazin* (fájdalomcsillapításra, szedálásra 1-3x25 mg, antiemetikumként 1x4-25 mg) | α-adrenerg, cholinerg és 5-HT2, mérsékelt H1 és gyenge D2-3 blokkoló, széles spektrumú antiemetikum; erősen szedatív hatású, közepes-erős hatású fájdalomcsillapító, NMDA-blokkoló | hányinger-hányás, terminális szedálás; ópiátok alternatívájaként is használható, ha azok kontraindikáltak |
| olanzapin* (antiemetikumként 5-10 mg p.o.) | D2-4, 5-HT2-3, cholinerg, α-adrenerg és H1 blokkoló | hányinger-hányás; szórványos adatok szólnak fájdalomcsillapító hatásáról |
| Amfetaminok | ||
| methylphenidat (2x5-10 mg, fokozatosan titrálva) | dopamin visszavétel gátló | apathiával járó depresszió (rövid távú, ultragyors kezelésre); esetleg az ópioidok szedatív hatásának csökkentésére |
* Valamennyi szedatív gyógyszer idősekben fokozott óvatossággal, a táblázatban közöltnél kisebb kezdődózissal alkalmazandó!
7. táblázat: A hányás okspecifikus csillapítása [3, 27-32]
| Ok | Elsőként választandó | Másodikként választandó | Adjuváns |
| Késleltetett gyomorürülés | metoclopramid* 3x10 mg po./p.r./sc. domperidon 3x10 mg, po. | dexamethason, protonpumpagátló | |
| Gastrointestinalis irritáció (gyógyszer, radioterápia) | metoclopramid* 3x10 mg po./p.r./sc. | 5HT3-antagonista po./iv. haloperidol | H2-blokkoló, protonpumpagátló, misoprostol |
| Bélobstrukció - kólika nélkül - kólikával | metoclopramid* 3x10 mg po./p.r./sc. haloperidol 1-2x1,5 mg po./sc. | + dexamethason 1x8-16 mg iv./po. levomepromazin** 1x4-25 mg po./p.r. | laxatívumok, atropin 3x0,5 mg sc., dexamethason 5HT3-antagonista hioscin butilbromid 40-120 mg sc. |
| Toxinok (urea, Ca) Gyógyszerek (CTZ) | haloperidol 1x1,5-3 mg po./sc. | levomepromazin** 1x4-25 mg po./p.r. | |
| Intracranialis nyomásfokozódás | dexamethason | levomepromazin** 1x4-25 mg po./p.r. | |
| Vestibularis izgalom | dimenhydrinat 3x50-100 mg po./p.r. | levomepromazin** 1x4-25 mg po./p.r. vagy: mirtazapin 1x15 mg p.o. | |
| Ismeretlen | metoclopramid | levomepromazin** 1x4-25 mg po./p.r. | dexamethason, 5HT3-antagonista |
* Az antikolinerg gyógyszerek (pl. atropin, levomepromazin) felfügesztik a prokinetikumok perifériás hatását. Antikolinerg gyógyszereket lehetőség szerint ne kombináljunk egymással!
** A levomepromazin 1x5-10 mg olanzapinnal helyettesíthető. Mindkét szer csak este adandó, idősekben a kezdődózis a táblázatban megjelölt fele legyen.
8. táblázat: A székrekedés okai és kezelése [3]
| Ok | Megjelenés | Választandó kezelés |
| 1. Csökkent motilitás inaktivitás, depresszió, csökkent táplálékfelvétel | kemény széklet | stimuláns szerek (szenna, phenolphtalein, bisacodyl, nátrium picosulphat), rostok |
| 2. Gyógyszerek opiátok, vasterápia, NSAID-ok anticholinerg szerek | ||
| 3. Csökkent víztartalom csökkent folyadékbevitel, hányás, láz, polyuria, vízhajtók | száraz széklet | bő folyadék + ozmotikus szerek (laktulóz, macrogol) |
| 4. Renyhe székelési reflex gyengeség, tartós fekvés, gerincvelő-sérülés | telt ampulla | kiürítés + stimuláns szerek (glycerines kúp, pezsgő kúp) |
| 5. Impactatio | túlfolyásos széklet, tapintható sigma | kiürítés (akár rendszeresen is) |
| 6. Bélobstrukció | általában meteorizmus, gyakran üres ampulla |
9. táblázat: Az előrehaladott állapotú beteg tüneti ellátásának ápolói vonatkozásai (saját fejlesztés) [54, 55]
| Tünet | Ápolási ajánlás | Tevékenységi kör | A team tagjai |
| FÁJDALOM | Fájdalomfelmérő lap alkalmazása. (Javasolt figyelembe venni az otthoni hospice- ellátásban alkalmazott fájdalomfelmérő lapot. [79]) | önálló | orvos, ápoló, gyógytornász, pszichológus |
| Napi szintű fájdalomfelmérés. | önálló | ||
| Fájdalomfelmérő skála alkalmazása. | önálló | ||
| Nem gyógyszeres fájdalomcsillapítási módszerek (kényelmi eszközök, fizioterápiák alkalmazása, pozicionálási technikák). | önálló | ||
| Gyógyszeres fájdalomcsillapítás. | függő | ||
| Nem gyógyszeres fájdalomcsillapítási módszerek. (érzelmi támogatás, fizikai módszerek - simogatás, masszázs, ringató, vibráció, hideg-, meleg terápia, légzéstechnika, kognitív módszerek (pl. zene, rádió), spirituális módszerek (pl. ima). | önálló, függő | ||
| Subcutan infúziós pumpa és epiduralis kanül ellátásához kapcsolódó szakápolási feladatok, gyógyszerelés ellenőrzése. | önálló, függő | ||
| BŐRT INFILTRÁLÓ TUMOROS SEBEK | Sebfertőtlenítés. | önálló, függő | orvos, ápoló |
| Sz.e. sebleoltás. | függő | ||
| Sebkötözés (modern intelligens kötszerek alkalmazása). | önálló, függő, együttműködő | ||
| DECUBITUS | Prevenció (mobilizálás, kényelmi eszközök, bőrvédelem, táplálás, folyadékpótlás). | önálló | orvos, ápoló, gyógytornász, dietetikus |
| Seb felmérése (stádium, mélység, kiterjedés, váladékozás). | önálló | ||
| Sebfertőtlenítés. | önálló, függő | ||
| Sebkötözés (modern intelligens kötszerek alkalmazása). | önálló, függő, együttműködő |
| Tünet | Ápolási ajánlás | Tevékenységi kör | A team tagjai |
| STOMA, FISTULA | Szervrendszerhez kapcsolódó stoma, fistula ellátásának specifikuma. | önálló, függő, együttműködő | orvos, ápoló, stomaterápiás szakember |
| ÉTVÁGYTALANSÁG, ALULTÁPLÁLTSÁG | Étvágyjavítók adása (tápszerek, gyógyszerek). Malnutríció felmérése. | önálló, függő | orvos, ápoló, dietetikus |
| - A beteg maradjon távol a "konyhától", mert gyakori, hogy már az ételek illatától is jóllakik! - Inkább többször egyen, keveset, mint egyszerre sokat! - Az étkezésnek számos kulturális, illetve Szociális aspektusa is van (felöltözve, terített asztal mellett, nyugodt környezetben jobban esik az étel). - Kisebb tányérra, egyszerre keveset szedjünk, így megmaradhat az a jóleső érzés, hogy "az egész elfogyott"! - Az étkezések időpontját célszerű a beteg éhségéhez igazítanunk. | önálló | ||
| HÁNYINGER, HÁNYÁS | - A szájon át történő táplálék- és folyadékbevitelt ne erőltessük! Ha azonban a hányások nem nagy mennyiségűek és nem túl gyakoriak, apró kortyokban fogyasztott folyadék (leginkább hideg víz) megengedett, és sok esetben a hányások ellenére kielégítő orális folyadékbevitel biztosítható. Ha a betegnek az étel jól esik, nincs akadálya annak sem, hogy apró falatkákban táplálékot vegyen magához. Nagy mennyiségű vagy igen gyakori hányások esetén célszerű átmenetileg leállítani az orális táplálék- és folyadékbevitelt, és átmenetileg parenterális hidrálást alkalmazni, amíg a hányást elfogadhatóan sikerül csillapítanunk. - Gyógyszeres terápia. | önálló, függő, együttműködő | orvos, ápoló |
| SZÉKREKEDÉS | A beteg gyógytornász által irányított általános mobilizációja, kötőszöveti és reflexmasszázs alkalmazása jótékonyan kiegészítheti a székrekedés tünetének kezelését. | önálló, függő | orvos, ápoló, gyógytornász, dietetikus |
| Megfelelő folyadék- és rostbevitel (gyümölcsök, kávé, szörpök, zöldségfélék, gabona- és magőrlemények, illetve rostpótlásra speciális rostkivonatok, -keverékek), valamint a mozgás lehetőség szerinti fokozása, segédeszközök alkalmazása. | önálló | ||
| Szükség esetén beöntés, manuális technika alkalmazása | függő | ||
| Gyógyszeres terápia. | függő |
| Tünet | Ápolási ajánlás | Tevékenységi kör | A team tagjai |
| VISZKETÉS | - Kerülni kell a bőrsérüléseket (alkoholos készítmények, durva ruházat, gyakori forró fürdő, szappanok gyakran okoznak bőrsérüléseket, ezeket ajánlatos kerülni és előtérbe kell helyezni az olajos, hidratáló bedörzsölést). Az izzadási folyamatokat kerülni kell, esetleg orvosi utasításra gyógyszeres kezelés alkalmazandó. | önálló, függő | orvos, ápoló |
| SZÁJSZÁRAZSÁG | - Italok gyakori, kortyonkénti fogyasztása. - Citromos jégkocka szopogatása. - Nedvesítsük a beteg száját minél gyakrabban vízzel, jégkockával, nedves pálcikával, vizes gézlappal, vagy magas nedvességtartalmú gyümölcsökkel! - Vízpermet, inhalálás, akár a szoba légterének párásítása. - Ajkakat vazelinnel vagy zsíros ajakkrémmel célszerű bekenni. - Fekélyek, gyulladások esetében a száj megtisztítása, öblögetése hígított sós vízzel, fertőtlenítő, illetve antibiotikus szájöblögető oldatokkal étkezés után és lefekvés előtt. - Kerüljük a túl meleg, hideg vagy csípős élelmiszereket! - Az ízérzés zavara esetében ajánlatosak a vitamindús ételek. Fogyasszon a beteg sok gyümölcsöt, zöldséget, használjon erősebb fűszereket, több cukrot, esetleg kevés ecetet, citromot! Fogyasszon könnyebben emészthető ételeket (halat, tejterméket)! Ételeit hidegen, langyosan fogyassza, és igyon több folyadékot! | önálló, függő | orvos, ápoló |
| ZAVARTSÁG, NYUGTALANSÁG | Verbális megnyugtatás. Pszichés támogatás. Relaxációs technikák. Gyógyszeres terápia. | önálló, függő | orvos, ápoló, pszichológus |
| NEHÉZLÉGZÉS | Verbális megnyugtatás. Kényelmi eszközök, pozicionálás. Légzési technikák megtanítása. Oxigénterápia. Gyógyszeres kezelés. | önálló, függő | orvos, ápoló, gyógytornász |
10. táblázat: A hospice-palliatív ellátás pszichoszociális vonatkozásai (saját fejlesztés) [6, 58-59, 60]
| Tünet | Pszichoszociális ajánlás | Kompetencia | A team tagjai |
| Tünetmentesség (minden betegnél elvégzendő) | szűrés | kérdőív, javasolt: distresszhőmérő, problémalista | koordinátor, ápoló, orvos, pszichoszociális szakember |
| monitorozás | önálló | összes teamtag, aki a beteggel és családjával foglalkozik | |
| korábbi pszichológiai, pszichiátriai anamnézis, pszichoszociális rizikófaktorok szűrése | önálló | koordinátor, ápolók, orvos, pszichoszociális szakember | |
| Distressz | felismerés, teamen belüli informálás, dokumentálás | önálló | összes teamtag, aki a beteggel és családjával foglalkozik |
| verbális megnyugtatás, támogató kommunikáció | önálló, függő | orvos, szakellátók, szociális munkás, önkéntes | |
| rizikófaktorok monitorozása, pszichés vezetés | önálló | pszichoszociális szakember, orvos | |
| folyamatos monitorozás, teamen belüli informálás, dokumentáció | önálló | összes teamtag, aki a beteggel és családjával foglalkozik | |
| Enyhe pszichés tünetek, pl. szorongás, depresszív tünetek, alkalmazkodási zavarok | felismerés, teamen belüli informálás, dokumentálás | önálló | összes teamtag, aki a beteggel és családjával foglalkozik |
| támogató kommunikáció, általános érzelmi támogatás | önálló, függő | szakellátás, önkéntes | |
| rizikófaktorok monitorozása, általános érzelmi támogatás, hatékony tájékoztatás, szakemberhez irányítás | önálló | orvos | |
| rizikófaktorok monitorozása, pszichés vezetés, kezelés | önálló | pszichoszociális szakember | |
| folyamatos monitorozás, teamen belüli informálás, dokumentáció | önálló | összes teamtag, aki a beteggel és családjával foglalkozik |
| Tünet | Pszichoszociális ajánlás | Kompetencia | A team tagjai |
| Közepes, súlyos pszichés tünetek, pl. szorongás, depresszív tünetek, alkalmazkodási zavarok | felismerés, teamen belüli informálás, dokumentálás | önálló | összes teamtag, aki a beteggel és családjával foglalkozik |
| támogató kommunikáció, általános érzelmi támogatás | önálló, függő | szakellátás, önkéntes | |
| rizikófaktorok monitorozása, általános érzelmi támogatás, hatékony tájékoztatás, szakemberhez irányítás, gyógyszeres terápia | önálló függő | orvos | |
| rizikófaktorok monitorozása, pszichés vezetés, kezelés, gyógyszeres terápia | önálló | pszichoszociális szakember, pszichiáter! | |
| folyamatos monitorozás, teamen belüli informálás, dokumentáció | önálló | összes teamtag, aki a beteggel és családjával foglalkozik | |
| Gyász | felismerés, teamen belüli informálás, dokumentálás, támogató kommunikáció, általános érzelmi támogatás, kapcsolat lezárása | önálló | összes teamtag, aki a beteg családjával foglalkozik |
| Normális gyász | gyásztámogatás | önálló | gyásztanácsadó, pszichoszociális szakember |
| Komplikált gyász | pszichés vezetés, kezelés, gyógyszeres terápia | önálló | pszichoszociális szakember, pszichiáter |
11. táblázat: Az irányelv speciális céljai és indikátoraik (saját fejlesztés)
| Célok | Indikátorok |
| Minden palliatív ellátást igénylő beteg megfelelő palliatív gondozásban részesülhessen. | Daganatos betegek esetében: IV-es stádiumú onkológiai betegek, Karnofsky-index/összes daganatos beteg, az Országos Rákregiszter alapján. Egyéb súlyos, krónikus betegségek (pl. COPD, Parkinson-kór, krónikus szívelégtelenség, SM) regiszterei alapján, évente. |
| A palliatív ellátás multidiszciplináris: szomatikus, pszichés, spirituális, szociális ellátási formája valósuljon meg. | NEAK-, MHPE-jelentés alapján évente: NEAK-jelentés alapján (8 tevékenységi kód), pl. ápolás/ összes ellátás. |
| Az ellátás célja a betegek életminőségének javítása. | Hospice-ellátási dokumentáció alapján, pl. fájdalomlap, ápolási lap. Későbbiekben mérlegelni kell egy életminőség- kérdőív egységes, országos bevezetését. Hospice-ellátó adata/országos átlag, fél évente. |
| A palliatív ellátásban dolgozó team tagjainak speciális hospice-képzésben kell részt venniük. | Az ellátó dolgozóinak hány százaléka rendelkezik speciális hospice-képzettséggel: hospice-tanfolyamot végzettek/ összes dolgozó, NEAK szerződések szerződéskötéskor, MHPE-jelentés évente. |
| Célok | Indikátorok |
| A palliatív szemlélet az alapellátásban is érvényesüljön! | Hospice- és/vagy palliatív ellátási továbbképzést végzett, alapellátásban dolgozó szakember (orvosok, egészségügyi szakdolgozók) / az összes, alapellátásban részt vevő egészségügyi dolgozó; évente, SZAFTEX, OFTEX-nyilvántartás alapján. |
| A társadalom szolidaritása is érvényesüljön a súlyos betegekkel kapcsolatban! | Hospice-ban dolgozó képzett önkéntesek száma, hospice társadalmi rendezvények száma, évente - MHPE jelentés+ honlap. |
1.4. Algoritmusok, ábrák
1. ábra: A palliatív ellátás áttekintése az NCCN Guidelines 2021 alapján [3]
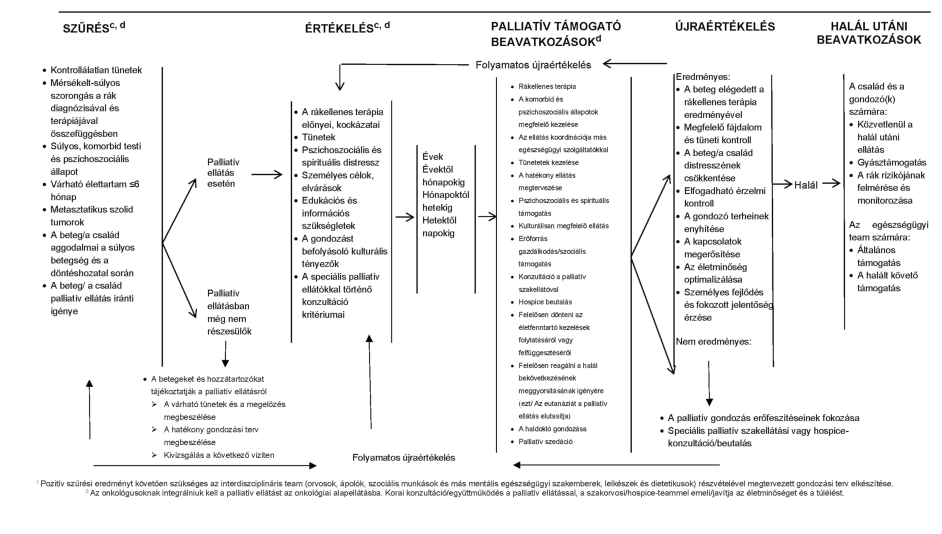
2. ábra:Fájdalomcsillapítás a WHO-ajánlás alapján [11]
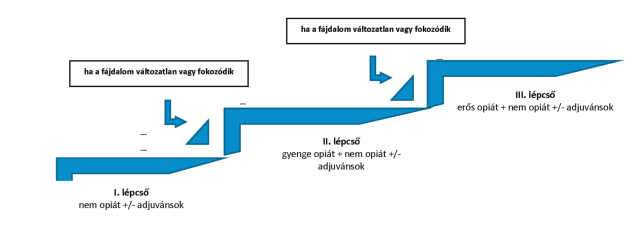
3. ábra: A hospice-ellátásba való bekerülés folyamata
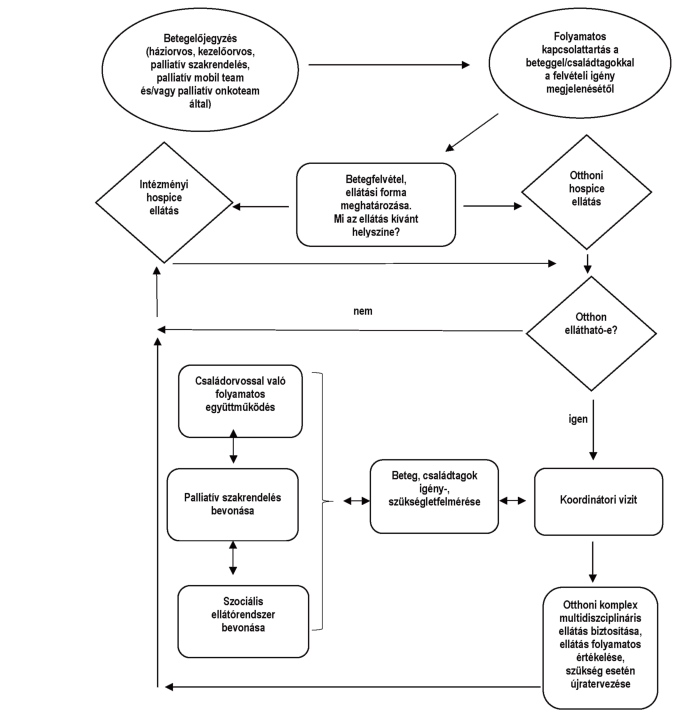
Forrás: saját fejlesztés
4. ábra: A pszichoszociális ellátás folyamata
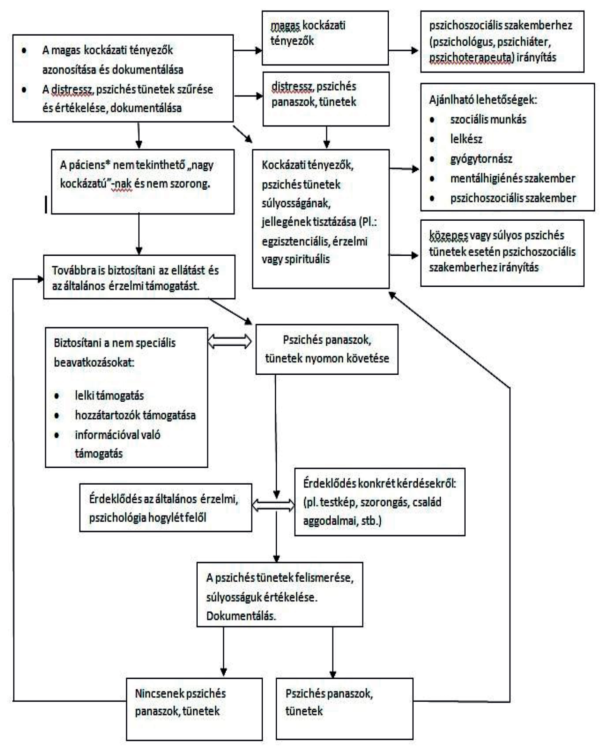
Forrás: saját fejlesztés
5. ábra A pszichoszociális státusz értékelésének folyamata a palliatív team által [59]
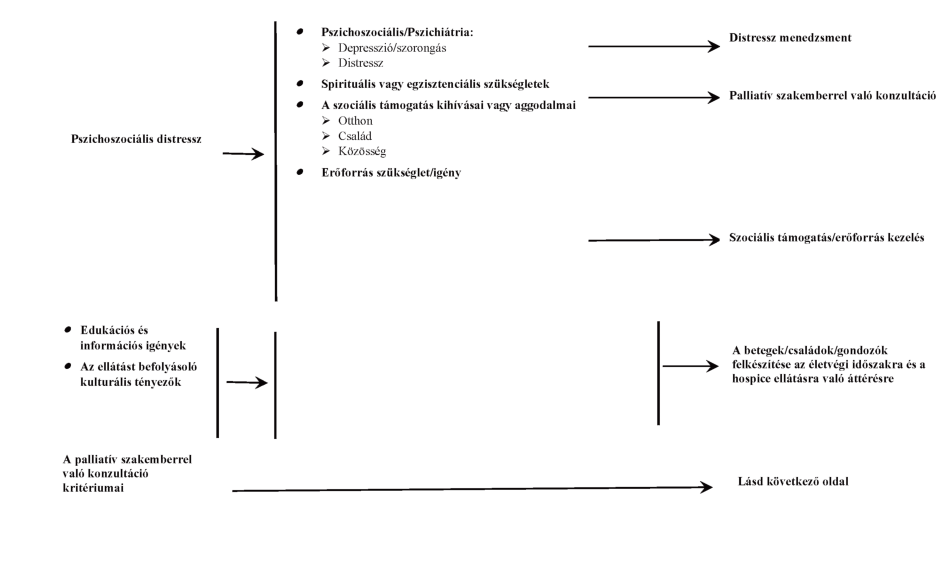

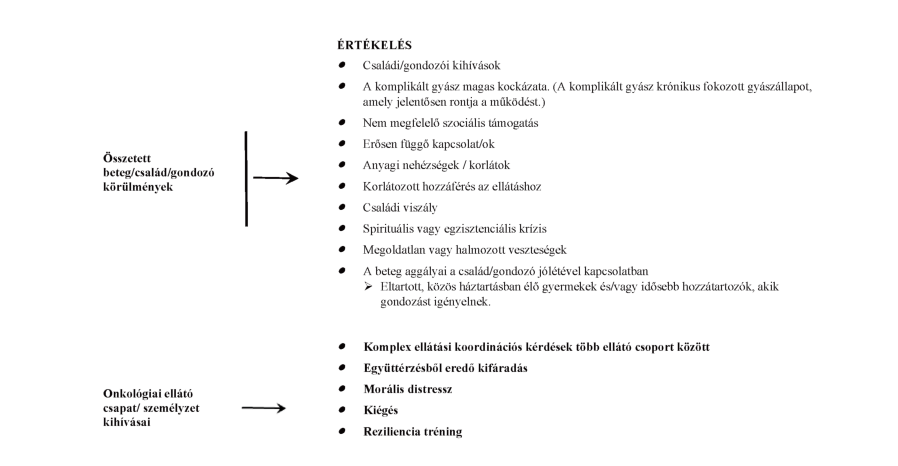
Forrás: saját fejlesztés
1.5. Egyéb dokumentumok
Nem készültek.


